En Çok Okunanlar
Özet
Amaç: Tularemi ülkemizde epidemiler yapan bir zoonozdur. En sık bulaşma yolu kontamine su ve besinlerin tüketimidir. Daha önceki yıllara göre Muş ilinde tularemi olgularında artış gözlenmiş olup bu çalışmayla olguların özellikleri paylaşılarak bölgede tularemi farkındalığının artırılması amaçlandı.
Yöntemler: Çalışmada 2017-2019 yıllarında Muş ilinde görülen tularemi olgularının epidemiyolojik, demografik ve klinik bilgileri geriye dönük olarak incelendi. Francisella tularensis mikroaglütinasyon testi (MAT) ile kesinleştirilmiş olgular çalışmaya dahil edildi.
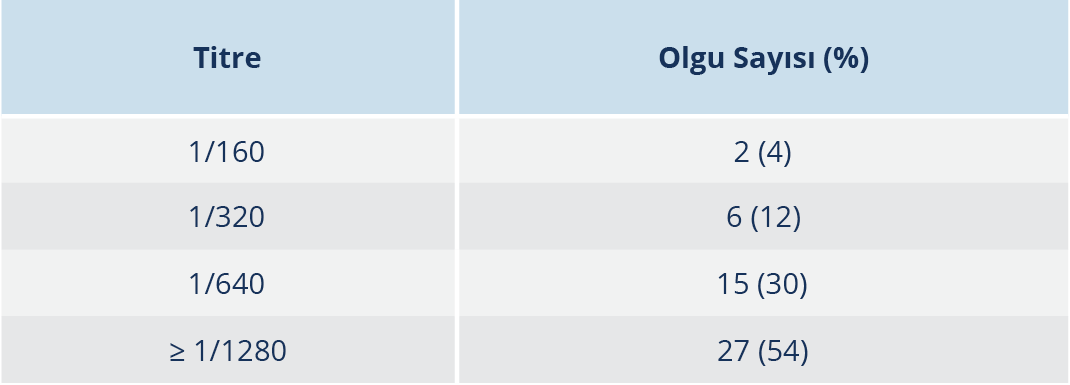
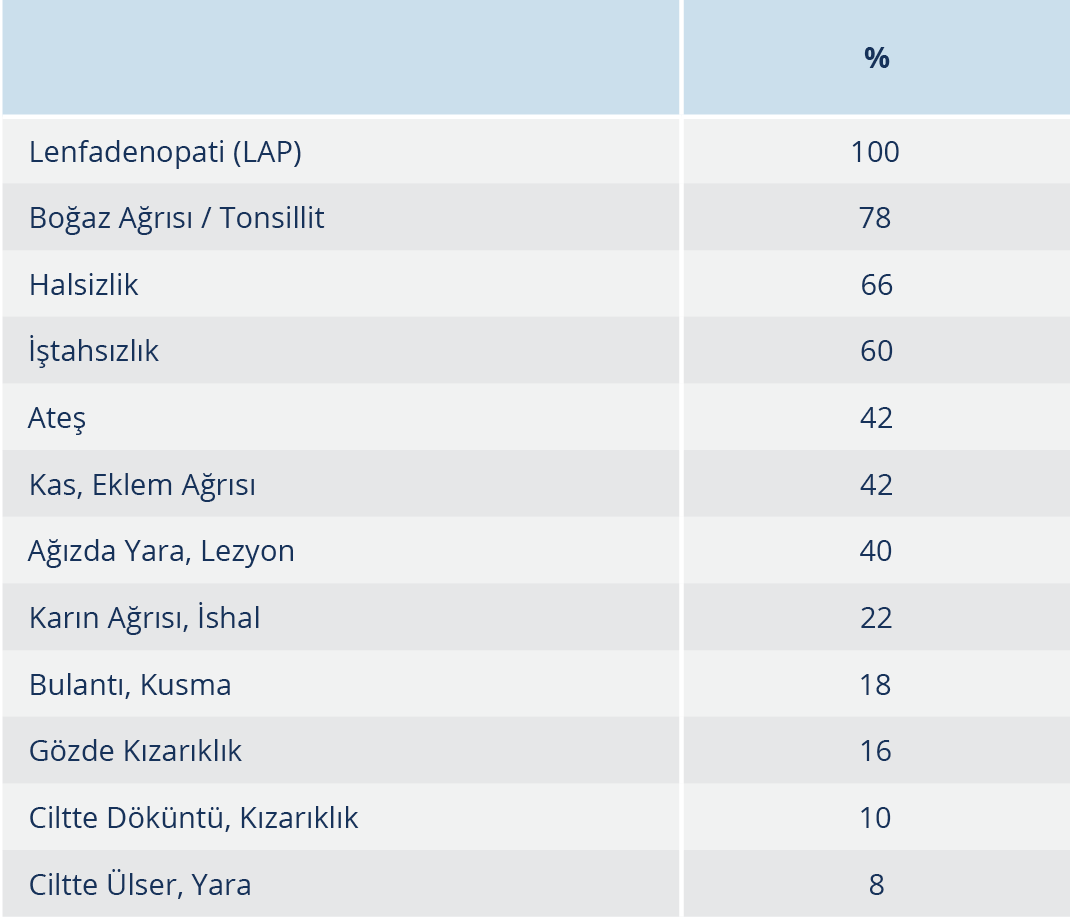
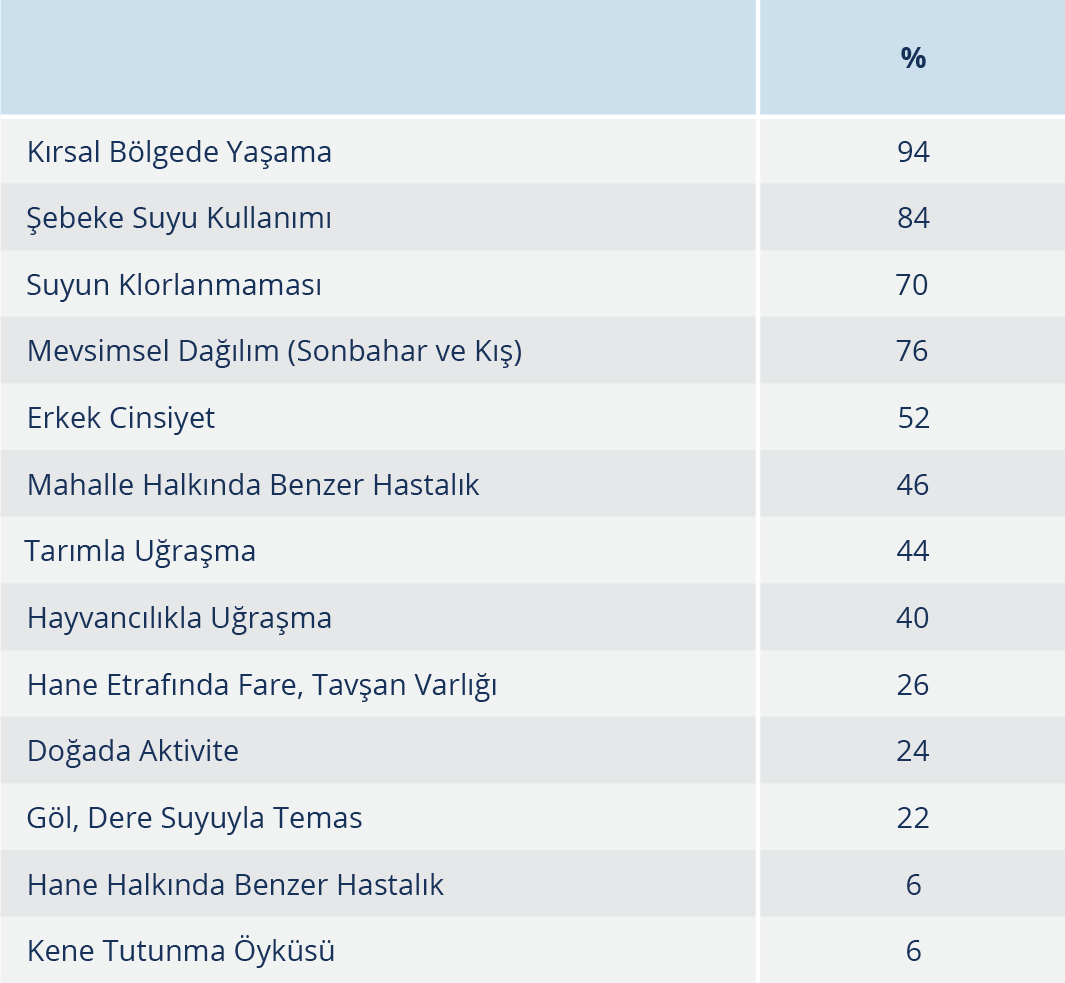
Bulgular: Tularemi şüphesi olan 87 hastanın 50’sinde F. tularensis MAT 1/160 titre ve üzerinde saptandı. Olguların %52’si erkek ve yaş ortalaması 23 (3-66)’tü; %44’ü 18 yaş ve altındaydı. Hastaneye başvuru süresi ortalama 23 gündü (3-79). Lenfadenopati (LAP) (%100), boğaz ağrısı (%78), halsizlik (%66) ve iştahsızlık (%60) hastalığın başlangıç evresinde en sık rastlanan semptom ve bulgulardı. Olguların çoğunda orofarengeal form (%90) görüldü. Hastaların %96’sı kırsal bölgede yaşamakta ve %84’ü içme suyu olarak şebeke suyu kullanmaktaydı. Şebeke suyu klorlanma oranı %30’du. Olguların çoğu (%76) sonbahar ve kış mevsiminde görüldü. Mahalle halkında %46 oranında benzer hastalık vardı. Hastalarda mortalite izlenmedi.
Sonuç: Çalışmamızda 3 yıl içinde bölgede gerçekleşen iki tularemi epidemisi ve altı sporadik olgunun verileri paylaşıldı. Tulareminin bölgemizde çocukluk çağında da görüldüğü unutulmamakla birlikte özellikle sonbahar ve kış mevsiminde LAP, boğaz ağrısı, halsizlik, iştahsızlık, ateş şikayetleriyle gelen tüm yaş grubu hastalarda tularemi düşünülmelidir. Olgularda en sık orofarengeal form görülmüş olmakla birlikte atipik yerleşimli LAP’ı olan hastalarda kontamine sularla temas sorgulanmalı, ayrıntılı epidemiyolojik öykü alınmalıdır. Tularemi olgularında artış olan bölgelerde gerekli incelemelerin yapılması ve alınacak sanitasyon önlemleri olası salgınların önüne geçmede oldukça önemlidir.
GİRİŞ
Tularemi, Francisella tularensis’in neden olduğu, kuzey yarım kürede görülen zoonotik bir hastalıktır. F. tularensis aerobik, hücre içi Gram-negatif bir kokobasildir. Doğada oldukça yaygın bulunur. Bakterinin doğal rezervuarları yabani tavşan, sincap, su ve tarla faresi, kunduz, rakun gibi kemiriciler ve geyiklerdir. İnsanlara vektörlerle (kene, sivrisinek), infekte hayvan ya da çıkartılarının doğrudan temasıyla ve inhalasyon yoluyla bulaşır (1). Türkiye’de hastalığın en sık bulaşma yolu kontamine su ve besinlerin tüketimidir (2). Asemptomatik hastalıktan septik şoka kadar gidebilen bu hastalıktaki klinik farklılık mikroorganizmanın virulans faktörleriyle, giriş yoluyla, sistemik tutulumla ve konağın verdiği bağışıklık cevabıyla ilişkilidir. Ülseroglandüler, glandüler, oküloglandüler, orofarengeal, tifoidal ve pnömonik form olmak üzere altı farklı klinik formu vardır (3). Dünya genelinde ülseroglandüler en sık görülen form olup ülkemizde en sık görülen form orofarengealdir (4-6). Türkiye’de tularemi epidemileri daha çok Marmara, Karadeniz ve İç Anadolu bölgelerinden bildirilmiştir (7).
Daha önceki yıllara göre 2017-2019 yılları arasında Muş ilinde tularemi olgularının artış gösterdiğinin gözlemlenmesi üzerine bu çalışma planlandı. Tularemi özellikle birinci basamak sağlık kuruluşlarında akla gelmedikçe gözden kaçabilen bir hastalıktır. Bu hastalara sıklıkla streptokoksik farenjit tanısı koyularak beta-laktam grubu antibiyotikler reçete edilir. Bu durum tanıda gecikme, tedavide zorluk ve lenfadenopatilerde (LAP) süpürasyon nedeniyle cerrahi müdahaleye gidilmesine yol açabilir. Bu çalışmayla tularemi olgularının epidemiyolojik, demografik ve klinik bilgilerini sunarak bölgede tularemi farkındalığının artırılması amaçlandı. Ayrıca tıp literatürüne tularemi hastalığıyla ilgili Muş’tan ilk kez bir çalışma sunulmaktadır.
YÖNTEMLER
Ocak 2017 – Aralık 2019 tarihleri arasında Muş ilinde görülen tularemi olguları, Muş İl Sağlık Müdürlüğü Tularemi Hastalığı Bilgi Sistemi’nden geriye dönük olarak incelendi. Tularemi şüphesi olan hastaların serumunda F. tularensis mikroaglütinasyon testi (MAT) Türkiye Halk Sağlığı Kurumu Başkanlığı Ulusal Tularemi Referans Laboratuvarı’nda çalışıldı. Ateş, boğaz ağrısı ve LAP gibi tularemiyle uyumlu bulguları olan ve F. tularensis MAT ≥ 1/160 ya da en az iki hafta arayla bakılan antikor titresinde 4 kat artış saptanan olgular kesin olgu olarak kabul edildi. Çalışmaya kesinleşmiş olgular dahil edildi; bunların epidemiyolojik, demografik ve klinik bilgileri daha önceden hazırlanan formlara kaydedildi. Bu çalışmada ateş ve/veya boğaz ağrısı şikayeti olan hastada tonsillit, farenjit, ağızda ülser oluşmuşsa ve servikal LAP gelişmişse tulareminin orofarengeal formu olarak kabul edildi. Sadece ateş ve/veya LAP’ı olan hastalar ise glandüler form olarak değerlendirildi.
BULGULAR
Tularemi şüphesiyle referans laboratuvarına serum örneği gönderilen 87 hastanın 50 (%57.4)’sinde F. tularensis MAT 1/160 titre ve üzerinde saptandı (Tablo 1). Tularemi olgularının %52’si erkek, yaş ortalaması 23’tü; 22 (%44) hasta ise 18 yaş ve altındaydı. Hastaların şikayetlerinin başlangıcından sonra hastaneye başvuru süresi ortalama 23 gündü (3-79). LAP (%100), boğaz ağrısı (%78), halsizlik (%66) ve iştahsızlık (%60) hastalığın başlangıcında en sık rastlanan belirti ve bulgulardı (Tablo 2).
Hastaların %94’ü kırsal bölgede yaşamaktaydı; %82 (n=41)’si Muş’un Bulanık ilçesindendi. İçme suyu olarak şebeke suyu kullananların oranı %84 olup geriye kalanlar kuyu suyu kullanıyordu; şebeke suyu klorlanma oranı hasta beyanına göre %30’du. Mahalle halkında %46 oranında benzer hastalık vardı. Yıllara göre dağılımına bakıldığında; olguların 17’si 2017 yılında, 20’si 2018 yılında ve 13’ü 2019 yılında görüldü. Haziran 2017- Kasım 2017 ve Eylül 2018 – Nisan 2019 arasında iki epidemi izlendi (Şekil 1). Mevsimsel dağılımına baktığımızda ise olguların çoğu (%76) sonbahar ve kış mevsiminde görüldü (Tablo 3).
Olguların 45 (%90)’inde orofarengeal form, 5 (%10)’inde glandüler form görüldü. Orofarengeal form görülen hastaların hepsinin tek taraflı servikal LAP’ı vardı. Ateş ve halsizliğin yanı sıra glandüler form görülen hastaların 2’sinin inguinal, 2’sinin epitroklear ve 1’inin aksillar LAP’ı vardı. Bu hastaların bir diğer ortak özellikleri genç erişkin erkek olmaları ve Muş Karasu Nehri mevkiinde sığ suda balık tutma ve/veya yüzme öykülerinin bulunmasıydı. Bu durum saptandıktan sonra belirtilen yerdeki sığ suyun çeşitli noktalarından alınan su örnekleri referans laboratuvarına gönderildi. Su örneklerinin kültüründe F. tularensis gösterilemedi ancak alınan tüm örneklerde Escherichia coli üredi.
Tularemi tanısı koyulan hastaların 28’ine streptomisin 2 x 1 gr IM (10 gün) ve 22’sine siprofloksasin 2 x 750 mg oral (14 gün) tedavi başlandı. Hastalarda mortalite izlenmedi. Ayrıca geriye dönük kayıtlar incelendiğinde Muş ilinde 2011-2016 yılları arasında toplam 33 tularemi olgusu saptandığı görüldü; 2019 Kasım ayından bu yana da bölgede herhangi bir tularemi olgusuna rastlanmamıştır.
İRDELEME
Çalışmamızda, Türkiye’nin Muş ilinden tularemi epidemileri sunuldu. 1937 yılında Tatvan, 2004-2005 yılları arasında Kars’tan bildirilen olgulardan (1, 8) sonra olguların benzer kaynaktan olduğu bir tularemi salgını bölgeden bildirilmemiş olup çalışma bu yönüyle önem taşımaktadır. Muş ilinde son 3 yılda (2017-2019) önceki yıllara göre tularemi tanısı alan olgu sayısı oldukça fazlaydı. Olguların 2017-2019 yılları arasında iki kez artış gösterdiği ve bu zaman dilimlerinde başvuran hastaların aynı bölgeden olduğu görüldü. Özden ve arkadaşları (9) da 2018 yılında Doğu Anadolu Bölgesi’ndeki illerden kendi merkezlerine başvuran 26 hastanın 4’ünün Muş’tan geldiğini belirtmiştir.
Türkiye’de tulareminin en sık bulaşma yolu kemiriciler tarafından kontamine edilmiş su ve besinlerin tüketimidir (5-7, 10-12). Bu çalışmada şebeke suyunun depolandığı depolardan inceleme yapılmadı ancak hastaların girdiği sığ sudan örnekler alındı. Daha önceki epidemilerde su kaynaklarından genellikle F. tularensis izole edilememiş ancak PCR yöntemiyle varlığı gösterilmiştir. Gürcan ve arkadaşları (13), ülkemizdeki alt türün F. tularensis subsp. holarctica (tip B) olduğunu saptamıştır. Hastaların geç başvurması ve epidemiyolojik incelemelerin gecikmesinin sularda birkaç ay canlı kalabilen F. tularensis’in izole edilememesine neden olabileceği bildirilmiştir (14). Kocaeli’nden bildirilen su kaynaklı bir salgın incelemesinde, uygun miktarda alınan örneklerde gerekli teknikler uygulandıktan sonra F. tularensis PCR testinin yapılmasının önemi vurgulanmıştır (15).
Olguların ikinci kez artmasından sonra epideminin yoğun izlendiği Bulanık ilçesinde içme sularının klorlanmasında aksaklıklar olduğu belirlendi; bir dönem şebeke suyuna, klorlama yapılmayan bir kaynak suyunun bağlandığı tespit edildi. Su depolarının temizlenip klorlama işlemlerinin düzenli yapılır hale gelmesinden sonra tularemi tanısı alan hasta sayısında belirgin azalma olduğu görüldü. En son olgu 2019 Kasım ayında görülmüş olup 2020 yılında Muş’ta tularemi olgusuna rastlanmadı. Bu nedenle bu çalışmada olguların çoğunda bulaşma yolunun aynı su deposundaki klorlanmamış kontamine su tüketimi olduğu düşünüldü. Ayrıca epidemiyolojik veriler, kırsal yaşam alanında bulunma, kemiricilerin varlığı, doğal kaynak sularının tüketilmesi ve bu sulara girme gibi davranışlar Muş’ta görülen tulareminin su kaynaklı olduğunu desteklemektedir.
Olguların ortalama yaşı diğer benzer çalışmalara göre düşüktü (4-6, 9, 16-18). Bunun nedeni 18 yaş ve altı hasta oranının (%44) daha fazla olması olabilir (19, 20). Ülkemizdeki benzer çalışmalardaki kadın cinsiyet hakimiyetine karşın (5, 6, 16-19, 21) bu çalışmada erkek cinsiyet hakimdi. Erkeklerin bölgede kırsal alanda aktif olması, hayvancılıkla ve ağ balıkçılığıyla uğraşmaları hastalığa yakalanma risklerini artırmış olabilir.
LAP, hastaların tümünde izlendi; boğaz ağrısı ve/veya tonsillit hastaların %78’inde eşlik ediyordu ancak ilk başvuruda ateş hastaların yarısından azında görüldü. Ülkemizden bildirilen diğer olgularda olduğu gibi hastalarda en sık orofarengeal form görüldü. Türkiye’den bildirilen en fazla hasta sayılı olgu serisinde %83 orofarengeal form görülmüş; LAP %85, boğaz ağrısı %58 ve ateş %66 oranında saptanmıştır (22). Ülkemizdeki diğer tularemi çalışmalarında da ateş görülme oranı %58-%94 arasında değişmektedir (4, 5, 9, 16-19, 21). Samsun’dan 2019 yılında bildirilen bir çalışmada da çalışmamızla benzer olarak hastaların başvuru süresi ortalama 23.4 gün olarak saptanmış; başvuruda ateş görülme oranı %18.8 ile daha düşük bulunmuştur (6). Hastaların geç başvurması, tanıda gecikmeler nedeniyle sadece LAP ile başvurabilecekleri, ateşin görülmeyebileceği unutulmamalıdır. Tularemide, hastalığa özgü olmayan halsizlik, iştahsızlık gibi şikayetler de yaygın olarak görülebilir.
Tularemi epidemileri mevsimsel dağılım gösterir. Çalışmamızda da olguların 3 yıl içinde iki kez artış gösterdiği ve sıklıkla sonbahar ve kış aylarında izlendiği görüldü. F. tularensis subsp. holarctica genellikle sonbahar ve kış aylarında epidemiler yapar. Türkiye’de yıl boyunca olgular görülmekle birlikte sonbaharın geç döneminde (Kasım ayı) ve kış aylarında artış gösterir, bahar ve yaz aylarına doğru gittikçe azalır (20).
Çalışmamızda olguların sadece epidemiyolojik ve klinik bilgilerine yer verilmiş olup laboratuvar bulguları ve tedavi sonrası durumları hakkında ayrıntılı bilgilere yer verilemedi. Klasik mikrobiyolojik yöntemlerle etken gösterilemediğinden salgın incelemesinde şüphelenilen tüm su kaynaklarından etyolojik inceleme yapılamadı. Bunlar çalışmanın kısıtlılıklarıdır.
Çalışmamızda, üç yıl içinde görülen iki tularemi epidemisi ve altı sporadik olgunun verileri sunuldu. Tulareminin çocukluk çağında da görüldüğü unutulmamalı, özellikle sonbahar ve kış mevsiminde LAP, boğaz ağrısı, halsizlik, iştahsızlık, ateş şikayetleriyle gelen tüm yaş grubu hastalarda akla gelmelidir. Atipik yerleşimli LAP’ı olan hastalarda kontamine sularla temas sorgulanmalı, ayrıntılı epidemiyolojik öykü alınmalıdır. Erken tanınması komplikasyonların gelişmesini önleme açısından önemlidir. Endemik alanlarda hekimlerin kendi bölgelerindeki tularemi olgularının yıllık ve mevsimsel dağılımını bilmesi hastalığın tanınmasında yol gösterici olacaktır. Olgu sayısında artış olan bölgelerde gerekli incelemelerin yapılmasının ve alınacak sanitasyon önlemlerinin olası salgınların önüne geçmede oldukça önemli olduğu unutulmamalıdır.
Hasta Onamı
Retrospektif bir çalışma olup hasta onamı alınmamıştır.
Etik Kurul Kararı
Muş İl Sağlık Müdürlüğü Tularemi Hastalığı Bilgi Sistemi geriye dönük olarak incelenmiş olup verilerin kullanımı için 20 Temmuz 2020 tarihinde Muş İl Sağlık Müdürlüğü’nden Uzm. Dr. Bahattin BAYAR ve Muş Devlet Hastanesi Başhekimi Uzm. Dr. Cihan Büyüksütcü’den izin alınmıştır.
Danışman Değerlendirmesi
Bağımsız dış danışman.
Yazar Katkıları
Fikir/Kavram – A.B.; Tasarım – A.B.; Denetleme – A.B; Kaynak ve Fon Sağlama A.B.; Malzemeler/Hastalar – A.B.; Veri Toplama ve/veya İşleme – A.B.; Analiz ve/veya Yorum – A.B.; Literatür Taraması – A.B.; Makale Yazımı – A.B.; Eleştirel İnceleme – A.B.
Çıkar Çatışması
Yazarlar herhangi bir çıkar çatışması bildirmemiştir.
Finansal Destek
Yazarlar finansal destek beyan etmemiştir.
Sunulan Bilimsel Etkinlik
26-30 Mayıs 2021 tarihinde gerçekleştirilen XXI. Türk Klinik Mikrobiyoloji ve İnfeksiyon Hastalıkları Kongresi’nde poster olarak sunulmuş ve üçüncülük ödülü almıştır.
Teşekkür
Muş ilinde zoonotik hastalıkları takip ve tedavi eden tüm hekim arkadaşlarıma teşekkür ediyorum.
Referanslar
- Sjostedt A. Tularemia: history, epidemiology, pathogen physiology, and clinical manifestations. Ann N Y Acad Sci. 2007;1105:1-29. [CrossRef]
- Kılıç S, Yeşilyurt M. [Tularemia: A general overview on current treatment options]. Klimik Derg. 2011;24(1):2-10. Turkish. [CrossRef]
- Penn RL. Francisella tularensis (tularemia). In: Mandell GL, Bennett JE, Dolin R, eds. Mandell, Douglas, and Bennett’s Principles and Practice of Infectious Diseases. 6th ed. Philadelphia: Churchill Livingstone, 2005:2674-85.
- Engin A, Altuntaş EE, Cankorkmaz L, et al. [The first tularemia outbreak in the Sivas province: A review of 29 Cases]. Klimik Derg. 2011;24(1):17-23. Turkish. [CrossRef]
- Korkmaz M, Korkmaz P, Koç F, Gültekin H, Ünlüoğlu İ. [Evaluation of tularemia cases in Eskişehir, Turkey]. Klimik Derg. 2013;26(3):94-7. Turkish. [CrossRef]
- Çeviker S, Günal Ö, Kılıç SS. [Evaluation of tularemia cases in Samsun province between 2011 and 2018]. Klimik Derg. 2019;32(1):62-6. Turkish. [CrossRef]
- Tularemi Hastalığının Kontrolü İçin Saha Rehberi [İnternet]. Ankara: Sağlık Bakanlığı Temel Sağlık Hizmetleri Genel Müdürlüğü Zoonotik Hastalıklar Daire Başkanlığı. [Şubat 2011; erişim 10 Şubat 2021]. https://www.halksagligiokulu.org/Kitap/DownloadEBook/52882fa2-5dec-48a3-9f19-c9560255798e
- Sahin M, Atabay Hİ, Bicakci Z, Unver A, Otlu S. Outbreaks of Tularemia in Turkey. Kobe J Med Sci. 2007;53(1-2):37-42.
- Özden K, Özden A, Albayrak A, Özkurt Z, Döneray H, Parlak M. [Evaluation of epidemiologic and clinical features of oropharyngeal tularemia patients in the Eastern Anatolia Region of Turkey]. Mikrobiyol Bul. 2018;52(1):108-10. Turkish. [CrossRef]
- Leblebicioğlu H, Esen S, Turan D, et al. Outbreak of tularemia: a case-control study and environmental investigation in Turkey. Int J Infect Dis. 2008;12(3):265-9. [CrossRef]
- Gürcan S, Eskiocak M, Varol G, et al. Tularemia re-emerging in European part of Turkey after 60 years. Jpn J Infect Dis. 2006;59(6):391-3.
- Ozdemir D, Sencan İ, Annakkaya AN, et al. Comparison of the 2000 and 2005 outbreaks of Tularemia in the Duzce region of Turkey. Jpn J Infect Dis. 2007;60(1):51-2.
- Gürcan Ş, Karabay O, Karadenizli A, Karagöl Ç, Kantardjiev T, Ivanov IN. Characteristics of the Turkish isolates of Francisella tularensis. Jpn J Infect Dis. 2008;61(3):223-5.
- Akalin H, Helvaci S, Gedikoglu S. Re-emergence of tularemia in Turkey. Int J Infect Dis. 2009;13(5):547-51. [CrossRef]
- Meriç M, Sayan M, Willke A, Gedikoğlu S. [A small water-borne tularemia outbreak]. Mikrobiyol Bul. 2008;42(1):49-59. Turkish.
- Boz A, Aktuna G, Özgülcü Ş, Sezgin B, Temelk F, Çelebi B. Afyonkarahisar ili Dinar ilçesinde 2015 yılı Ocak ayında görülen tularemi vakaları. Turk Hij Den Biyol Derg. 2016:73(3):233-44.
- Mengeloglu Z, Duran A, Hakyemez IN, et al. Evaluation of patients with Tularemia in Bolu province in northwestern Anatolia, Turkey. J Infect Dev Ctries. 2014;8(3):315-9. [CrossRef]
- Ulu-Kilic A, Gulen G, Sezen F, Kilic S, Sencan I. Tularemia in Central Anatolia. Infection. 2013;41(2):391-9. [CrossRef]
- Dikici N, Ural O, Sümer S, et al. [Tularemia in Konya region]. Mikrobiyol Bul. 2012;46(2):225-35. Turkish.
- Kılıç S. A general overview of Francisella tularensis and the epidemiology of tularemia in Turkey. FLORA. 2010;15(2):37-58.
- Akıncı E, Ülgen F, Kılıç S, et al. [Evaluation of tularemia cases originated from Central Anatolia, Turkey]. Mikrobiyol Bul. 2011;45(4):762-4. Turkish.
- Helvaci S, Gedikoğlu S, Akalin H, Oral HB. Tularemia in Bursa, Turkey: 205 cases in ten years. Eur J Epidemiol. 2000;16(3):271-6. [CrossRef]