En Çok Okunanlar
Özet
Üriner sistem infeksiyonları (ÜSİ) hem toplum kaynaklı hem de hastane kaynaklı olup en sık tespit edilen bakteri Escherichia coli’dir. ÜSİ tedavisine genellikle ampirik olarak başlanmaktadır. Ancak uygun olmayan antibiyotiklerin kullanımına bağlı olarak gelişen direnç problemi ampirik tedavide sorunlara yol açmaktadır. Etkin bir tedavi için; uygun antibiyotiğin seçilerek bölgesel antibiyotik direnç profillerinin belirlenmesi ve düzenli sürveyans oldukça önemlidir. Bu çalışmada, laboratuvarımıza gönderilen idrar örneklerinden izole edilen ÜSİ etkeni bakterilerin dağılımı ve çeşitli antimikrobiyallere karşı direnç oranlarının belirlenmesi amaçlandı.
Yöntemler: 2018 yılı boyunca çeşitli kliniklerden laboratuvarımıza gönderilen idrar örneklerinin sonuçları retrospektif olarak incelendi. Bakteri tanımlamaları ve antibiyotik duyarlılık testleri; konvansiyonel yöntemler uygulanarak otomatik bakteri tanımlama ve duyarlılık cihazı ile yapıldı.
Bulgular: Laboratuvarımıza gönderilen 16 521 idrar örneğinin 2331(%14.1)’inde anlamlı düzeyde bakteri üremesi saptandı ve bunların 2051’i çalışmaya dahil edildi. En sık saptanan bakteri %70.4 oranıyla E. coli oldu. Enterobacteriaceae ailesine ait bakterilerde en fazla direnç %61.4 oranıyla ampisiline karşı görüldü. En duyarlı antibiyotikler ise sırasıyla; fosfomisin, imipenem ve meropenem olarak tespit edildi. Pseudomonas aeruginosa ve Acinetobacter spp. ise genel olarak birçok antibiyotiğe karşı yüksek oranda dirençli bulundu. İzolatlarda %19.3 oranında genişlemiş spektrumlu beta laktamaz (GSBL) pozitifliği tespit edildi. GSBL pozitif örneklerde en yüksek direnç %98.2’le ampisiline karşı gözlendi. Enterokok türlerinde izolatların tamamı linezolide; S. saprophyticus izolatlarının tamamı siprofloksasin, linezolid, vankomisin, teikoplanin ve trimetoprim sülfametoksazole; S. agalactiae izolatlarının tamamı penisilin, vankomisin, teikoplanin ve linezolide karşı duyarlı bulundu.
Sonuç: Ayaktan ve yatan hastalarda ampirik tedavi için kullanılan antibiyotiklere direnç oranları ve etken patojen spektrumunlarında farklılıklar mevcuttur. Bu nedenle, başarılı bir tedavi için; ÜSİ etkenlerinin tanımlanması, antibiyotik duyarlılık testlerinin yanı sıra hastane ve iller düzeyinde sürveyanslarının yapılması gereklidir. Bu veriler gerek yatan hasta gerekse ayaktan hastalar için ampirik tedavide yol gösterici olacaktır.
GİRİŞ
Üriner sistem infeksiyonları (ÜSİ) hem toplum kaynaklı hem de hastane kaynaklı olup her yıl dünyada yaklaşık olarak 150 milyon kişi ÜSİ tedavisi görmektedir (1). ÜSİ, tüm yaş gruplarında ve her iki cinsiyette de görülmekle birlikte kadınlarda daha yaygındır. Yapılan çalışmalar, kadınların %60’ının hayatları boyunca bir kez ÜSİ geçirdiğini ve bunların da %20 ile %40’ında infeksiyonun tekrarladığını göstermiştir (2). İnfeksiyonların çoğundan tek bakteri sorumlu olmakla birlikte hastane kökenli infeksiyonlarda birden fazla bakterinin tespit edildiği bildirilmektedir (3). Komplike olmayan üriner infeksiyonların %80’inden fazlasında etken Escherichia coli olup diğer bakteriler; Proteus spp., Pseudomonas spp., Klebsiella spp., Enterobacter spp., enterokoklar ve stafilokok türleridir. Komplike üriner sistem infeksiyonlarında da en sık tespit edilen bakteri E.coli’dir; bunu Enterococcus spp., Pseudomonas spp. ve diğer Gram-negatif bakteriler izlemektedir (4). ÜSİ tedavisine genellikle ampirik olarak başlanmaktadır. Ancak uygun olmayan antibiyotiklerin kullanımına bağlı olarak gelişen direnç problemi, ÜSİ’nin ampirik tedavisinde sorunlara yol açmaktadır (5). Amerika İnfeksiyon Hastalıkları Derneği (“Infectious Diseases Society of America – IDSA”)’nin 2011’de yayınladığı rehbere göre, akut nonkomplike sistitin ampirik tedavisinde, nitrofurantoin, trimetoprim/sulfometaksazolve fosfomisin ilk seçenek olarak kabul edilen ilaçlardır. Pyelonefritin ampirik tedavisi için eğer toplumda florokinolon direnci %10’un altınsa ise ilk seçenek olarak kabul edilen ilaç siprofloksasindir. Eğer florokinolon direnci %10’dan fazla ise ampirik tedavide seftriakson ya da aminoglikozidler gibi paranteral ilaçlar tercih edilmelidir (6).
Dünyada olduğu gibi ülkemizde de antibiyotiklere karşı direnç gelişimi giderek önem kazanmaktadır (7). Bu sebeple ÜSİ’nin etkin tedavisinde, uygun antibiyotiğin seçilebilmesi için bölgesel antibiyotik direnç profillerinin belirlenmesi ve düzenli sürveyansı oldukça önemlidir. Bu çalışmada, laboratuvarımıza gönderilen idrar örneklerinden izole edilen bakterilerin dağılımının ve çeşitli antibiyotiklere karşı direnç oranlarının belirlenmesi amaçlanmıştır.
YÖNTEMLER
2018 yılı boyunca poliklinikler ve servislerden laboratuvarımıza gönderilen toplam 16 521 idrar örneğinin kültür ve antibiyogram sonuçları retrospektif olarak incelendi. ÜSİ ön tanısı koyulan hastalardan uygun şartlarda alınan orta akım idrar örneklerinin %5 koyun kanlı agara (bioMérieux, Marcy l’Etoile, Fransa) ve eozin-metilen mavisi agarına (bioMérieux, Marcy l’Etoile, Fransa) kantitatif yöntemle ekimi yapıldı. Besiyerleri 370C’de 24-48 saat inkübe edildikten sonra, 105 ve üzeri “coloni forming unit” (cfu)/ml üreme saptanan örnekler bakteri tanımlama ve antibiyotik duyarlılık testine alındı. Bakteriler; konvansiyonel yöntemlerle (koloni morfolojisi, Gram boyama) ve Vitek® 2 Compact (bioMérieux, Marcy l’Etoile, Fransa) otomatize tanımlama sistemi kullanılarak tanımlandı. Antibiyotik duyarlılık testi, Avrupa Antimikrobiyal Duyarlılık Testi Komitesi (“European Committee on Antimicrobial Susceptibility Testing – EUCAST”) standartlarına uygun olarak disk difüzyon yöntemi (8) ve Vitek® 2 Compact AST (bioMérieux, Marcy l’Etoile, Fransa) kartları kullanılarak yapıldı. Genişlemiş spektrumlu beta laktamaz (GSBL) varlığı kombine disk test yöntemi ile saptandı. GSBL tayini için; sefotaksim (30µg), seftazidim (30µg) diskleri ve sefotaksim+klavulonik asit (30/10µg), seftazidim+klavulonik asit (30/10µg)) diskleri (Bioanalyse, Türkiye) kullanıldı. Disklerin etrafındaki inhibisyon zonları ölçüldü ve eğer klavulonik asit içeren disklerin etrafındaki inhibisyon zon çapı, klavulonik asit içermeyen diskin inhibisyon zon çapından ≥5 mm ise GSBL pozitif olarak değerlendirildi (8). Tüm çalışmalarda, E. coli ATCC 25922 kalite kontrol suşu olarak kullanıldı.
BULGULAR
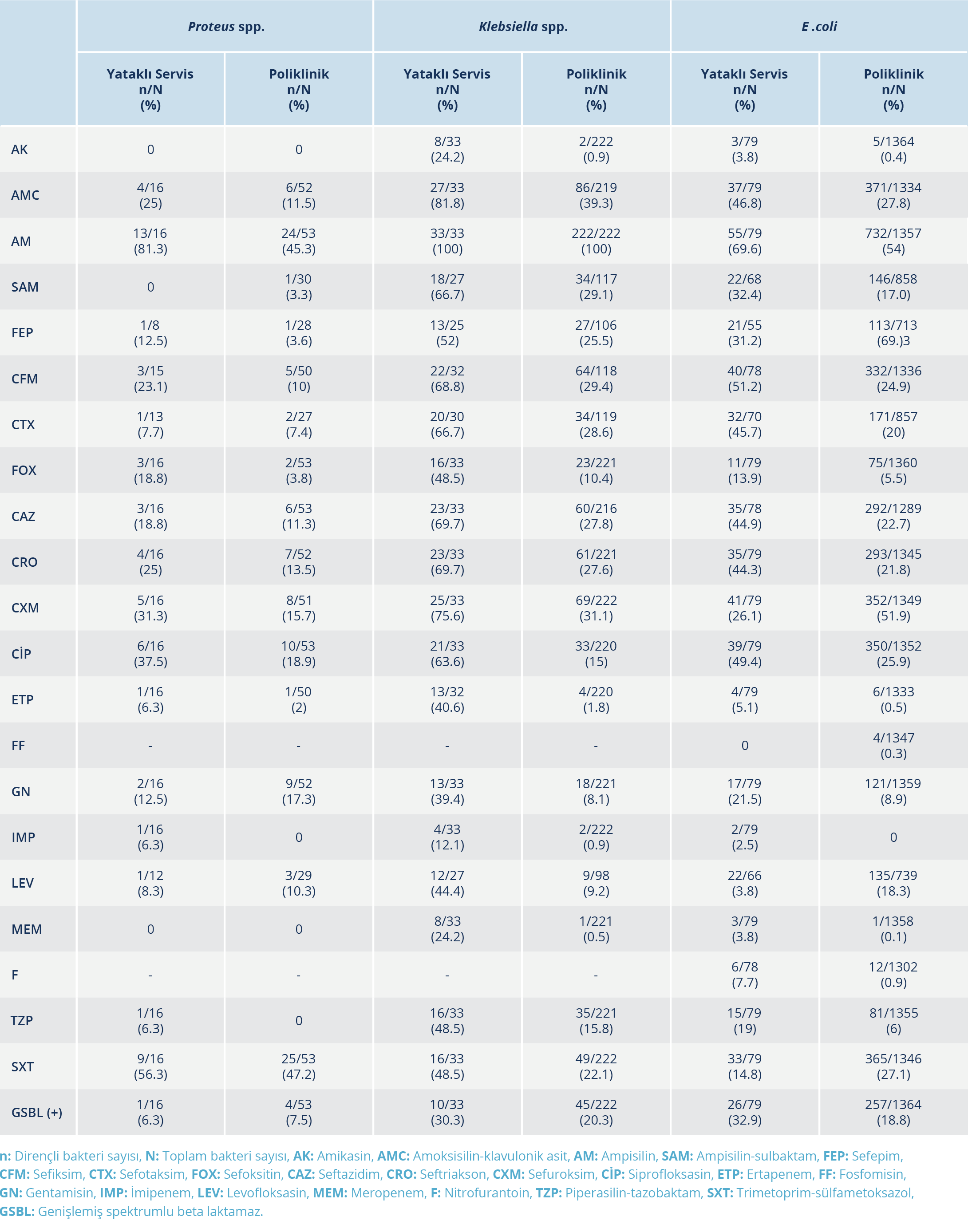
Tablo 6. En sık izole edilen Entrobacteriaceae Üyesi Bakterilerin Yataklı Servis ve Poliklinik Hastalarına Göre Direnç Oranlarının Dağılımı
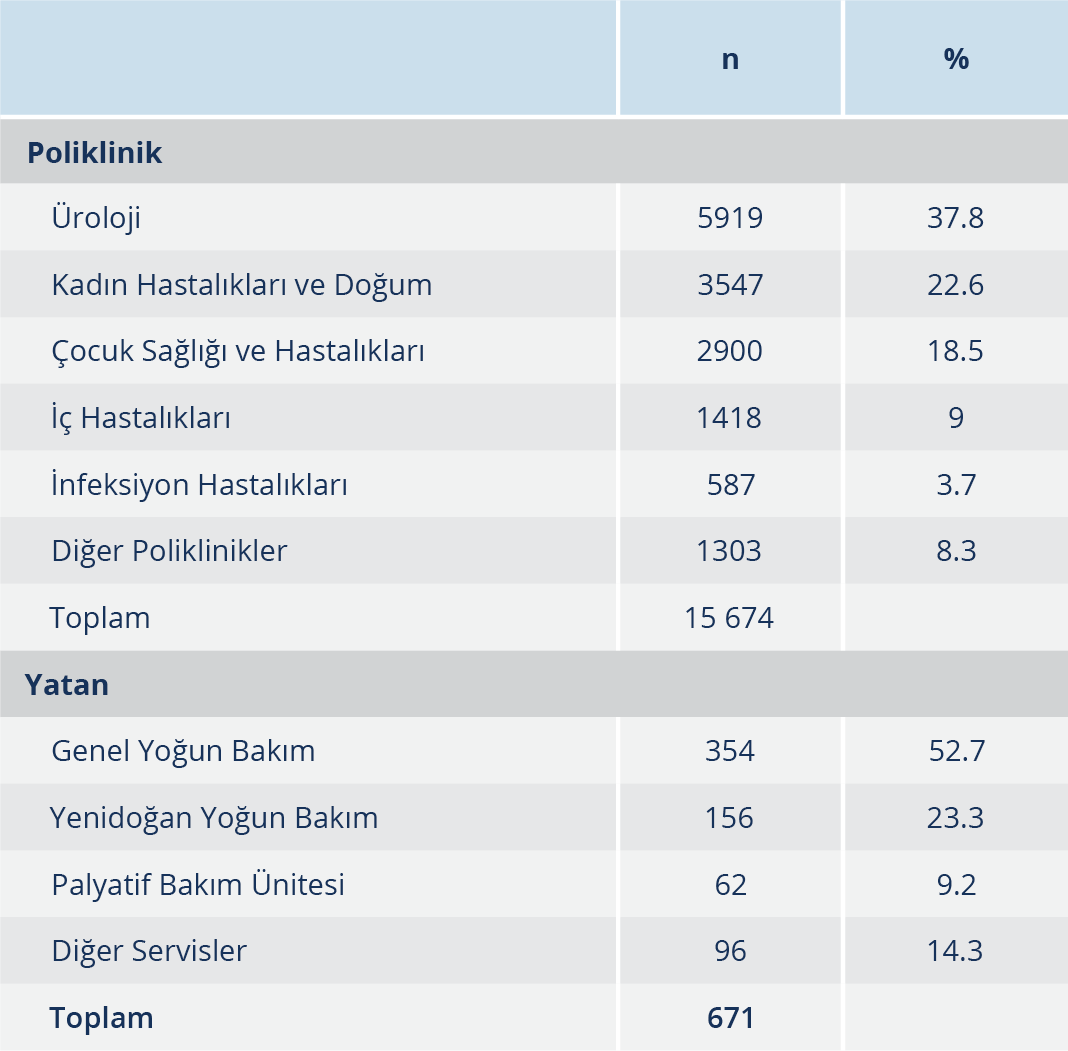
Çalışma süresince, 15 674’ü polikliniklerden, 671’i yataklı servislerden olmak üzere toplam 16 345 hastaya ait 16 521 idrar örneği laboratuvarımıza gönderilmiştir. Hastaların polikliniklere ve yataklı servislere göre dağılımları Tablo 1’de verildi.
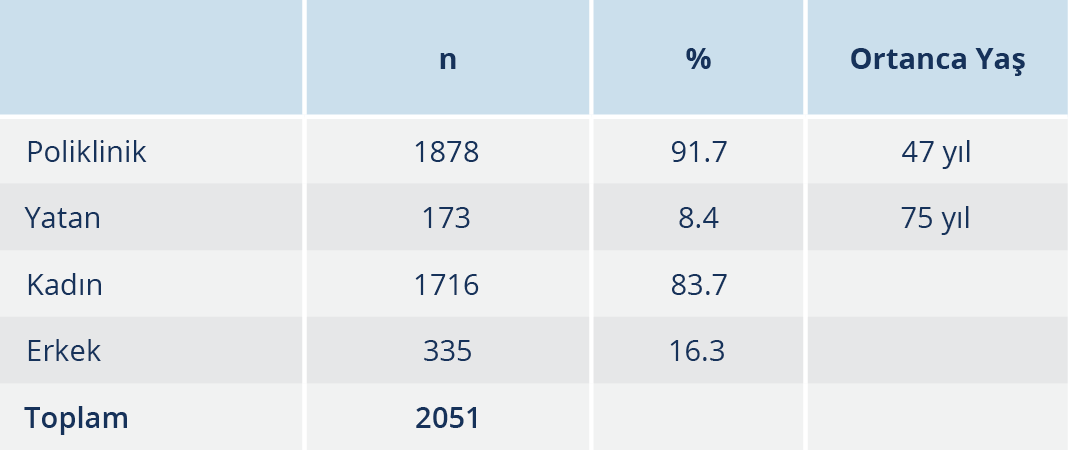
Laboratuvarımıza gönderilen 16 521 idrar örneğinin 2331 (%14.1)’inde anlamlı düzeyde bakteri üremesi, 105 (%0.6)’inde ise Candida spp. üremesi tespit edildi. Sonuçların değerlendirilmesi kapsamında aynı bakterinin tekrarlayan üremeleri çalışmaya dahil edilmemiş olup aynı hastaya ait farklı bakteri üremesi olan kültür sonuçları dahil edildi. Bu sebeple 2331 kültür pozitif örneğin 2051’i değerlendirmeye alındı. Değerlendirmeye alınan örneklerin yaş, cinsiyet, poliklinik ve yataklı servise göre dağılımları Tablo 2’de verildi. Üreme saptanan en küçük hasta 12 günlük, en büyük hasta ise 100 yaşındadır.
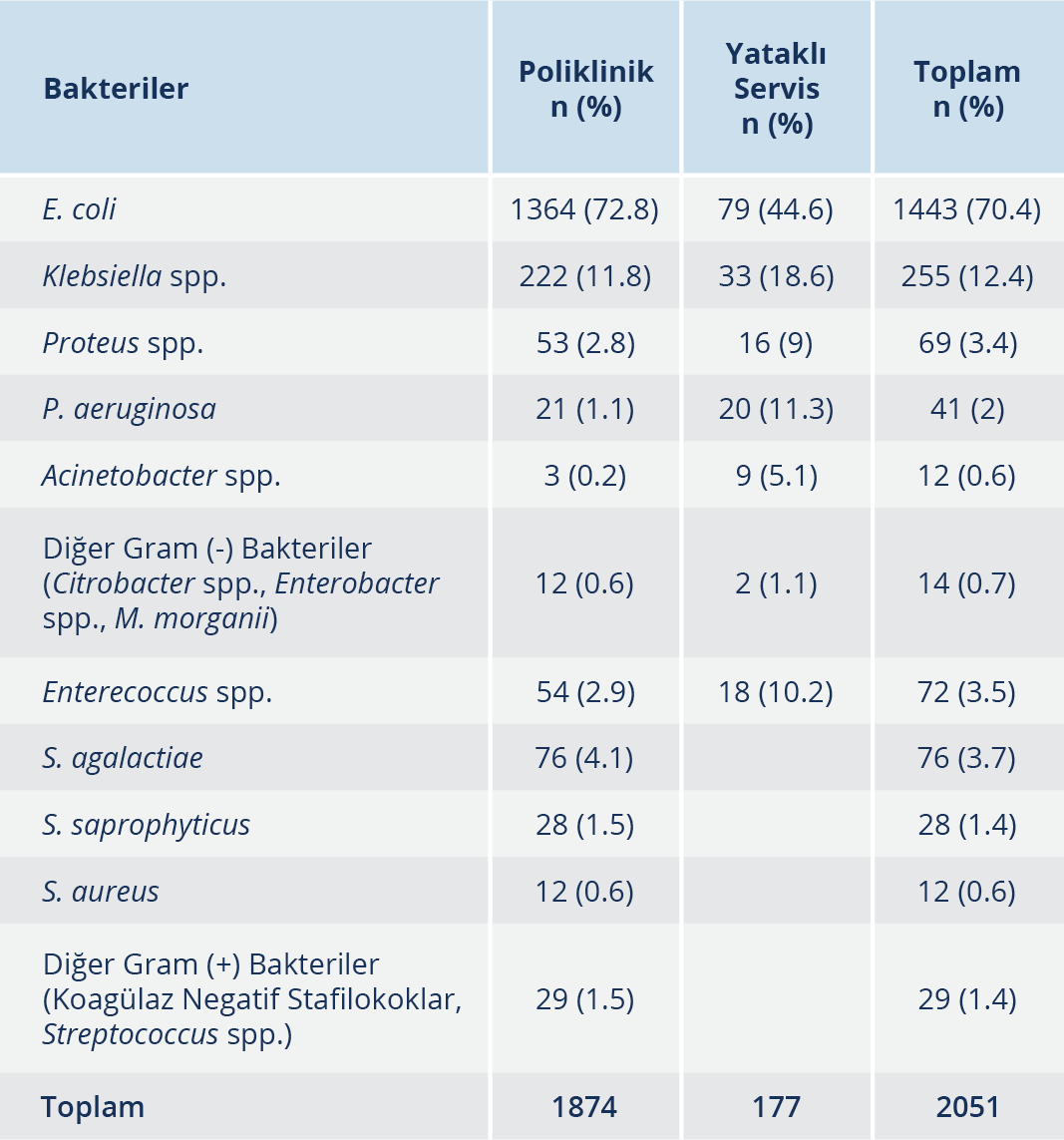
Kültürde üreme saptanan 2051 örneğin %89.4 (n=1834)’ünde Gram-negatif basil, %10.6 (n=217)’sında Gram-pozitif kok saptandı. Tespit edilen bakterilerin dağılımı Tablo 3’te verildi. Enterokok saptanan 72 örneğin 36’sı E. faecalis, 31’i Enterococcus spp. ve 5’i E. faecium olarak belirlendi. Polikliniklerden izole edilen 21 P. aeruginosa izolatından 10’unun evde sağlık biriminden geldiği, 3 hastanın ise öncesinde hastanede yatış öyküsünün bulunduğu ve yine polikliniklerden izole edilen üç Acinetobacter spp. izolatından birinin evde sağlık biriminden geldiği, birinin de öncesinde hastanede yatış öyküsünün bulunduğu görüldü.
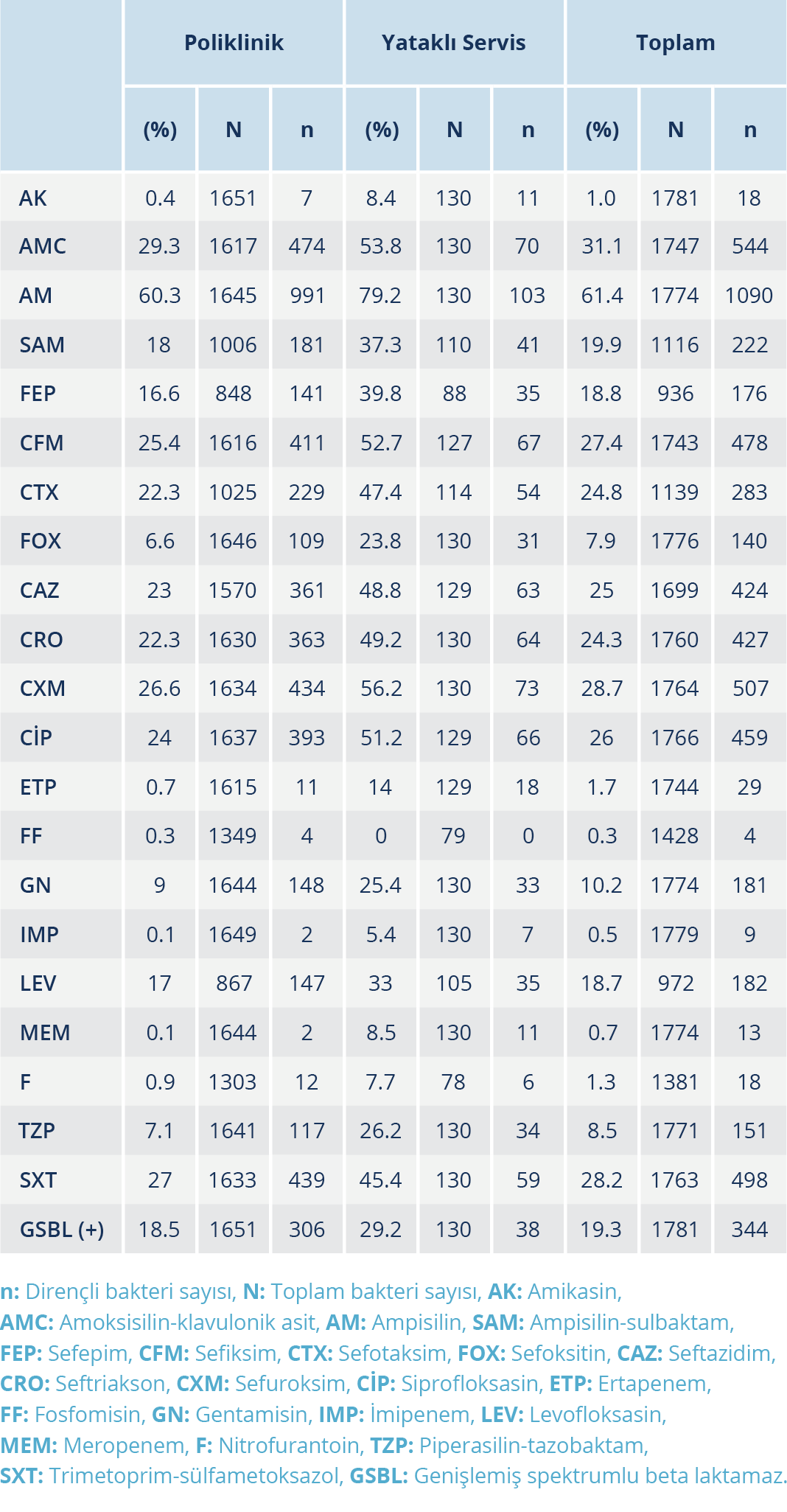
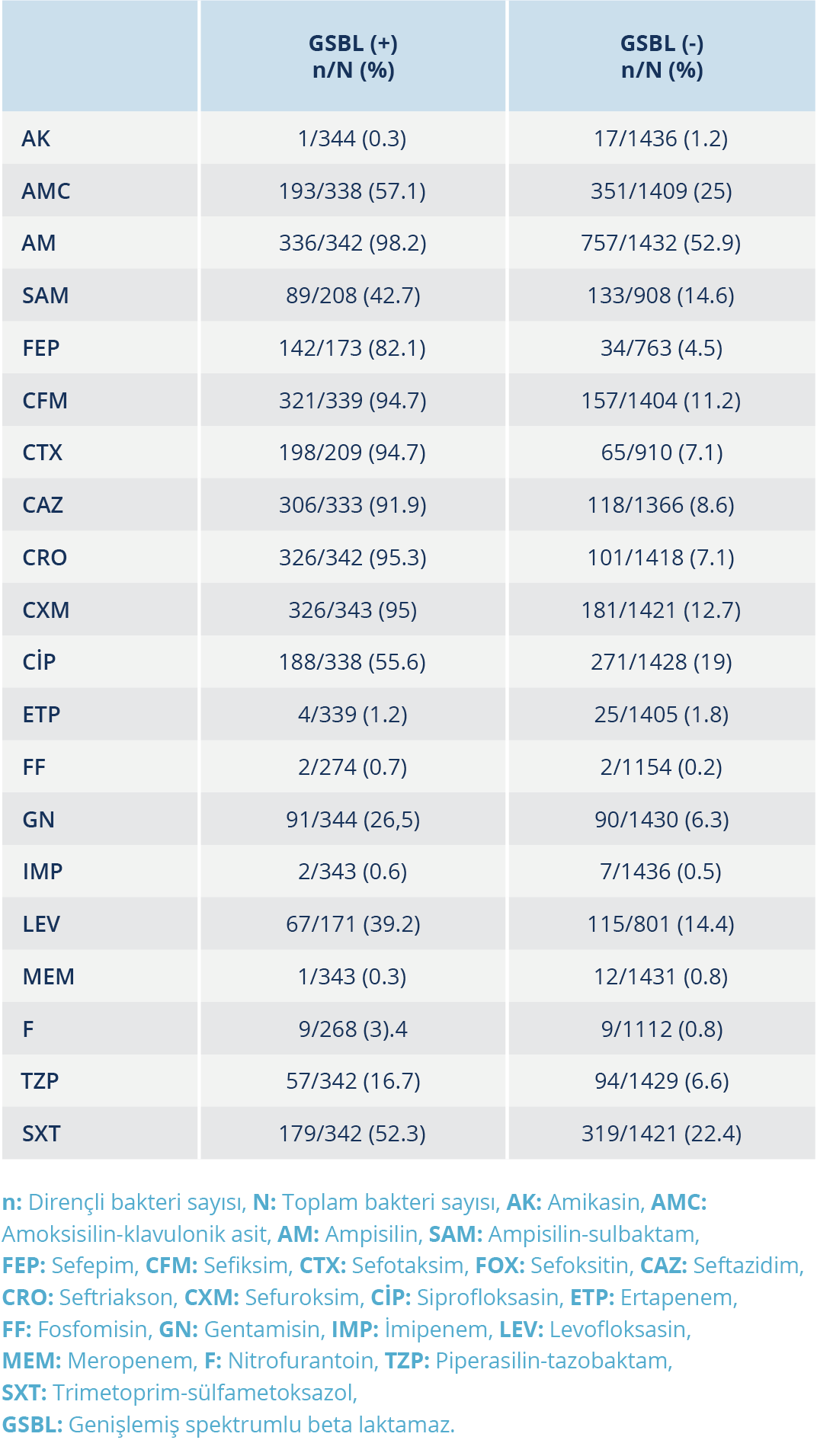
Enterobacteriaceae ailesine ait bakterilerde; poliklinik ve yataklı servislere göre antibiyotik direnç dağılımları ve toplam direnç oranlarının (Tablo 4) yanı sıra etkenlere göre antibiyotik direnç oranları (Tablo 5) belirlendi. En sık izole edilen Entrobacteriaceae üyesi bakterilerin test edilen antibiyotiklere karşı direnç oranlarının, servis ve poliklinik hastalarındaki dağılımı Tablo 6’da verildi. GSBL pozitifliğinin poliklinik ve servis hastalarındaki dağılımları Tablo 4’te, etkenlere göre GSBL pozitiflik oranları ise Tablo 5’te verildi. GSBL pozitif ve negatif saptanan örneklerdeki direnç oranları da belirlenmiş olup Tablo 7’de verildi.
Enterokok türlerinde izolatların tamamı linezolide duyarlı bulundu. Bir hastada vankomisin dirençli E. faecium üremesi saptandı; hastada teikoplanine karşı da direnç gözlendi. Enterokoklarda ampisilin direnci %15.3 (4 E. faecium ve 7 Enterococcus spp.), siprofloksasin direnci ise %30.4 (9 E. faecalis, 1 E. faecium ve 11 Enterococcus spp.) olarak tespit edildi. Ampisiline dirençli bulunan hastaların 8’inin yatan hasta (4 hasta genel yoğun bakım ünitesi, 1 hasta yeni doğan yoğun bakım ünitesi, 2 hasta palyatif bakım ünitesi ve 1 hasta infeksiyon hastalıkları servisi) olduğu görüldü. Siprofloksasin dirençli bulunan 21 örneğin 14’ünün polikliniklerden, 7’sinin ise yataklı servislerden (5 genel yoğun bakım ünitesi, 1 hasta palyatif bakım ünitesi, 1 hasta infeksiyon hastalıkları servisi) geldiği görüldü. E. faecalis izolatlarının tümü ampisilin, vankomisin, teikoplanin ve linezolide karşı duyarlı bulundu. S. saprophyticus izolatlarında %53.6 oranında oksasilin direnci gözlendi. İzolatların tamamı siprofloksasin, linezolid, vankomisin, teikoplanin ve trimetoprim sülfametoksazole karşı duyarlı bulundu. S. agalactiae izolatlarında penisilin, vankomisin, teikoplanin ve linezolide karşı direnç saptanmamış olup eritromisine karşı %33.3 oranında direnç gözlendi.
İRDELEME
ÜSİ, her iki cinsiyette ve tüm yaş gruplarında olmak üzere erişkinlerde en sık görülen bakteriyel infeksiyonlardır. Toplum ve hastane kaynaklı ÜSİ etkenleri incelendiğinde, %95’ten fazlasında etken tek bir bakteridir; toplum kaynaklı infeksiyonların %90’ından fazlasında, hastane kaynaklı infeksiyonların ise %50’sinde olmak üzere ilk sırada izole edilen bakteri E. coli’dir (5, 9, 10). Yapılan farklı çalışmalarda da ÜSİ etkeni olarak, en sık E. coli’nin izole edildiği, bunu Klebsiella türlerinin izlediği görülmüştür (11-13). Çalışmamızda da literatür ile uyumlu olarak en sık E. coli izole edilmiş olup bunu Klebsiella spp. takip etti.
ÜSİ’de tüm semptomatik infeksiyonların tedavisi gerekli olup ideal antibiyotik seçiminin yapılabilmesi için de bölgesel antibiyotik direnç durumunun düzenli sürveyansı yapılmalıdır. (14). Çeşitli çalışmalarda ÜSİ’ye neden olan bakteri türlerinde direnç probleminin arttığı bildirilmektedir (12). Ülkemizde 1996-2012 yıllarını kapsayan bir meta-analizde, E. coli suşlarında en yüksek direncin ampisiline karşı olduğu tespit edilmiş, bunu siprofloksasin ve trimetoprim sülfametoksazol izlemiştir. Nitrofurantoine karşı dirençte ise yıllar içinde belirgin bir azalma olduğu görülmüştür (15). Yapılan farklı çalışmalarda, E. coli suşlarında en yüksek direncin ampisiline karşı tespit edildiği, bunu trimetoprim sülfametoksazolün izlediği görülmüştür (7, 16). Çalışmamızda da ÜSİ etkeni olarak izole edilen Gram-negatif bakterilerde, en yüksek direnç ampisiline karşı bulunmuş olup tedavide birinci seçenek olarak kullanılan fosfomisin, nitrofurantoin ve trimetoprim sülfametoksazole karşı direnç oranlarının oldukça düşük olduğu gözlendi. Ampirik tedavide, alternatif olarak kullanılan siprofloksasine karşı ise %26 oranında direnç saptandı. E. coli izolatlarına bakıldığında en yüksek direnç, %54.8’le ampisilin, %28.9’la amoksisilin klavulonik asit ve %27.9’la trimetoprim sülfametoksazole karşı tespit edildi. E. coli’de en duyarlı antibiyotikler ise, literatür ile uyumlu olarak imipenem, meropenem ve fosfomisin olarak belirlendi.
Gram negatif bakteriler, zaman içinde beta laktam antibiyotiklere karşı çeşitli direnç mekanizmaları geliştirmiştir ve bunlar içinde en yaygın olanı GSBL üretimidir. GSBL, Enterobacteriaceae ailesinde yaygın olarak görülmekte olup en sık E. coli ve K. pneumoniae’de saptanmaktadır (8, 9). Klinik ve Laboratuvar Standartları Enstitüsü (“Clinical and Laboratory Standards Institute – CLSI”) rutin GSBL taramasını önermemekte; epidemiyolojik çalışmalar ve infeksiyon kontrolü amacıyla yapılmasının yararlı olacağını belirtmektedir (17). Aynı şekilde EUCAST’ta, GSBL tespitinin antibiyotik direnç kategorizasyonu için gerekli olmadığını ancak infeksiyon kontrolü ve halk sağlığı açısından önemli olduğunu belirtmektedir (8). GSBL tespiti ülkemizde genellikle çift disk sinerji testi ile yapılmaktadır (1, 9, 18). Çalışmamızda ise kombine disk test yöntemi kullanıldı. 1997-2007 yılları arasını kapsayan bir çalışmada GSBL pozitiflik oranı %12.4 olarak bulunmuştur (19). 1996-2012 yıllarını içeren bir meta analizde; 1996-2001 arasında %8.1 olan GSBL pozitiflik oranının, 2008-2012 yılları arasında % 28.17’ye yükseldiği tespit edilmiştir (15). Aytaç ve arkadaşlarının (18) 2010-2014 yıllarını kapsayan çalışmasında, E. coli izolatlarında GSBL pozitiflik oranının, %6.1’den %12.8’e çıktığı görülmüştür. Yapılan farklı çalışmalarda GSBL pozitifliğinin, Klebsiella spp. izolatlarında E. coli’ye göre daha yüksek olduğu tespit edilmiştir (3, 20). Çalışmamızda, GSBL pozitiflik oranı %19.3 olarak bulunmuş olup diğer çalışmalara benzerlik göstermektedir. Literatüre benzer şekilde, çalışmamızda da GSBL pozitiflik oranı, Klebsiella spp. (%21.6)’de E. coli (%19.6)’ye göre daha yüksek gözlendi. Gündem ve arkadaşlarının (9) çalışmasında, GSBL üreten izolatlarda en duyarlı antibiyotikler amikasin ve imipenem olarak saptanmış; E. coli ve Klebsiella spp. izolatlarında siprofloksasine ve trimetoprim sülfametoksazole yüksek oranda direnç görülmüştür. Her iki grup bakteride de sefalosporinlere karşı direnç oranlarının yüksek olduğu tespit edilmiştir. Yapılan bir diğer çalışmada, GSBL pozitif E. coli izolatlarında hiç karbapenem direnci saptanmazken, nitrofurantoin, fosfomisin ve pivmecillinama karşı yüksek oranda duyarlılık tespit edilmiştir. Aynı çalışmada, GSBL üreten Enterobacteriaceae izolatlarına karşı siprofloksasin ve trimetoprim sülfametoksazolün düşük etkinliğe sahip olduğu görülmüştür (21). Karamanlıoğlu ve arkadaşlarının (22) çalışmasında da GSBL saptanan izolatlarda fosfomisin ve nitrofurantoin dışındaki antibiyotiklere karşı duyarlılığın istatistiksel olarak anlamlı düzeyde düşük olduğu görülmüştür. Çalışmamızda da GSBL üreten izolatlarda sefalosporin grubu antibiyotiklere yüksek oranda direnç saptanmış olup en duyarlı antibiyotikler amikasin, meropenem ve imipenem oldu. Ampirik tedavide kullanılan fosfomisin ve nitrofurantoine karşı düşük oranda direnç gözlenirken, trimetoprim sülfametoksazole karşı %52.3 oranında direnç saptadık. Tedavide sıklıkla kullanılan siprofloksasine karşı ise %55.6 oranında direnç görüldü. Ayrıca, çalışmamızda GSBL pozitif örneklerdeki kinolon ve trimetoprim sülfametoksazol direnci, GSBL üretmeyenlere göre yüksekti.
Yapılan çalışmalarda, ÜSİ etkeni nonfermenter bakteriler incelendiğinde, ilk sırada izole edilen bakterinin Pseudomonas spp. olduğu, bunu Acinetobacter spp.’in takip ettiği ve bu bakterilerin daha çok yatan hasta kliniklerinden gelen örneklerden izole edildiği görülmektedir (23, 24). Çalışmamızda da benzer olarak Acinetobacter spp. yoğun bakım hastalarından daha yüksek oranda izole edildi. P. aeruginosa ise polikliniklerden ve yataklı servislerden eşit oranda tespit edilmiş gibi görünmekle birlikte; ayaktan hastaların dağılımı incelendiğinde, 21 hastanın 10’unun evde sağlık biriminden geldiği ve bu hastaların hastanede yatışı gerektiren kronik hastalıkları olan kişiler olduğu görülmektedir. Kömürlüoğlu ve arkadaşlarının (16) yaptığı çalışmada, Pseudomonas türlerinin en duyarlı oldukları antibiyotikler, kolistin, amikasin, sefepim, seftazidim, meropenem ve siprofloksasin olarak tespit edilmiş; Acinetobacter türlerinde ise en duyarlı antibiyotik kolistin olmuştur. Sierra-Diaz ve arkadaşlarının (23) çalışmasında ise Pseudomonas türlerinde siprofloksasine karşı %82.7 oranında direnç saptanmıştır. Söz konusu çalışmada karbapenem grubu antibiyotiklere (imipenem; %72.1 ve meropenem; %67.3) karşı da yüksek oranda direnç gözlenmiştir. Tümtürk ve arkadaşları (25) tarafından yapılan çalışmada, hastane infeksiyonu etkeni olarak izole edilen bakterilerin, karbapenem grubu antibiyotiklere karşı yıllar içinde direnç oranlarında artış olduğu görülmüş; Acinetobacter baumannii suşlarında 2014 yılında %90.7 olan direnç, 2017 yılında %95.9; P. aeruginosa suşlarında ise 2014’te %26.3 olan direnç, 2017 yılında %38.4 olarak saptanmıştır. Çalışmamızda P. aeruginosa izolatlarında test edilen antibiyotikler içinde en düşük direnç oranı (%12.2) amikasine karşı gözlendi. Acinetobacter spp. ise çoklu antibiyotik direncine sahip olup test edilen antibiyotikler içinde seftazidim, imipenem, siprofloksasin ve levofloksasine karşı %100 oranında direnç saptandı.
ÜSİ etkeni gram pozitif bakterilere bakıldığında, en sık izole edilen bakterinin enterokok türleri olduğu görülmüştür. Passadouro ve arkadaşları (26) tarafından yapılan çalışmada, idrar kültürlerinde Gram-negatif bakterilerden sonra, en sık izole edilen bakteri E. faecalis olmuş ve %96 nitrofurantoin, %79.3 oranında da ampisilin duyarlılığı saptanmıştır. Patel ve arkadaşlarının (27) çalışmasında, %4 oranında enterokok izole edilmiş ve en düşük duyarlılık ampisilin ve siprofloksasine karşı saptanmıştır. Fagan ve arkadaşları (28) tarafından yapılan çalışmada, E. faecalis ikinci sıklıkta saptanan bakteri olmuştur. Sadece enterokok suşlarının incelendiği bir çalışmada; %31.9 oranında ampisilin, %46.6 oranında siprofloksasin direnci saptanmış; ampisilin direncinin E. faecium’da, siprofloksasin direncinin ise her iki türde de fazla olduğu görülmüştür. Söz konusu çalışmada %4 oranında vankomisin ve linezolid, %3.1 oranında da teikoplanin direnci saptanmıştır (29). Terek ve arkadaşlarının (3) çalışmasında, E. faecalis izolatlarında %38.8 ampisilin direnci, %77.8 siprofloksasin direnci tespit edilmiş; E. faecium’da ise ampisiline karşı direnç gözlenmezken, siprofloksasine karşı %75 direnç saptanmıştır. Aynı çalışmada enterokok türlerinden sonra ikinci sıklıkta S. agalactiae %3.16 oranında tespit edilmiş ve izolatların tamamının ampisilin dışında (duyarlılık; %81.8) test edilen tüm antibiyotiklere karşı duyarlı olduğu görülmüştür. 2017 yılında yapılan bir çalışmada da idrar örneklerinde %4.6 oranında grup B streptokok saptandığı görülmüştür (30). Çalışmamızda %3.5 oranında enterokok saptanmış olup diğer çalışmalardan farklı olarak Gram-pozitif bakteriler içinde S. agalactiae’den (%3.7) sonra ikinci sıklıkta görülen bakteri oldu. Enterokoklarda en dirençli antibiyotikler literatür ile uyumlu olarak ampisilin ve siprofloksasin olarak tespit edildi. Ayrıca çalışmamızda, S. agalactiae diğer çalışmalar ile benzer oranlarda tespit edilmekle birlikte, poliklinik hastalarında en sık izole edilen Gram-pozitif bakteri olarak saptandı ve eritromisin hariç test edilen tüm antibiyotiklere %100 duyarlı olarak bulundu.
Sonuç olarak ÜSİ’lerde en sık izole edilen bakterinin E. coli olduğu görülmüştür. Ampirik tedavide kullanılan nitrofurantoine ve fosfomisine karşı saptanan düşük orandaki direnç, bu antibiyotiklerin ampirik tedavideki değerini koruduğunu göstermiştir. Tedavi öncesinde antibiyogram testlerinin yapılmasının ve tedavinin antibiyogram raporuna göre planlanmasının, hem yüksek oranda direnç görülen antibiyotiklerin tamamen tedavi seçeneğinden çıkarılmasını engelleyeceğini hem de direnç oranları daha düşük olan antibiyotiklerin korunmasını sağlayacağını düşünmekteyiz.
Etik Kurul Kararı
Laboratuvar kültür ve antibiyogram sonuçlarının analiz edildiği retrospektif bir çalışma olduğu için etik kurul onayı alınmamıştır.
Danışman Değerlendirmesi
Bağımsız dış danışman.
Yazar Katkıları
Fikir/Kavram – H.A., N.A.; Tasarım – H.A., N.A.; Denetleme – H.A., N.A.; Kaynak ve Fon Sağlama – H.A., N.A.; Malzemeler/Hastalar – H.A., N.A.; Veri Toplama ve/veya İşleme – H.A., N.A.; Analiz ve/veya Yorum – H.A., N.A.; Literatür Taraması – H.A., N.A.; Makale Yazımı – H.A., N.A.; Eleştirel İnceleme – H.A., N.A.
Çıkar Çatışması
Yazarlar herhangi bir çıkar çatışması bildirmemiştir.
Finansal Destek
Yazarlar finansal destek beyan etmemiştir.
Sunulduğu Bilimsel Etkinlik
24-29 Kasım 2020 tarihinde gerçekleştirilen 8. Türkiye EKMUD Uluslararası Bilimsel Kongresi’nde poster olarak sunulmuştur.
Referanslar
- Kandemir Ö, Akdağ A, Kurt A.Ö. Mersin ili merkezindeki toplum kökenli üriner sistem enfeksiyonu etkenlerindeki antibiyotik direnç oranları. TAF Prev Med Bull. 2012;11(5):589-98. [CrossRef]
- What is a urinary tract infection (UTI) in adults? [İnternet]. Linthicum, MD: Urology Care Foundation, The Official Foundation of the American Urological Association. [erişim 9 Haziran 2021]. https://www.urologyhealth.org/urologic-conditions/urinary-tract-infections-in-adults
- Terek EG, Tunçel-Başoğlu M. Bir üniversite hastanesine gönderilen idrar kültürlerinde üreyen izolatların dağılımı ve antimikrobiyal duyarlılık profilinin incelenmesi. Ege Tıp Dergisi. 2013;52(3):136-40.
- Kadanalı A. Üriner sistem infeksiyonları. EAJM. 2006;38:119-23.
- Balasar M, Doğan M, Kandemir A, Feyzioğlu B, Haşimov Z, Baykan M. İdrar kültürlerinde enfeksiyon etkenleri ve antibiyotik direnç oranları. Selçuk Tıp Derg. 2014;30(2):54-7.
- Gupta H, Hooton TM, Naber KG, et al. International clinical practice guidelines for the treatment of acute uncomplicated cystitis and pyelonephritis in women: A 2010 update by the Infectious Diseases Society of America and the European Society for Microbiology and Infectious Diseases. Clin Infect Dis. 2011;52(5):e103-20. [CrossRef]
- Gültepe B, Ceylan A, Doymaz MZ, Iraz M. İdrar kültürlerinden izole edilen Escherichia coli suşlarının antibiyotik direnç paterni. Düzce Tıp Fakültesi Dergisi. 2014;16(1):53-5.
- EUCAST guideline for the detection of resistance mechanisms and specific resistances of clinical and/or epidemiological importance 2017 [İnternet]. Växjö: European Committee on Antimicrobial Susceptibility Testing (EUCAST). [erişim 9 Haziran 2021]. https://www.eucast.org/fileadmin/src/media/PDFs/EUCAST_files/Resistance_mechanisms/EUCAST_detection_of_resistance_mechanisms_170711.pdf
- Gündem NS, Çıkman A, Gülhan B. [Extended spectrum beta-lactamase (ESBL) production and antibiotic resistances of Escherichia coli and Klebsiella spp. strains isolated from urine cultures]. J Clin Exp Invest. 2013;4(1):56-62. Turkish. [CrossRef]
- Köksaldı-Motor V, Tutanç M, Arıca V, Arıca S, Ay B. Üropatojen Escherichia coli suşlarının üriner sistem infeksiyonlarının tedavisinde sık kullanılan antibakteriyel ajanlara duyarlılıkları. Ankem Derg. 2010;24(4):198-201.
- Varışlı AN, Çetin-Hazırolan G, Kocagül-Çelikbaş A, Aksoy A. Resistance patterns of gram negative bacteria in urinary tract infections and efficacy of empirical treatment in noncomplicated cases: Retrospective cohort study of 2180 women. J Surg Med. 2018;2(2):99-104. [CrossRef]
- Adeep M, Nima T, Kezang W, Tshokey T. A retrospective analysis of the etiologic agents and antibiotic susceptibility pattern of uropathogens isolated in the Jigme Dorji Wangchuck National Referral Hospital, Thimphu, Bhutan. BMC Res Notes. 2016;9:54. [CrossRef]
- Ganesh R, Shrestha D, Bhattachan B, Rai G. Epidemiology of urinary tract infection and antimicrobial resistance in a pediatric hospital in Nepal. BMC Infect Dis. 2019;19(1):420. [CrossRef]
- Sağlam HS, Öğütlü A, Demiray V, Karabay O. Üriner enfeksiyonlarda toplum kökenli Escherichia coli’nin yeri ve gelişen antibiyotik direnci. Nobel Med. 2012;8(1):67-71.
- Aykan SB, Ciftci İH. [Antibiotic resistance patterns of Escherichia coli strains isolated from urine cultures in Turkey: a meta-analysis]. Mikrobiyol Bul. 2013;47(4): 603-18. Turkish. [CrossRef]
- Kömürlüoğlu A, Aykaç K, Özsürekçi Y, et al. Gram negatif idrar yolu enfeksiyonu etkenlerinin antibiyotik direnç dağılımı: Tek merkez deneyimi. Türkiye Çocuk Hast Derg. 2018;12(1):10-7.
- Performance standards for antimicrobial susceptibility testing: Twenty-fourth Informational Supplement, CLSI Document M100-S24. Wayne: Clinical Laboratory Standards Institute (CLSI). 2014.
- Aytaç Ö, Mumcuoğlu İ, Çetin F, Aksoy A, Aksu N. Erişkin hastalarda toplum kaynaklı üriner sistem enfeksiyonlarından izole edilen Escherichia coli suşlarının antibiyotik duyarlılıklarının yıllara göre değişimi (2010-2014). Turk Hij Den Biyol Derg. 2015;72(4):273-80.
- Işıkgöz Taşbakan M. İdrar yolu infeksiyonları ve akılcı antibiyotik kullanımı. Ankem Derg. 2014;28(Ek 2):178-81. [CrossRef]
- Ünsal H, Kaman A, Tanır G. Relationship between urinalysis and uropathogen in children with urinary tract infections. J Pediatr Urol.2019;15(6):606.e1-606.e6. [CrossRef]
- Sajjad Raja N. Oral treatment options for patients with urinary tract infections caused by extended spectrum βeta-lactamase (ESBL) producing Enterobacteriaceae. J Infect Public Health. 2019;12(6):843-6. [CrossRef]
- Karamanlıoğlu D, Aysert Yıldız P, Kaya M, Sarı N. [Extended-spectrum βeta-lactamase production rates and antibiotic susceptibilities among Enterobacteriaceae isolated from urine]. Klimik Derg. 2019;32(3):233-9. Turkish. [CrossRef]
- Sierra-Diaz E, Hernandez-Rios CJ, Bravo-Cuellar A. Antibotic resistance: Microbiological profile of urinary tract infections in Mexico. Cir Cir. 2019;87(2):176-82. [CrossRef]
- Yurdakul-Mesutoğlu P, Yavuzdemir Ş, Ardıçoğlu-Akışın Y, et al. [Urinary tract infections and affecting factors detected in TOBB University of Economics and Technology Faculty of Medicine Hospital: A 5-year retrospective study]. Klimik Derg. 2019;32(3):298-302. Turkish. [CrossRef]
- Tümtürk A, Tezer-Tekçe AY, Şanal L. Nozokomiyal infeksiyon etkeni Gram negatif bakterilerde karbapenem direnç oranları: Üçüncü basamak bir hastaneden retrospektif bir çalışma. Ortadogu Tıp Derg. 2019;11(4):422-6. [CrossRef]
- Passadouro R, Fonseca R, Figueiredo F, Lopes A, Fernandes C. [Evaluation of the antimicrobial susceptibility of community-acquired urinary tract infection]. Acta Med Port. 2014;27(6):737-42. Portuguese.
- Patel HB, Soni ST, Bhagyalaxmi A, Patel NM. Causative agents of urinary tract infections and their antimicrobial susceptibility patterns at a referral center in Western India: An audit to help clinicians prevent antibiotic misuse. J Family Med Prim Care. 2019;8(1):154-9. [CrossRef]
- Fagan M, Lindbæk M, Grude N, et al. Antibiotic resistance patterns of bacteria causing urinary tract infections in the elderly living in nursing homes versus the elderly living at home: an observational study. BMC Geriatr. 2015;15:98. [CrossRef]
- Şimşek M. İdrar kültürlerinden izole edilen enterokok suşlarının tür dağılımları ve antibiyotik duyarlılıkları. Kocatepe Tıp Dergisi. 2019;20(1):177-82. [CrossRef]
- Rafalskiy V, Pushkar D, Yakovlev S, et al. Distribution and antibiotic resistance profile of key Gram-negative bacteria that cause community-onset urinary tract infections in the Russian Federation: RESOURCE multicentre surveillance 2017 study. J Glob Antimicrob Resist. 2020;21:188-94. [CrossRef]