En Çok Okunanlar
Özet
Amaç: Çalışmanın amacı hematolojik maligniteli hastaların uzun dönem takipleri sırasında COVID-19 geçirme sıklığını ve klinik özelliklerini değerlendirmektir.
Yöntemler: Merkezimizde hematolojik malignite tanısı ile takip edilen hastalar retrospektif olarak çalışmaya dahil edildi. Hastalar, 1 Nisan 2020 – 1 Temmuz 2021 tarihleri arasında COVID-19 geçirenler [COVID (+)] ve geçirmeyenler [COVID (-)] olmak üzere iki grupta değerlendirildi.
Bulgular: Çalışmamızda 1258 hasta değerlendirildi. Bunlardan 288 (%22.9)’inin COVID-19 geçirdiği tespit edildi. COVID (+) grup içinde en sık ve en az görülen tanılar sırasıyla; non-Hodgkin lenfoma (NHL) (%21.7) ve Hodgkin lenfoma (HL) (%6.9) idi. COVID-19 (+) hasta oranı en yüksek ve en düşük olan maligniteler ise sırasıyla; multiple miyelom (MM) (%35.6) ve kronik miyeloid lösemi (KML) (%17.8) olarak tespit edildi. Medyan yaş, COVID (+) kronik lenfositer lösemi (KLL) hastalarında COVID (-)’lere göre yüksekti (73’e 66; p=0.001). COVID (+) hastalarda bütün ölümlerin nedeni COVID-19’du. Tüm hastalar için ölüm oranı COVID (+) grupta COVID (-) gruba göre anlamlı düzeyde yüksek bulundu (%22.8’e %11.9; p<0.001). Malignite tiplerinden COVID (+) grupta ölüm oranı en yüksek olanlar miyelodisplastik sendrom (MDS) (%39.5) ve akut lösemi (AL) (%35.7) idi. KLL (%26’ya %7), AL (%35.7’ye %17.7) ve MM (%28.6’ya %9.2)’de ölüm oranı COVID (-) gruba göre anlamlı düzeyde yüksekti. KML hastalarında ise COVID-19 nedeniyle ölüm saptanmadı. COVID (+) hastaların %79.8’i yatarak tedavi gördü ve bu hastalarda ölüm oranı ayaktan tedavi görenlere göre anlamlı düzeyde yüksek bulundu (%34.6’ya %2.8; p<0.001). Yatan hastalarda mekanik ventilatör (MV) ihtiyacı %26.9’du. MV ihtiyacı en yüksek olan hastalar, MDS (%44.8) ve AL (%36) hastalarıydı.
Sonuç: Çalışmamız, SARS-CoV-2’nin tüm hematolojik maligniteler üzerine etkisini COVID-19 geçirmeyen malign hastalarla karşılaştırması açısından literatüre önemli veriler sunmaktadır.
GİRİŞ
İlk kez 2019 yılı sonlarında Çin’in Hubei eyaletinde tanımlanan, 11 Mart 2020’de de Dünya Sağlık Örgütü (DSÖ) tarafından pandemi olarak ilan edilen COVID-19 hastalığının etkeni SARS-CoV-2 virusudur. Hastalık halen pek çok ülkede önemli bir sağlık sorunudur. Başta ateş ve solunum yolu semptomları olmak üzere multisistemik semptomlarla seyretmektedir. Zaman içinde virusun immün yanıtta bozulmaya neden olduğu gösterilmiştir (1). İleri yaş, diyabet ve kardiyak hastalıklar gibi ko-morbiditeler, hastalığın daha şiddetli seyretmesine yol açmaktadır (2). Hematolojik kanserlerin yanı sıra solid organ kanserlerinde de primer malign hastalığın etkisi, immünsüpresif ajanların kullanımı, kemoterapi ve radyoterapiye bağlı gelişen myelosüpresyon gibi faktörlerin etkisiyle konak SARS-CoV-2’ye karşı savunmasız hale gelmektedir (3). Bu nedenle, söz konusu hasta gruplarında COVID-19’un daha agresif ve daha ölümcül seyretmesi kaçınılmaz olup ölüm oranı genel popülasyonda %2.3 iken malign hastalarda %5.6 bulunmuştur (4). Ayrıca malign hastalarda, sağlıklı popülasyona göre hastanede yatış süresinin daha uzun, mekanik ventilasyon (MV) ve yoğun bakım (YB) ihtiyacının da daha yüksek olduğu görülmüştür (5). Hematolojik maligniteleri ve solid organ kanserlerini karşılaştıran kısıtlı sayıda veri mevcuttur. Bir çalışmaya göre şiddetli ve kritik hastalık sıklığı hematolojik kanserlerde daha yüksek saptanmıştır. Yine bu çalışmada hematolojik kanserlerde ölüm oranı %14.9 iken solid organ kanserlerinde %4.8 bulunmuştur (6).
Hematolojik malignitelerde COVID-19 klinik seyrini inceleyen çalışmalar çoğunlukla pandeminin ilk aylarına ilişkin verileri içermektedir. Çalışmamız, merkezimizde takip ve tedavi edilen hematolojik malign hastalarda, pandeminin başından itibaren uzun bir süreç içerisindeki COVID-19 sıklığını ve klinik sonuçlarını incelemeyi amaçladı.
YÖNTEMLER
Çalışmaya 1 Nisan 2020 – 1 Temmuz 2021 tarihleri arasında merkezimizde hematolojik malignite tanısı ile takip edilen hastalar dahil edildi. Hastaların yaşı, cinsiyeti, malignite tanısı, bu tarihler arasında COVID-19 geçirme öyküsü, ölüm ya da sağlık durumları retrospektif olarak değerlendirildi. COVID-19 infeksiyonu geçiren hastalar COVID (+), geçirmeyen hastalar COVID (-) olarak adlandırıldı ve bu iki grup malignite tanısı, epidemiyolojik özellikler ve sağkalım açısından karşılaştırıldı. COVID (+) hastalar da kendi içinde bu özelliklere ek olarak ölüm nedenleri, hastanede yatış ve MV ihtiyacı yönünden incelendi.
İstatistiksel Analiz
Verilerin istatistiksel analizinde SPSS (“Statistical Package for the Social Sciences”) versiyon 25.0 programı (IBM Corp., Armonk, NY, ABD) kullanıldı. Sürekli sayısal değişkenlerin dağılım analizi Kolmogorov-Simirnov testi ile yapıldı. Sürekli sayısal değişkenler arasında iki grup karşılaştırması için bağımsız örneklem T testi ve Mann-Whitney U testi kullanıldı. Kategorik değişkenler yüzde (%) olarak ifade edildi ve Pearson ki-kare testi ile analiz edildi; p<0.05 sonuçlar istatistiksel olarak anlamlı kabul edildi.
BULGULAR
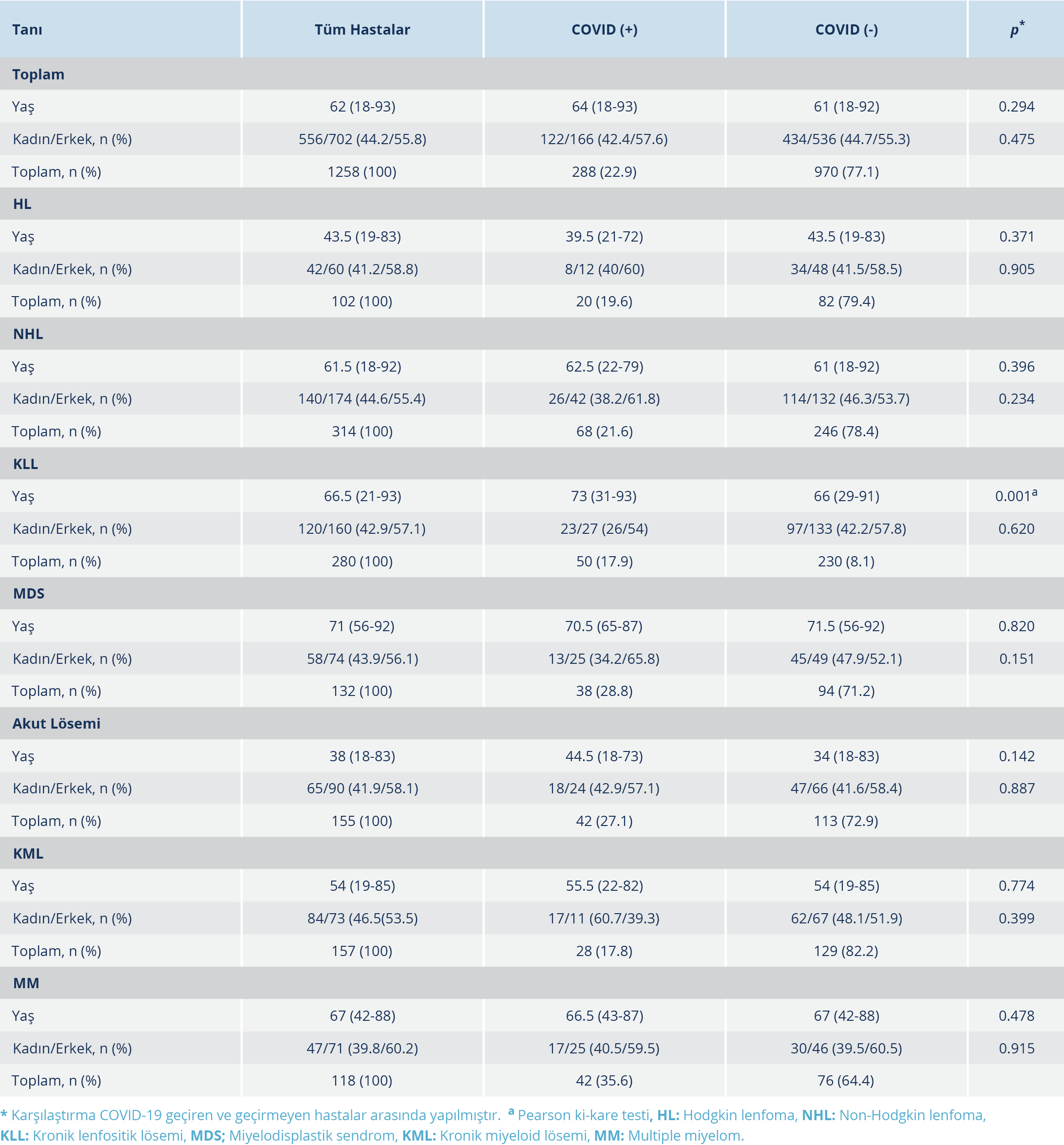
Çalışmamızda toplam 1258 hasta değerlendirildi. İki yüz seksen sekiz (%22.8) hastanın COVID (+) olduğu tespit edildi. Bunlar içinde en sık görülen tanı non-Hodgkin lenfoma (NHL) (%21.7), en az görülen ise Hodgkin lenfoma (HL) (%6.9) idi. Kendi içlerinde incelendiğinde ise COVID (+) hasta oranı en yüksek malignite multiple miyelom (MM) (%35.6), en düşük ise kronik miyeloid lösemi (KML) (%17.8)’ydi.
Medyan yaş, COVID (+) grupta 64 (18-93), COVID (-) grupta ise 61 (18-92) bulundu. COVID (+) kronik lenfositer lösemi (KLL) hastalarında medyan yaş, COVID (-) gruba göre anlamlı düzeyde yüksekti (73’e karşın 66; p=0.001). HL hastalarında ise istatistiksel olarak anlamlı düzeyde olmamakla birlikte daha düşüktü (39.5’a karşın 43.5; p=0.371). Diğer hastalıklarda medyan yaş iki grup arasında benzerdi. Tüm hastalar ve tanılar ayrı ayrı değerlendirildiğinde, erkeklerde COVID geçirme sıklığı kadınlara göre daha yüksek olmakla birlikte istatistiksel olarak anlamlı bir fark saptanmadı. Tablo1’de tanılara göre epidemiyolojik özellikler ve COVID-19 öyküleri yer almaktadır.
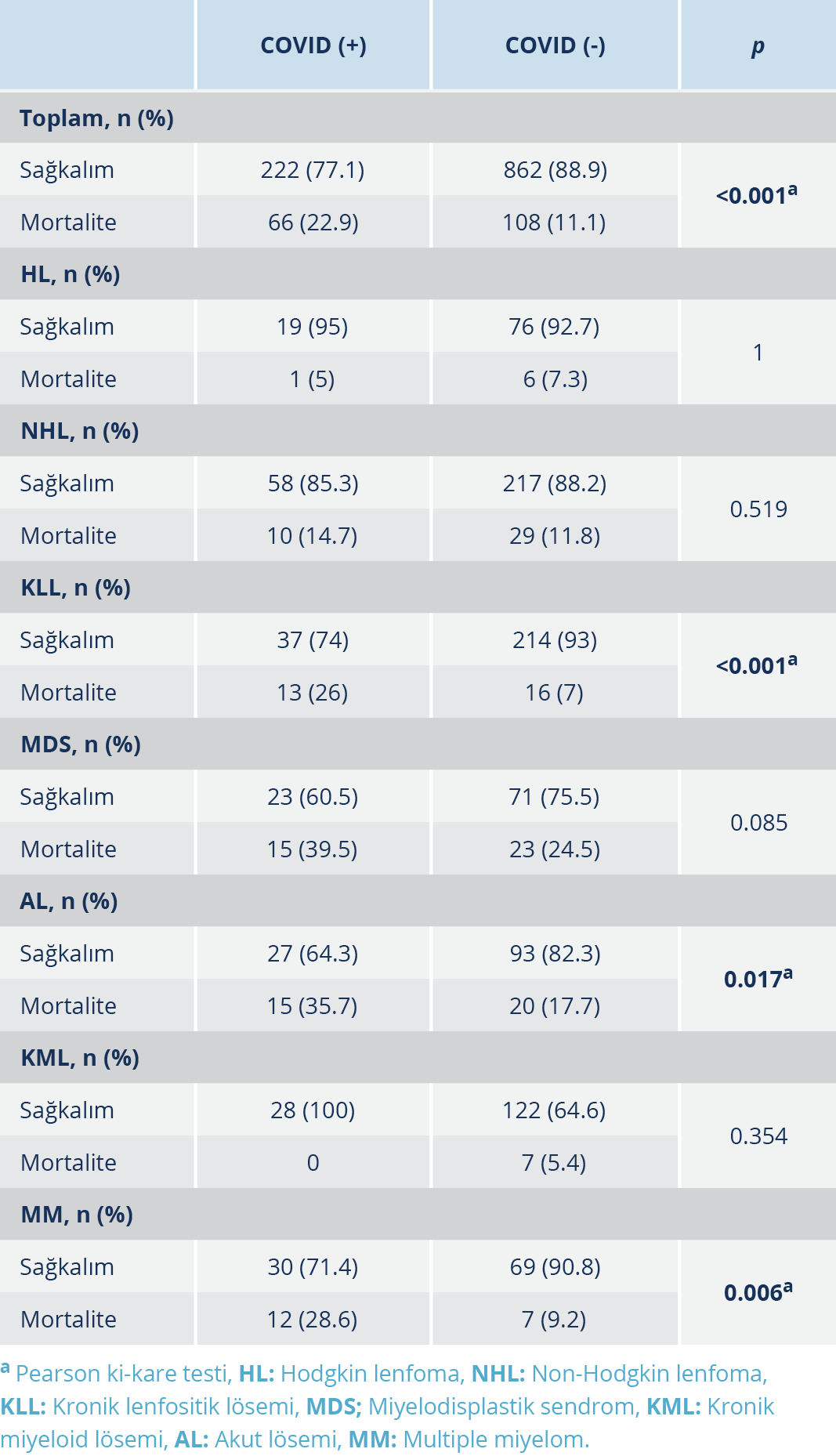
Ölüm oranı COVID (-) hastalarda %11.1 (n=108), COVID (+) hastalarda ise %22.9 (n=66) olup anlamlı düzeyde yüksek saptandı (“odds ratio” [OR]: 2.3; %95 güven aralığı [GA]: 1.67-3.33; p<0.001). Tanılara göre incelendiğinde KLL, akut lösemi (AL) ve MM tanılı COVID (+) hastalarda ölüm sıklığı, COVID (-) hastalara göre anlamlı düzeyde yüksek bulundu. KLL’de %26’ya karşın %7 (OR: 4.6; %95 GA: 2.089-10.572; p<0.001); AL’de %35.7’ye karşın %17.7 (OR: 2.5; %95 GA: 1.167-5.720; p=0.017); MM’da %28.6’ya karşın %9.2 (OR: 3.9; %95 GA: 1.413-11.0; p=0.006) idi. Tanı ve COVID öyküsüne göre ölüm sıklığı Tablo 2’de verilmiştir. COVID (+) hastalarda ölümlerin tamamının COVID-19 ilişkili olduğu tespit edildi. KML hastalarında ölen olmazken, HL tanılı bir hastanın öldüğü saptandı. En yüksek ölüm oranı, %39.5’le miyelodisplastik sendrom (MDS) ve %35.7’yle AL hastalarında görüldü (Tablo 2).
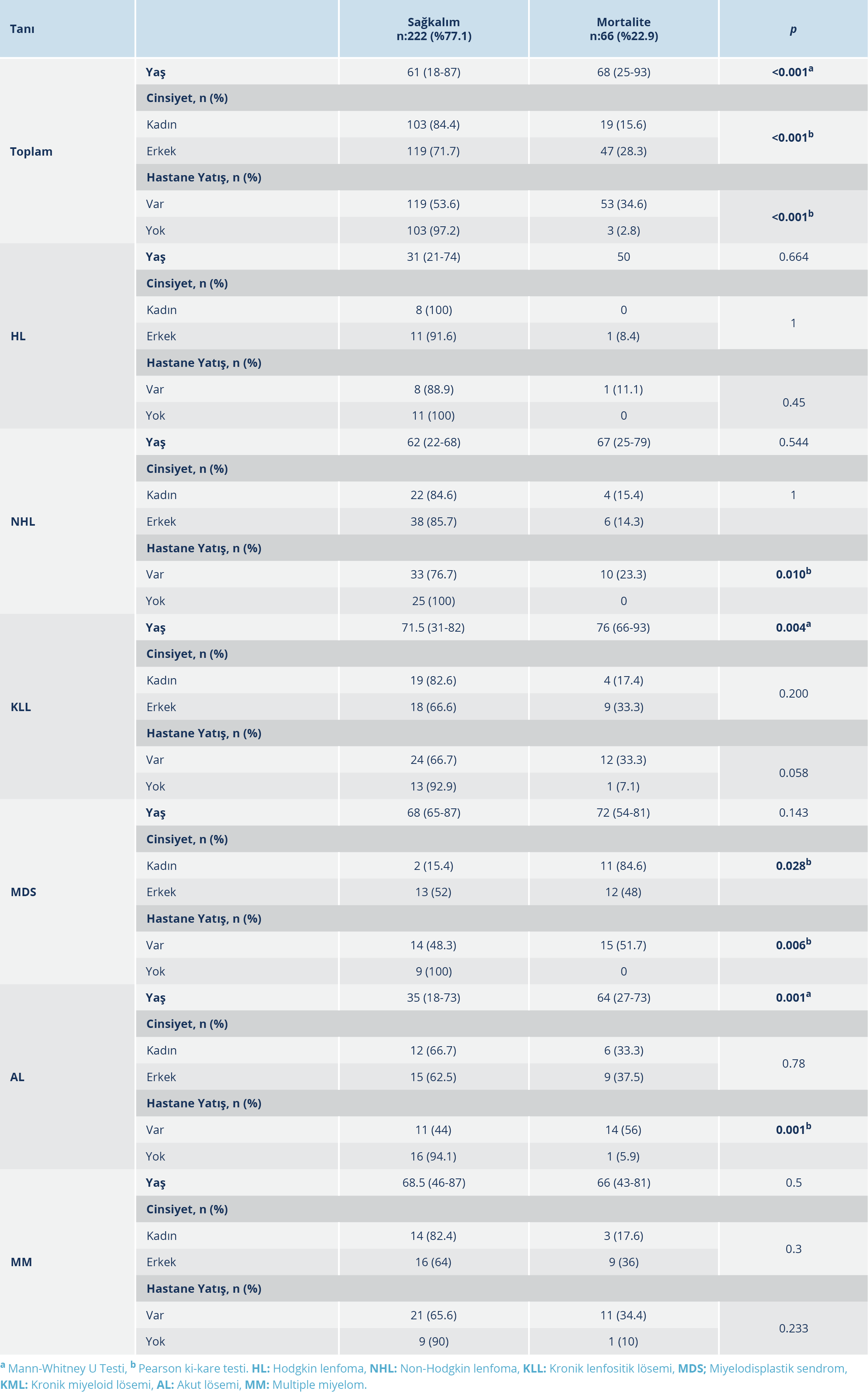
Hayatını kaybeden hastalarda medyan yaş anlamlı olarak yüksek bulundu (68’e karşın 61; p<0.001). Hastalık alt gruplarında ise medyan yaş, ölen KLL (76’ya karşın 71.5; p=0.004) ve AL (64’e karşın 35; p=0.001) hastalarında iyileşenlere göre anlamlı düzeyde yüksekti. İstatistiksel düzeyde anlamlı olmamakla beraber MM dışındaki diğer hastalıklarda da medyan yaş ölen hastalarda daha yüksek bulundu (Tablo 3).
COVID-19 nedeniyle yatış ihtiyacı olan hasta sayısı 182 (%79.8) olup bu hastalardaki ölüm oranı ayaktan tedavi görenlere göre anlamlı düzeyde yüksek bulundu (%34.6’ya %2.8; OR:18.7; %95 GA: 5.541-59.620; p<0.001). Hastalık alt gruplarında değerlendirme yapıldığında ise yatan MDS (%51.7’ye %0; OR: 2.0; %95 GA: 1.421-3.019; p=0.006), AL (%56’ya %5.9; OR: 20.3; %95 GA: 2.302-178.1; p=0.001) ve NHL (%23’e %0; OR: 1.3; %95 GA: 1.105-1.536; p=0.010) hastalarındaki ölüm sıklığı ayaktan tedavi görenlere göre yüksekti (Tablo 3).
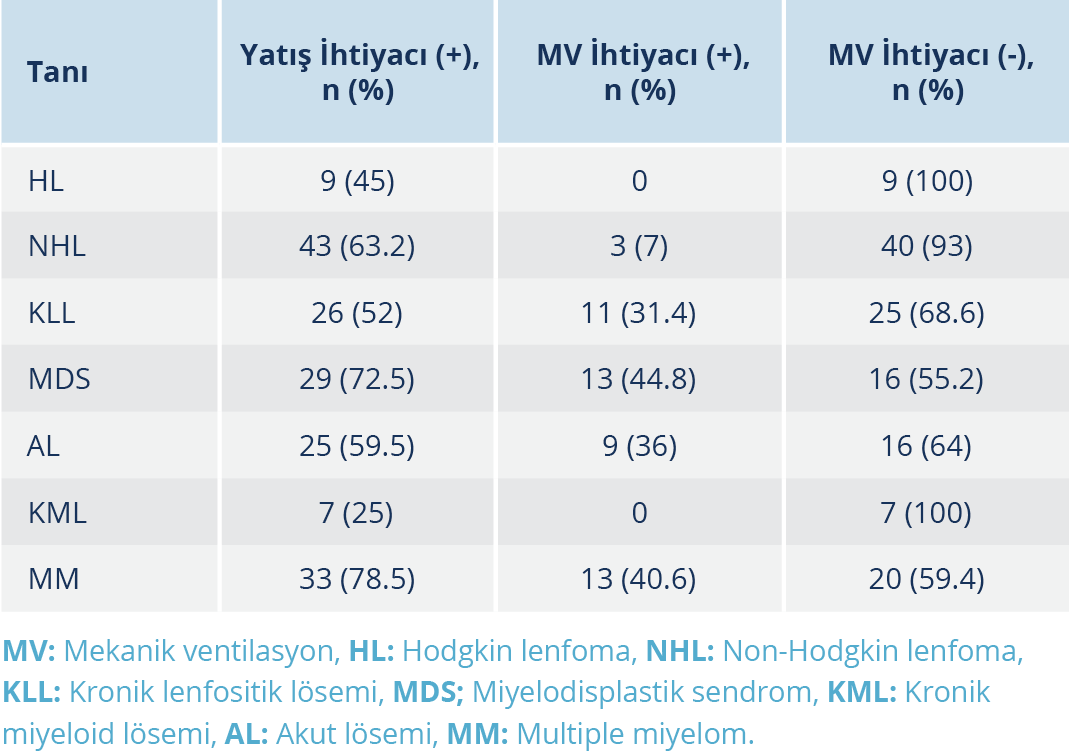
Yatarak tedavi gören hastalarda MV ihtiyacı olan hasta sayısı 49 (%26.9)’du. Bu hastalardan 41 (%83.7)’i, MV ihtiyacı olmayanların ise 22 (%16.8)’si hayatını kaybetmiş olup MV ihtiyacı olanlarda ölüm oranı anlamlı düzeyde yüksek bulundu (OR: 25.9; %95 GA: 10.477-61.542; p<0.001). MV ihtiyacı en yüksek olan hastalar MDS (%44.8) ve AL (%36) hastaları idi. Tablo 4’te COVID (+) hastalarda hastaneye yatış sıklığı ve yatan hastalardaki MV ihtiyacı dağılımı görülmektedir.
İRDELEME
Pandeminin başlangıç döneminde yapılan çalışmalarda, hematolojik maligniteli hastalarda COVID-19 sıklığı %10 civarında bildirilmiştir (7). Bir yıldan daha uzun bir dönemi kapsayan çalışmamızda COVID (+) hasta oranı %22.8 olup daha yüksek saptanmıştır. Yeğinoğlu ve arkadaşlarının (5), COVID (+) hematolojik maligniteli 740 hasta ile yaptıkları çalışmalarında en sık tanı %30.1 ile NHL’dir. Çalışmamızda da COVID (+) hastalarda en sık tanı %21.7 ile NHL olarak tespit edildi.
Çalışmamızdaki tüm hastalar değerlendirildiğinde; medyan yaş (64’e karşın 61) COVID (+) ve COVID (-) grupta benzerken KLL hastalarında COVID (+) grupta, COVID (-) gruba göre anlamlı düzeyde daha yüksek bulundu. Ayrıca literatürde COVID (+) KLL hastalarında medyan yaş 63 (35-92) yıl verilmiştir (8); çalışmamızda ise medyan yaş daha yüksek olup 73 (31-93) yıldır.
Pandeminin ilk dönemlerinde yapılan bir analizde, hematolojik malign hastalarda COVID-19’a bağlı ölüm oranı %13.8; malignitesi olmayan hastalarda ise %6.8 olarak bildirilmiştir (5). Çalışmamızda ise literatür verisinden farklı şekilde COVID (+) ve COVID (-) hematolojik maligniteli hastalar karşılaştırılmış ve COVID (+) hastalarda ölüm oranı anlamlı düzeyde yüksek bulunmuştur. Her iki bulgu da SARS CoV-2’nin hematolojik malignitelerde ölüm sıklığını artırdığını desteklemektedir.
Hastalık alt gruplarına bakıldığında ise COVID (+) hastalarda ölüm sıklığındaki artışın anlamlı düzeyde olduğu hastalıklar, sıklık sırasına göre AL, MM ve KLL’dir.
Büyüktaş ve arkadaşları (9) çalışmalarında, 27 COVID (+) akut lösemi hastasının 7 (%26)’sinin hayatını kaybettiğini ve bunların tamamının akut myeloid lösemi (AML) hastası olduğunu belirtmiştir. Çalışmamızda, 155 akut lösemi hastasının 42 (%27)’si COVID-19 geçirmiştir; bu hastalarda ölüm oranı %35.7 olup COVID (-) gruptan istatistiksel olarak anlamlı düzeyde yüksektir. Aynı çalışmada COVID (+) ve COVID (-) hastalarda medyan yaş sırasıyla 44 ve 46 iken çalışmamızda COVID (+) AL hastalarında medyan yaş 44.5 olup COVID (-) gruptan anlamlı düzeyde olmasa da yüksektir. Çalışmamızın farklı olarak ulaştığı bir diğer sonuç da COVID-19 nedeniyle hayatını kaybeden AL hastalarının daha ileri yaşta olduğudur (Tablo 3).
MM hastalarında ilk verilerde mortalite oranı %50’nin üzerindedir. Bu hastaların da %27-57’sini yatan hastalar oluşturmaktadır (10). Çalışmamızda, COVID (+) MM hastalarında mortalite oranı %28.6’dır ve diğer çalışmalardan farklı olarak COVID (-) MM hastaları ile karşılaştırıldığında mortalite oranı anlamlı düzeyde yüksek bulundu. İki grup arasında anlamlı düzeyde yaş farkı olmamakla birlikte MM hastaları, MDS’den sonra en yaşlı hasta popülasyonunu oluşturmaktadır. Bir kohort çalışmasında, MM hastalarının %62’sinde hastane yatış ihtiyacı gelişmiş ve bu hastaların da %24’ü hayatını kaybetmiştir (11). Çalışmamızda yatış ihtiyacı ve yatan hastalardaki mortalite oranı daha yüksek olup sırasıyla %78.5 ve %34.4’tür. Hem hastaların ileri yaşta olması hem de %40’ından fazlasında MV ihtiyacı bulunması, hastalık şiddeti ve ko-morbiditeler açısından değerlendirilmese de yüksek mortaliteyi açıklayabilmektedir.
Bir meta-analiz çalışmasında, COVID (+) KLL hastalarında ölüm oranı %33’tür (8). Çalışmamızda bu oran %26’dır ve COVID (-) gruba göre anlamlı düzeyde yüksektir. Aynı meta-analiz çalışmasında, yatan hastaların ölüm oranı %37, MV ihtiyacı ise %30 oranında bildirilmiştir. Söz konusu çalışmada, KLL hastalarının %45’i kemoterapi almakta ve bunun da çoğunluğunu (%76) Bruton trozin kinaz inhibitörleri oluşturmaktadır. Çalışmamızda yatışı yapılan KLL hastalarında ölüm oranı %33.3 ve MV ihtiyacı ise %31.4’tür. Tedavi süreçleri değerlendirilmemiştir. COVID-19 infeksiyonu yaşlı popülasyonda daha şiddetli seyretmektedir (12). Pandeminin ilk dönemlerinde yaşlı hastalarda yüksek ko-morbiditeye rağmen şifa oranı %86.7’ye ulaşmıştır (13). Çalışmamızda tüm hastalarda medyan yaş 64 olmakla birlikte, hayatını kaybeden COVID (+) hastalarda medyan yaş anlamlı düzeyde yüksektir. Literatüre göre daha az sayıda KLL hastamız olmasına karşın, farklı olarak COVID (+) hasta grubunda medyan yaşın yüksek olmasının yanı sıra, hayatını kaybeden KLL hastalarda da medyan yaş (76’ya karşın 71.5) anlamlı olarak yüksek bulundu. Bu durum yaşlı hastalarda malignitenin mortalite üzerine ko-morbitelerden bağımsız bir etken olabildiğini düşündürmektedir.
Mussoti ve arkadaşlarının (14) pandemi sürecinde MDS hastalarını değerlendirdiği çalışmada, COVID (+) 63 MDS hastasında toplam ölüm oranı %47.6 olup %73’ünü erkek hastalar oluşturmaktadır. Çalışmamızda da ölüm oranı (%47.9) benzerdir ancak farklı olarak ölen 23 hastanın 12’si erkek, 11’i kadındır. Ayrıca kadın hastalarda ölüm oranı %84.6 olup anlamlı düzeyde yüksek bulundu. COVID (+) hematolojik malign hastalıkları inceleyen bir meta-analiz çalışmasında, yatan hastalarda ölüm oranı %34 olarak bildirilmiştir (15). Çalışmamızda da COVID tedavisi amacıyla yatışı yapılan hastalarda ölüm sıklığı %34.6 bulundu; çoğunluğu ise %23.8 oranıyla MDS hastaları oluşturdu. MDS hastalarının hem yatış ihtiyacı %72.5’la oldukça yüksekti hem de MV ihtiyacı %44.8 oranıyla en yüksek hasta grubunu oluşturuyordu. MDS’de medyan yaş 70’in üzerindedir (16). Çalışmamızda da COVID (+) hastalarda medyan yaş 70.5 (65-87) yıldır. Ek hastalıklar değerlendirilmemiş olmakla birlikte ileri yaşın getirdiği frajilite ve MDS nedeniyle uzun süreli nötropenik kalma olasılıkları, bu hasta grubundaki daha yüksek yatış ve MV ihtiyacını açıklayabilir.
Hematolojik maligniteler içinde COVID-19 görülme sıklığı en az olan hastalık KML gibi görünmektedir. Çok uluslu bir analizde sıklığı %1’in altında bildirilmiştir (17). Verilerimizde hasta sayısının az olması nedeniyle %17.8’le bu oran daha yüksek görünse de, en düşük oranın KML hastalarında olması literatürle uyumludur. Ayrıca çalışmamızda COVID-19 nedeniyle ölen KML hastası yoktur. Literatürde de bu oran %13.7 olup diğer malignitelerden düşüktür (17). Bunun tirozin kinaz inhibitörlerinin koruyucu etkisinden kaynaklandığı düşünülmektedir. Bu konuda, moleküler ve klinik araştırmalar yapılabilir.
Çalışmamızın temel sınırlandırıcı noktaları hastaların hem maligniteye hem de COVID-19’a yönelik tedavi modalitelerinin incelenmemiş olmasının yanı sıra tek merkezli olmasıdır. Buna karşın çalışmamız, tüm hematolojik malignitelerin literatürdeki genel yaklaşım olan malign ve benign hasta gruplarında karşılaştırılması yerine malign hasta popülasyonunda COVID (+) ve COVID (-) hastaları karşılaştırmasıyla literatüre önemli veriler sunmaktadır.
Hasta Onamı
Araştırma retrospektif dosya taraması şeklinde yapıldığı için hasta onamı alınmamıştır.
Etik Kurul Kararı
Çalışma için S.B.Ü. Necmettin Erbakan Üniversitesi İlaç ve Tıbbi Cihaz Dışı Araştırmalar Etik Kurulu’ndan 5 Mart 2021 tarih ve 2021/3141 karar numarasıyla onay alınmıştır.
Danışman Değerlendirmesi:
Bağımsız dış danışman
Yazar Katkıları
Fikir/Kavram – A.T., T.U.K., S.D.; Tasarım – A.T., T.U.K., H.Z.D.; Denetleme – A.T., Ö.Ç.; Veri Toplama ve/veya İşleme – T.U.K., H.Z.D.; Analiz ve/veya Yorum – A.T., S.D., Ö.Ç.; Literatür Taraması – T.U.K., H.Z.D.; Makale Yazımı – A.T., S.D., Ö.Ç.; Eleştirel İnceleme – A.T., S.D., Ö.Ç.
Çıkar Çatışması
Yazarlar herhangi bir çıkar çatışması bildirmemiştir.
Finansal Destek
Yazarlar finansal destek beyan etmemiştir.
Referanslar
- Singhal T. A review of coronavirus disease-2019 (COVID-19). Indian J Pediatr. 2020;87(4):281-6. [CrossRef]
- Guan W, Ni Z, Hu Y, et al. Clinical characteristics of coronavirus disease 2019 in China. N Engl J Med. 2020;382(18):1708-20. [CrossRef]
- Yu J, Ouyang W, Chua MLK, Xie C. SARS-CoV-2 transmission in patients with cancer at a tertiary care hospital in Wuhan, China. JAMA Oncology. 2020;6(7):1108-10. [CrossRef]
- Wu Z, McGoogan JM. Characteristics of and important lessons from the coronavirus disease 2019 (COVID-19) outbreak in China: Summary of a report of 72 314 cases from the Chinese Center for Disease Control and Prevention. JAMA – J Am Med Assoc. 2020;323(13):1239-42. [CrossRef]
- Yigenoglu TN, Ata N, Altuntas F, et al. The outcome of COVID-19 in patients with hematological malignancy. J Med Virol. 2021;93(2):1099-104. [CrossRef]
- Başcı S, Ata N, Altuntaş F, et al; Turkish Ministry of Health, Hematology Scientific Working Group. Patients with hematologic cancers are more vulnerable to COVID-19 compared to patients with solid cancers. Intern Emerg Med. 2022 Jan;17(1):135-9. [CrossRef]
- He W, Chen L, Chen L, et al. COVID-19 in persons with hematological cancers. Leukemia. 2020;34(6):1637-45. [CrossRef]
- Mato AR, Roeker LE, Lamanna N, et al. Outcomes of COVID-19 in patients with CLL: a multicenter international experience. Blood. 2020;136(10):1134-43. [CrossRef]
- Buyuktas D, Acar K, Sucak G, et al. COVID-19 infection in patients with acute leukemia; Istanbul experience. Am J Blood Res. 2021;11(4):427-37.
- Chari A, Samur MK, Martinez-Lopez J, et al. Clinical features associated with COVID-19 outcome in multiple myeloma: First results from the International Myeloma Society data set. Blood. 2020;136(26):3033-40. [CrossRef]
- Wang B, Van Oekelen O, Mouhieddine TH, et al. A tertiary center experience of multiple myeloma patients with COVID-19: Lessons learned and the path forward. J Hematol Oncol. 2020;13(1):94. [CrossRef]
- Yanez ND, Weiss NS, Romand JA, Treggiari MM. COVID-19 mortality risk for older men and women. BMC Public Health. 2020;20(1):1742. [CrossRef]
- Guo T, Shen Q, Guo W, et al. Clinical characteristics of elderly patients with COVID-19 in Hunan Province, China: A multicenter, retrospective study. Gerontology. 2020;66(5):467-75. [CrossRef]
- Mossuto S, Attardi E, Alesiani F, et al. SARS CoV-2 in myelodysplastic syndromes: A snapshot from early Italian experience. HemaSphere. 2020;4(5):e483. [CrossRef]
- Vijenthira A, Gong IY, Fox TA, et al. Outcomes of patients with hematologic malignancies and COVID-19: a systematic review and meta-analysis of 3377 patients. Blood. 2020;136(25):2881-92. [CrossRef]
- Wang H, Wang X, Xu X, Lin G. Cytogenetic features and prognosis analysis in Chinese patients with myelodysplastic syndrome: A multicenter study. Ann Hematol. 2010;89(6):535-44. [CrossRef]
- Rea D, Mauro MJ, Cortes JE, et al. COVID-19 in patients (pts) with chronic myeloid leukemia (CML): Results from the International CML Foundation (iCMLf) CML and COVID-19 (CANDID) study. Blood. 2020;136:46-7. [CrossRef]