En Çok Okunanlar
Özet
Amaç: Şiddetli akut solunum yolu sendromu virusunun (SARS-CoV-2) neden olduğu koronavirus hastalığı (COVID-19), asemptomatik infeksiyondan ölümle sonuçlanabilecek şiddetli hastalığa kadar değişen klinik tablolara neden olabilmektedir. Klinik seyrin kötüleşmesine pek çok faktör etki etmektedir. Bu çalışmada, viral yükün göstergesi olabilecek ve SARS-CoV-2 spesifik gerçek zamanlı revers transkriptaz polimeraz zincir reaksiyonu (RT-PCR) testinde elde edilen döngü eşik (“cycle threshold, Ct”) değerinin klinik gidiş ve mortalite üzerine etkisinin değerlendirilmesi amaçlanmıştır.
Yöntemler: RT-PCR testi, 01 Ağustos – 30 Kasım 2020 tarihleri arasında, hastanemiz tıbbi mikrobiyoloji laboratuvarında çalışıldı. Test sonucu pozitif olan COVID-19 ilişkili semptom ve bulgularla hastaneye yatırılan erişkin 117 hasta çalışmaya alındı. Hastalara ait laboratuvar parametreleri, toraks tomografisi bulguları, yatış süresi, yoğun bakım (YB) ihtiyacı, mekanik ventilatör (MV) ihtiyacı ve mortalite durumları ile tanı anındaki PCR test sonuçlarındaki Ct değerleri kaydedildi. Ardından Ct değeri ile kötü klinik gidiş ve mortalite arasında ilişki olup olmadığı değerlendirildi.
Bulgular: Tüm hastaların Ct değeri ortalaması 22.37± 4.72 (11.07-34.06) olarak saptandı. YB ihtiyacı olan ve olmayan hastalar arasında Ct değeri ortalamaları açısından anlamlı fark saptanmadı. Hastalar Ct değerlerine göre <20 olanlar (n=37), 20-24 arasında olanlar (n=38) ve >24 olanlar (n=42) şeklinde üç gruba ayrılarak değerlendirildiğinde; yaş, cinsiyet, komorbidite, pnömoninin şiddeti, D-dimer, nötrofil/lenfosit (N/L) oranı, C-reaktif protein (CRP), lenfosit sayısı gibi laboratuvar parametrelerinin düzeyi, yatış süresi, YB ihtiyacı, MV ihtiyacı ve mortalite açısından bu üç grup arasında anlamlı fark saptanmadı. Ct değeri sınırı <23.3 ve ≥23.3 olarak iki gruba ayrıldığında da YB ihtiyacı, MV ihtiyacı ve 28 gün olan mortalite oranı açısından gruplar arasında anlamlı fark saptanmadı.
Sonuçlar: Literatürde, COVID-19 hastalığında tespit edilen Ct değeri ile kötü prognoz ve mortalite ilişkisini inceleyen çeşitli çalışmalarda çelişkili sonuçlar bildirilmiştir. Çalışmaların çoğunda düşük Ct değeri ve hastalık progresyonu arasında ilişki saptandığı bildirilmiş olmasına karşın çalışmamızda Ct değeri ile kötü klinik gidişat, hastalık progresyonunu işaret eden laboratuvar parametreleri, yatış süresi, pnömoni şiddeti, YB ihtiyacı, MV ihtiyacı ve mortalite arasında anlamlı ilişki saptanmadı.
GİRİŞ
Dünya Sağlık Örgütü (DSÖ) tarafından, Ocak 2020’de daha önce insanlarda tespit edilmemiş yeni bir koronavirus (2019- nCoV) tanımlanmış ve Şubat 2020’de, hastalığın adı koronavirus hastalığı-2019 (COVID-19) olarak kabul edilmiştir. Virus, şiddetli akut solunum yolu sendromu virusu (SARS-CoV-2) olarak adlandırılmıştır (1, 2). 2020 yılından itibaren hızla yayılan virus halen tüm dünyayı etkilemeye devam etmektedir. SARS-CoV-2 infeksiyonunun klinik görünümü asemptomatik infeksiyondan ölümle sonuçlanabilecek şiddetli hastalığa kadar değişebilmektedir (1).
İlk çalışmalar, olumsuz klinik sonuçları tahmin etmek için konakçı risk faktörlerine odaklanmıştır. Komorbiditeleri olan yaşlı hastaların daha kötü prognoza sahip olduğu bilinmektedir (3). Ancak hastalığın seyri ve sonucunu etkileyen başka pek çok faktör olduğundan, komorbiditesi bulunmayan hastalarda da ciddi klinik tablolar görülebilmektedir (4). Daha önceki yıllarda tanımlanmış olan insan koronavirus türlerine bağlı solunum yolu hastalıklarında, yüksek virus yükünün daha kötü bir klinik seyir ile ilişkili olduğu gösterilmiştir (5).
COVID-19 tanısı için ilk tercih edilen ve altın standart olarak kabul edilen yöntem, SARS-CoV-2 spesifik gerçek zamanlı revers transkriptaz polimeraz zincir reaksiyonu (RT-PCR) testi ile viral nükleik asit tayinidir. RT-PCR testinde pozitif sonucun tespitini, numunedeki nükleik asidin çoğalmasını floresan sinyalin toplanması ile gösteren sigmoidal bir amplifikasyon eğrisi sağlar. “Cycle threshold” (Ct); floresan sinyalin geçmesi için gereken döngü sayısı eşiği olarak tanımlanır. Ct değeri, yüksek ya da düşük viral yükü ayırt etmemizi sağlayan semikantitatif bir değerdir ve örnek içindeki hedef nükleik asit miktarı ile ters orantılıdır (6). Ct değeri ne kadar düşükse örnekteki viral genetik materyalin miktarı o kadar yüksektir. Klinik pratikte SARS-CoV-2 RT-PCR sonuçları rapor edilirken, Ct’nin eşik değerin altında veya üstünde oluşuna göre sonuçlar pozitif veya negatif olarak rapor edilmekle birlikte Ct değerinin kendisi normalde verilmemektedir. Oysa Ct değeri viral yükü göstermektedir. Viral yükün hastalık şiddeti ve prognozu açısından önemli bir belirteç olabileceği diğer solunum yolu virusleri ile ilgili çalışmalarda daha önce bildirilmiştir (7). Bugüne kadar SARS CoV-2 viral yükü ile hastalık progresyonu ve mortalite arasındaki ilişkileri araştırmış olan çalışmaların çoğu; viral yük ile pnömoni derecesi, hipoksemi, ölüm riski, hematolojik, inflamatuar ve biyokimyasal belirteçler arasında pozitif bir korelasyonu işaret etmektedir. Prognostik tahminler yapmayı sağlayan göstergeler; hastaların klinik seyrini tahmin etmek için kolaylaştırıcı olacaktır (4).
Bu çalışmada, COVID-19 hastalığında RT-PCR Ct değeri ile kötü klinik seyir ve mortalite ilişkisinin değerlendirilmesi amaçlandı.
YÖNTEMLER
SARS-CoV-2 RT-PCR tanı testi, 01 Ağustos – 30 Kasım 2020 tarihleri arasında hastanemiz tıbbi mikrobiyoloji laboratuvarında çalışıldı. Test sonucu pozitif olan ve COVID-19 ilişkili semptom ve bulgularla hastaneye yatırılan, varsa aynı gün yoksa 7 gün içinde laboratuvar parametrelerine bakılan ve toraks tomografisi çekilen erişkin 117 hasta çalışmaya alındı. Hastalar yatan hasta servis kayıtlarından geriye doğru taranarak listelendi. PCR testi sonrası 7 gün içinde yapılan ilk laboratuvar tetkikleri “başvuru” tetkiki olarak kaydedildi.
Çalışmaya dahil edilen hastalara ait tüm veriler hastane otomasyon sistemi üzerinden retrospektif olarak tarandı; demografik veriler, başvurudaki laboratuvar tetkiki sonuçları, aldığı antiviral, steroid ve destek tedavileri, yatış süresi, yoğun bakım (YB) ihtiyacı, mekanik ventilatör (MV) ihtiyacı ve mortalite oranları ile birlikte hastaların tanı anındaki PCR testlerindeki Ct değerleri kaydedildi.
Nükleik asit ekstrakte edici ve koruyucu bir sıvı içeren vNAT® transfer tüpüne (Bioeksen AR-GE Teknolojileri, Türkiye) alınan nazofaringeal örneklerin RT-PCR testleri, BioSpeedy® SARS-CoV-2 RT-PCR kiti (Bioeksen AR-GE Teknolojileri, Türkiye) ile rutin çalışmalar dahilinde gerçekleştirildi. Bu yöntemde üretici firmanın önerileri doğrultusunda, 2.5 μL’lik ekstrakt ile total 10 μL’lik reaksiyon hacmi kullanıldı; SARS-CoV-2’ye spesifik açık okuma bölgesi (“Open Reading Frame, ORF”) 1Ab ve N (nucleocapsid) genleri ile internal kontrol olarak insan RNase P (ribonükleaz P) geni hedeflendi. Amplifikasyon aşaması, Rotor-Gene (Qiagen, Almanya) cihazı kullanılarak gerçekleştirildi. Test analizi üretici firmanın önerileri doğrultusunda yapıldı. Viral yük Cycle Ct olarak ifade edildi ve SARS-CoV-2 gen hedefleri için Ct değerleri ≤33 olan sonuçlar pozitif olarak kabul edildi.
Tedavi başladığı andaki pnömoninin ağırlık derecesi, düşük doz kontrastsız toraks tomografisi bulgularına göre yapıldı. Daha çok alt loblarda olmak üzere tek taraflı veya bilateral, periferik veya fissüre komşu, küçük, kısmen yuvarlak buzlu cam opasiteleri “hafif”; bilateral, multifokal, akciğerin üst loblarına kadar, daha geniş çaplı ancak parankimin %50’sinin altında tutulum olan tomografiler “orta”; bilateral akciğer parankiminde %50’nin üzerinde yaygın tutulum, buzlu cam opasitelerine eşlik eden konsolidasyon veya hava bronkogramı veya “crazy-paving” içeren tomografiler “ağır” pnömoni olarak sınıflandırıldı (8).
Oksijen ihtiyacının miktarına ve süresine bağlı olarak hastalara verilen steroid türü, dozu ve süresi değişkenlik gösterdiği ve farklı dozda başlayıp farklı şemalarla azaltılabildiği için standardizasyon amacıyla hastaların 10 gün süre ile aldığı total steroid dozu kaydedildi.
RT-PCR testi ile tanı sonrası 28 gün içinde mortalite gelişimi için “28 gün kaba mortalite” tanımı kullanıldı.
Hastalar, Ct değeri <20, 20-24 arası ve >24 olanlar şeklinde üç gruba ayrıldı. Bu üç grup arasında fark olup olmadığı; yaş, cinsiyet, komorbid hastalık varlığı, pnömoninin şiddeti, kötü prognostik laboratuvar parametrelerinin düzeyi (D-dimer, nötrofil/lenfosit (N/L) oranı, C-reaktif protein (CRP), lenfosit sayısı), servis yatış süresi, YB ihtiyacı, YB yatış süresi, MV ihtiyacı ve mortalite açısından değerlendirildi.
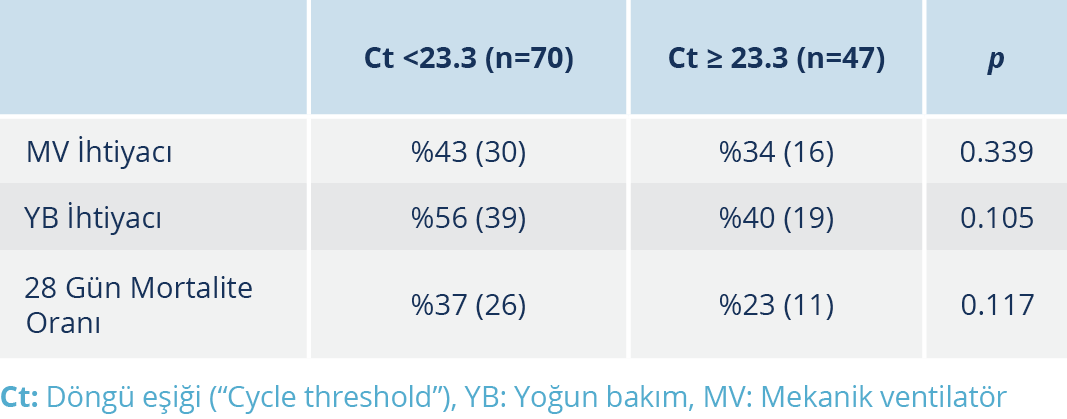
Ayrıca “Receiver Operating Characteristic” (ROC) analizi neticesinde belirlenen Ct değeri <23.3 ve ≥ 23.3 olanlar şeklinde hastalar iki gruba ayrıldı; bu iki grup arasında MV ihtiyacı, YB ihtiyacı ve mortalite oranları açısından fark olup olmadığı araştırıldı.
Çalışma için S.B.Ü. Antalya Eğitim ve Araştırma Hastanesi Klinik Araştırmalar Etik Kurulu’ndan 01 Nisan 2021 tarih ve 4/24 karar numarasıyla onay alınmıştır.
İstatistiksel Analiz
Verilerin istatistiksel analizinde SPSS (“Statistical Package for the Social Sciences”) versiyon 22.0 programı (IBM Corp., Armonk, NY, ABD) kullanıldı. Çalışmada yer alan kategorik değişkenler sayı ve yüzde ile sürekli değişkenler ortalama, standart sapma, minimum ve maksimum değerler ile sunuldu. Sürekli değişkenlerin normal dağılıma uygunluğu normalite testleri ile kontrol edildi. Gruplardaki örneklem büyüklüğü 50 ve üstü ise normalite testi olarak Kolmogorov-Smirnov testi baz alındı. Gruplar arasında, sürekli değişkenlerin ortalamalarının istatistiksel analizinde “independent samples” t-testi kullanıldı. Gruplar arasında kategorik değişkenlerin istatistiksel analizinde Pearson ki-kare testi kullanıldı. Hastalar Ct değeri; <20, 20-24 ve >24 olanlar şeklinde üç gruba ayrıldı; yaş, cinsiyet, komorbid hastalık varlığı, pnömoninin şiddeti, kötü prognostik laboratuvar parametrelerinin (D-dimer, N/L oranı, CRP, lenfosit sayısı) düzeyi, servis yatış süresi, YB ihtiyacı, YB yatış süresi, MV ihtiyacı ve mortalite açısından anlamlı fark olup olmadığı kategorik değişkenler için Pearson ki-kare testi, sürekli değişkenler için ANOVA ve Kruskal-Wallis testi ile analiz edildi. Ayrıca RT-PCR testi ile elde edilen Ct değerleri kaydedilerek ROC analizi ile optimal duyarlılık ve özgüllük değerlerine göre yoğun bakıma yatış ve mortalite ihtimalinin öngörüsünde kullanılabilecek Ct eşik değeri hesaplandı. Ayrıca ROC analizi ile elde edilen Ct değeri <23.3 ve ≥ 23.3 olanlar şeklinde hastalar iki gruba ayrıldı ve YB ihtiyacı, MV ihtiyacı ve 28 gün mortalite oranları açısından bu iki grup arasında fark olup olmadığı araştırıldı. İstatistiksel olarak anlamlı kabul edilen p değeri <0.05 olarak kabul edildi.
BULGULAR
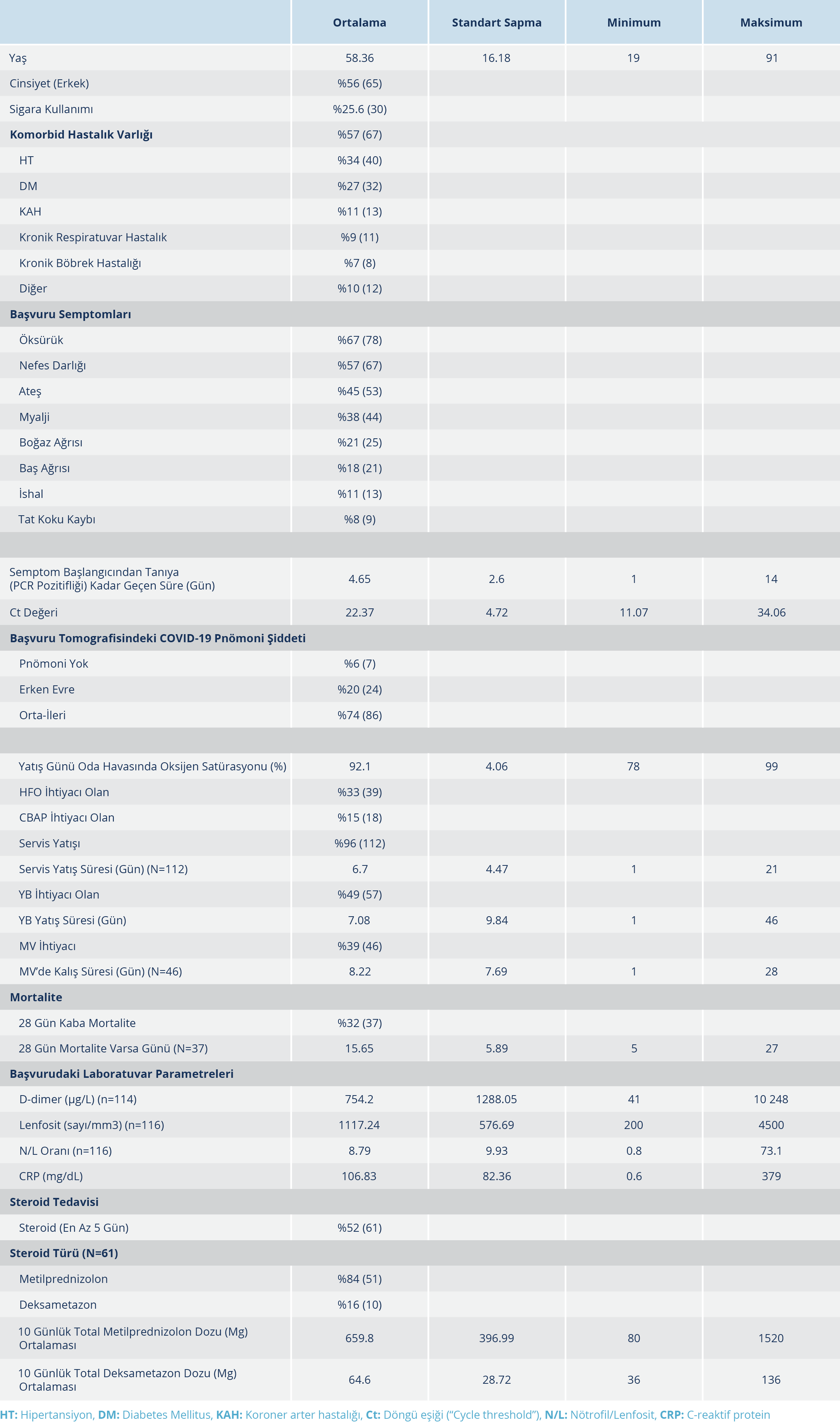
Çalışmaya alınan 117 hastanın 65 (%56)’i erkek, 52 (%44)’si kadındı. Yaş ortalaması 58.36±16.18 (19-91) idi. Erkek hastaların yaş ortalaması 59.26±15.37 (27-91), kadın hastaların yaş ortalaması 57.23±17.21 (19-86) olarak hesaplandı. Erkek ve kadın hasta grubunda yaş dağılımı açısından istatistiksel olarak anlamlı düzeyde bir fark saptanmadı (p=0.502).
Hastaların 67 (%57)’sinde en az bir komorbid hastalık mevcuttu. Söz konusu hastalıkların sıklık sırası hipertansiyon (HT), diabetes mellitus (DM) ve koroner arter hastalığı (KAH) olarak tespit edildi. En sık başvuru semptomları sırası ile öksürük, nefes darlığı ve ateşti. Semptom başlangıcından RT-PCR testi ile tanı konulmasına kadar geçen süre ortalama 4.65±2.60 (1-14) gün olarak saptandı.
Hastaların tamamının antiviral tedavi olarak en az beş gün favipiravir kullandığı görüldü. Yatış günü oda havasında oksijen satürasyonu ortalama %92.10±4.06 (78-99) idi.
Örneklerin tamamı henüz varyant suş geliştirmemiş ilk virusla infekte hastalara aitti. Tüm hastaların Ct değeri ortalaması 22.37±4.72 (11.07-34.06) olarak hesaplandı.
Çalışmaya hastaneye yatırılmış olan hastaların alınması nedeniyle pnömoni evresi çoğu hastada (n=86, %74) orta-ileri evre olup pnömonisi olmadığı halde yatan az sayıda hastanın (n=7, %6) oral alım azlığı, ileri yaş ve genel durum düşkünlüğü gibi nedenlerle yatırıldığı tespit edildi.
Hastaların ilk yatış yerleri değerlendirildiğinde; 112 (%96)’sinin ilk yatış yeri servis olup kalan beş hastanın doğrudan yoğun bakıma yatırıldığı görüldü. Servis takibinde YB ihtiyacı gelişen hastalarla birlikte YB’da yatan hasta sayısı toplam 58 (%50) olarak saptandı. Servis yatış süresi ortalama 6.7±4.4 (1-21) gün, YB yatış süresi ise ortalama 8.21±7.68 (1-28) gün olarak hesaplandı. YB yatışı olan hastalardan dokuz hastanın hem yüksek akışlı oksijen (“High Flow Oxygen, HFO”) tedavisi hem de sürekli pozitif hava yolu (“Continious Positive Airway Pressure, CPAP”) cihazı ile solutulması ihtiyacı olduğu tespit edildi. Dokuz hastanın sadece CPAP, 30 hastanın ise HFO ihtiyacı olmuştu. YB’a yatan hastalardan 46 (%79)’sının MV ihtiyacı olduğu görüldü.
Tanı sonrası, 28 gün içinde kaba mortalite oranı %32 (n=37) olarak saptandı. Mortalite günü ortalaması 15.65±5.89 (5-27) gün olarak hesaplandı.
Başvuru sırasında yapılan laboratuvar tetkiklerinden özellikle CRP, D-dimer, N/L oranı ve lenfosit sayısı gibi kötü prognostik göstergeler değerlendirildi. D-dimer düzeyi ortalaması 754.2±1288 µg/L, CRP düzeyi ortalaması 106.83± 82.36 mg/dL, lenfosit sayısı ortalaması 1117.24±576.69/mm3 ve N/L oranı ortalaması 8.79 ±9.93 olarak saptandı.
En az beş gün süre ile steroid tedavisi alan hasta sayısı 61 (%52) olup bu hastaların 51 (%84)’inde kullanılan steroid türü metilprednizolon idi. On günlük total metilprednizolon dozu ortalaması 659.80±396.99 mg; 10 günlük total deksametazon dozu ortalaması 64.6±28.72 mg olarak hesaplandı. Genel demografik ve klinik özellikler Tablo 1’de verilmiştir.
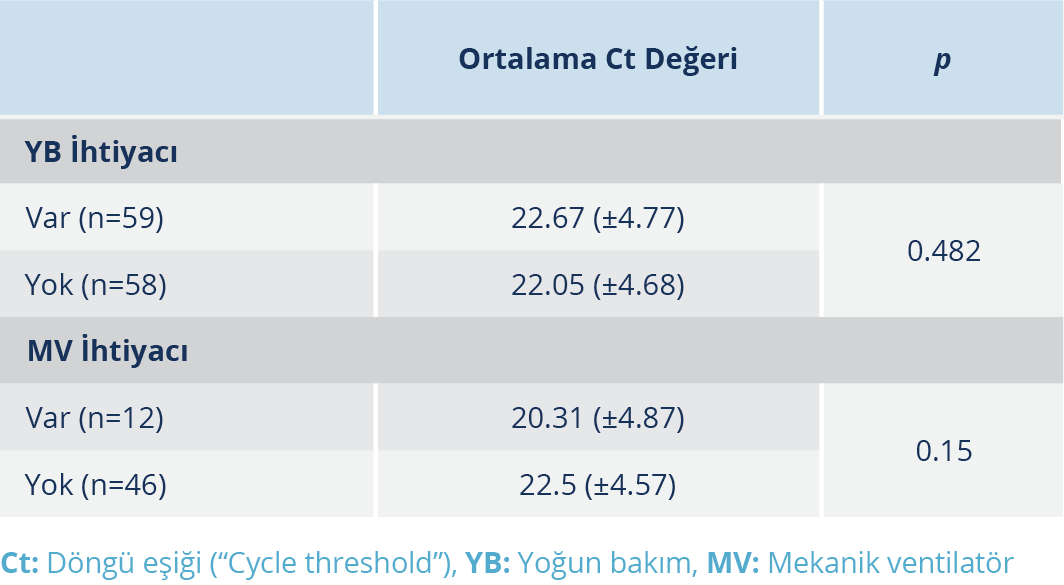
YB ihtiyacı olan ve olmayan hastalar demografik veriler ve Ct değerleri açısından karşılaştırıldı. YB ihtiyacı olan hastaların yaş ortalaması (67.53), olmayan hastaların yaş ortalamasına (49.33) göre daha yüksek saptandı; fark istatistiksel olarak p<0.01 değeriyle anlamlıydı. YB ihtiyacı olan hastaların 31(%53.4)’i erkekti. Cinsiyetin yoğun bakıma yatış açısından fark oluşturmadığı görüldü (p=0.649). YB ihtiyacı olan hastaların %65.7’sinde komorbid hastalık mevcutken YB ihtiyacı olmayan hastalarda bu oran %34.3’tü; fark istatistiksel olarak anlamlıydı (p<0.001).
YB ihtiyacı olan ve olmayan hastalar arasında Ct değeri ortalamaları açısından anlamlı fark saptanmadı (p=0.482). Yoğun bakıma yatan 58 hastadan, MV ihtiyacı olan ve olmayan hastalar arasında, Ct değeri ortalamaları açısından da anlamlı fark saptanmadı (p=0.150). YBÜ ve MV ihtiyacı olan ve olmayan hastaların ortalama Ct değerleri Tablo 2’de gösterilmiştir.
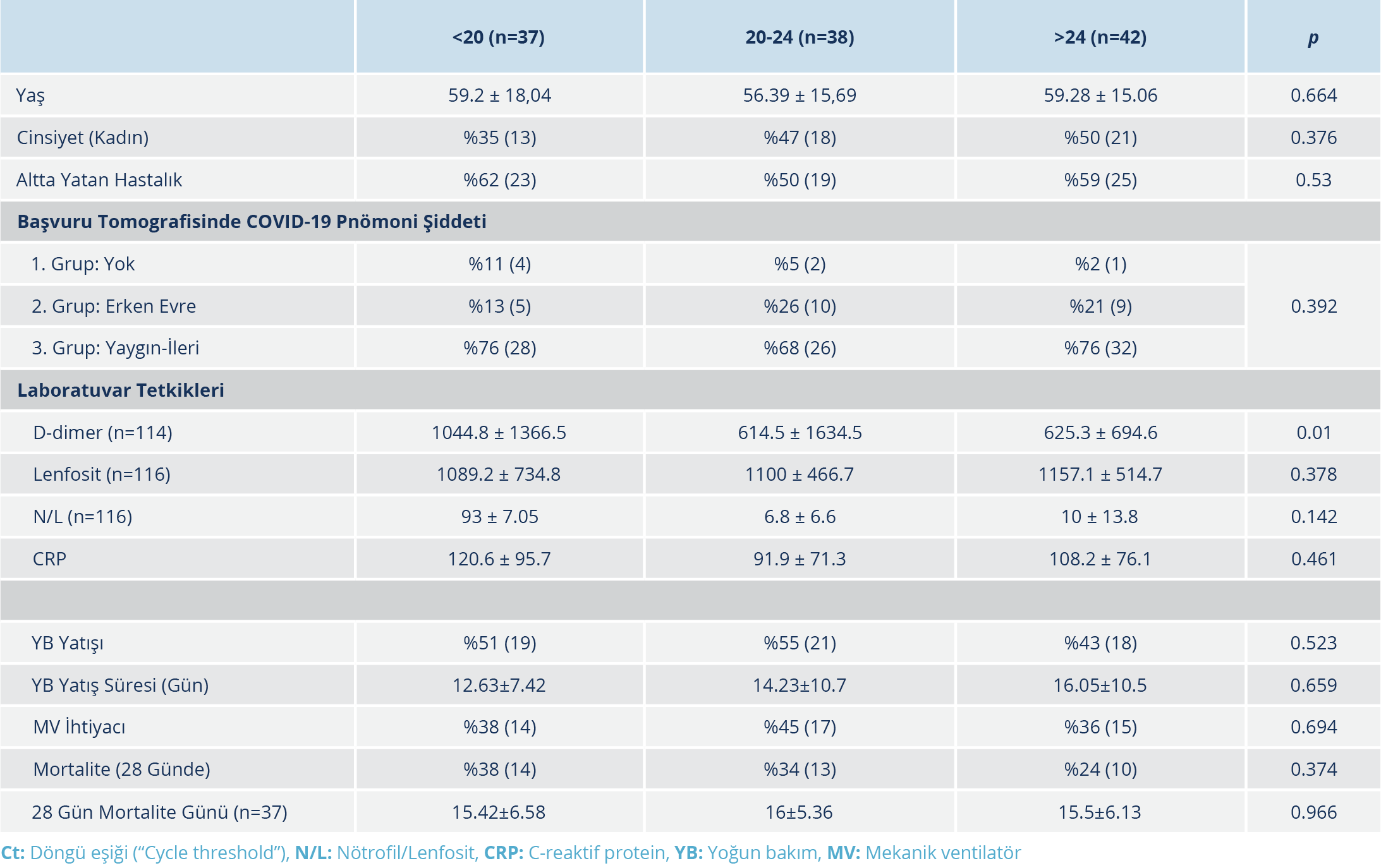
Hastalar Ct değerlerine göre; <20 (n=37), 20-24 (n=38) arasında ve >24 (n=42) olarak üç gruba ayrıldı. Yaş, cinsiyet, komorbid hastalık, pnömoninin şiddeti, kötü prognostik laboratuvar parametrelerinin düzeyi (D-dimer, N/L oranı, CRP, lenfosit sayısı), servis yatış süresi, YB ihtiyacı, YB yatış süresi, MV ihtiyacı ve mortalite açısından bu üç grup arasında fark olup olmadığı değerlendirildi; söz konusu parametreler açısından istatistiksel anlamlı fark saptanmadı. Ct değeri aralıklarına göre demografik ve klinik özellikler Tablo 3’te gösterilmiştir.
Hastalar başvuru pnömoni şiddetine göre; pnömoni bulgusu olmayan ve erken evre pnömonisi olanlar (n=31) ve yaygın-ileri evre pnömonisi olanlar (n=86) olarak iki ayrı grup halinde değerlendirildiğinde ileri evre pnömoni olan hastalarda mortalite oranı anlamlı derecede yüksek bulundu (p<0.001). Bu iki grubun Ct değerleri açısından incelenmesi sonucunda ileri evre pnömonisi olan hastalarda ortalama Ct değeri 22.17 (±4.65) iken pnömoni bulgusu olmayan ya da erken evre pnömonisi olanlarda ortalama değer 22.90 (±4.93) olarak tespit edildi; iki grup arasında istatistiksel olarak anlamlı düzeyde bir fark saptanmadı (p=0.465).
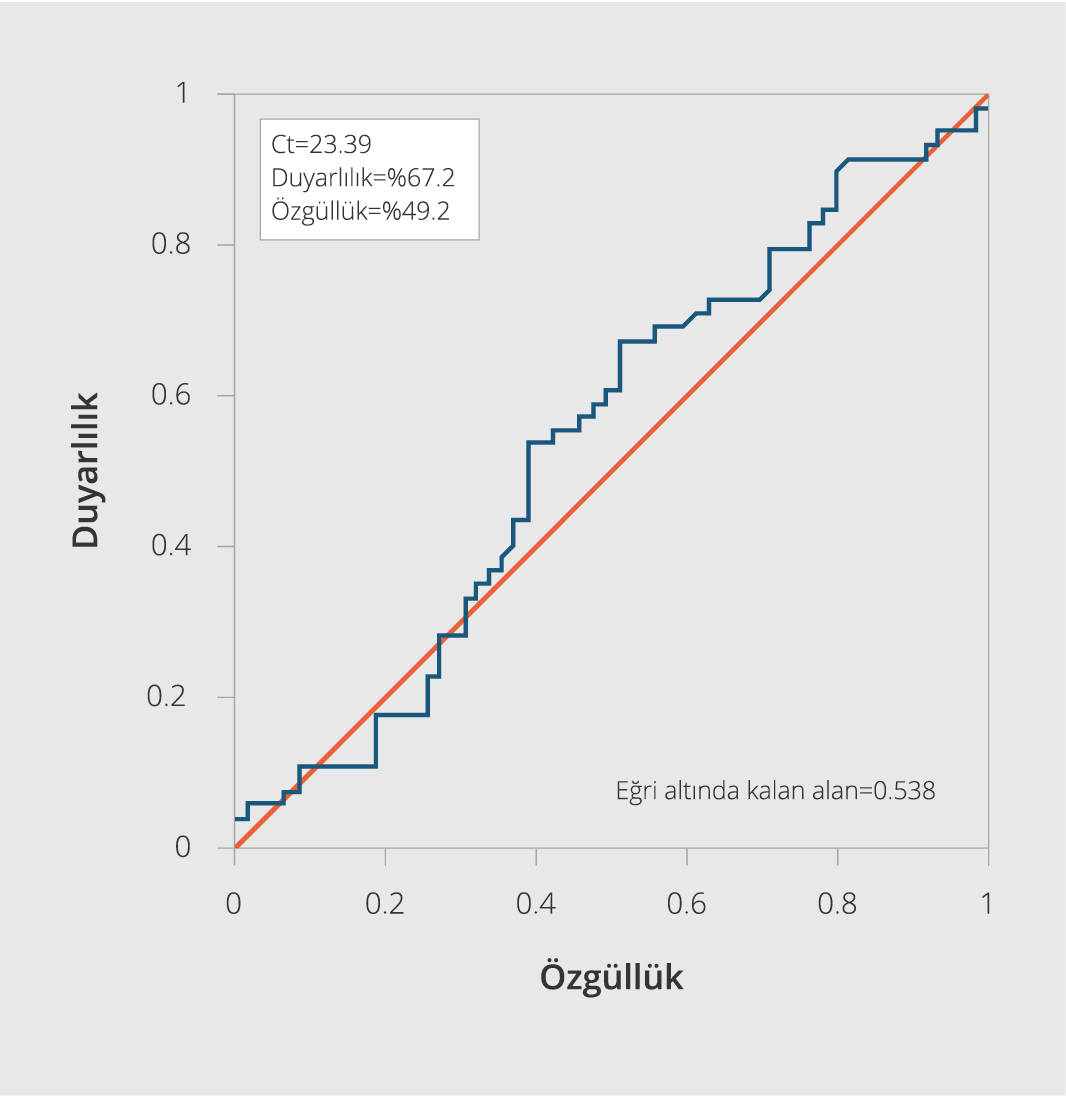
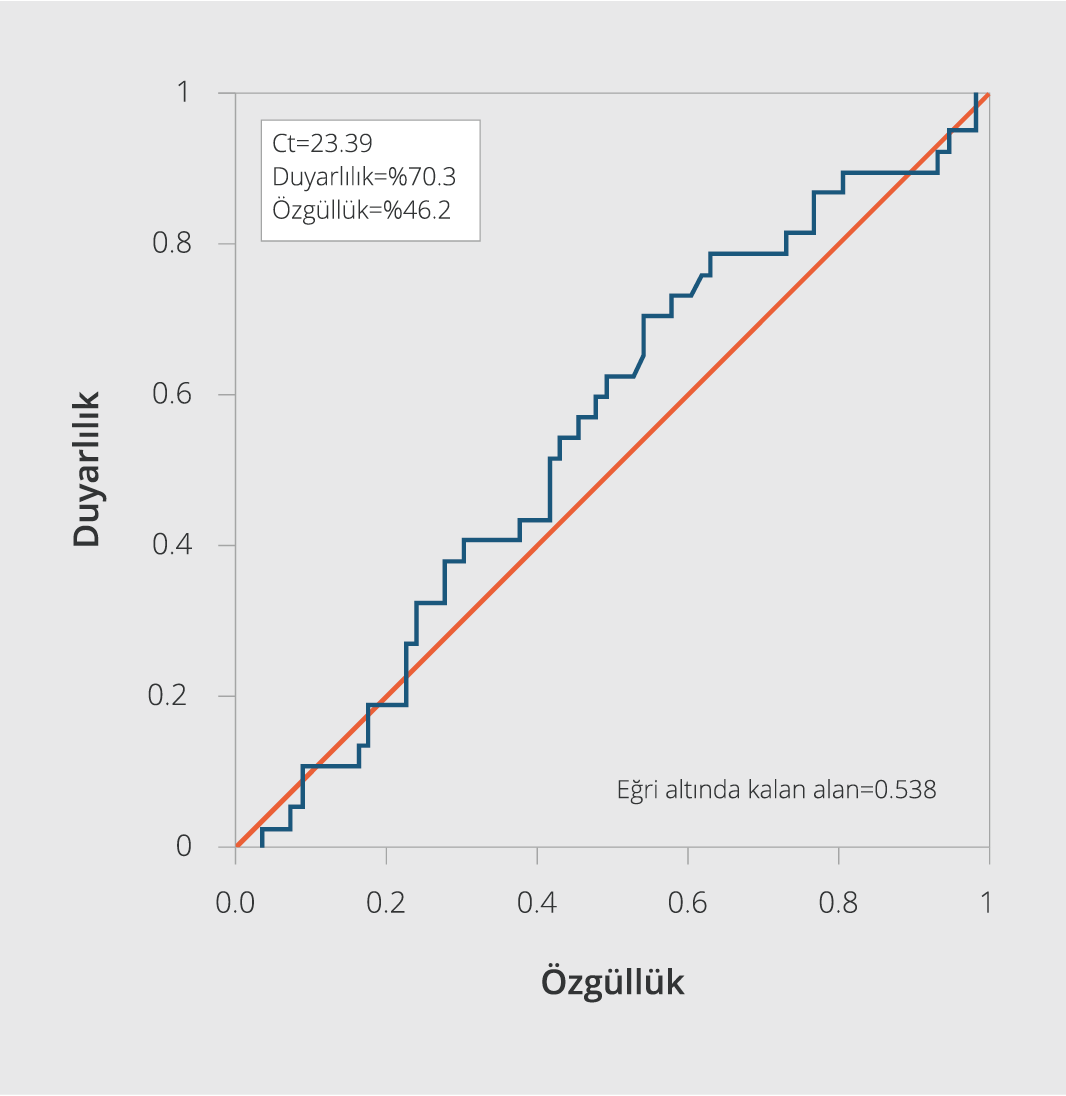
ROC analizi ile Ct değerinin yoğun bakıma yatış ihtimalini tahmin etmede “cut-off” değeri, %67.2 duyarlılık ve %49.2 özgüllük ile 23.29 olarak hesaplandı (Şekil 1). ROC analizi ile Ct değerinin 28 gün mortalite ihtimalini tahmin etmede “cut-off” Ct değeri, %70.3 duyarlılık ve %46.2 özgüllük ile 23.29 olarak hesaplandı (Şekil 2). ROC analizine göre, Ct değeri sınırı <23.3 ve ≥ 23.3 olarak iki gruba ayrıldığında da YB ihtiyacı, MV ihtiyacı, 28 gün mortalite oranları açısından gruplar arasında anlamlı düzeyde bir fark saptanmadı (Tablo 4).
İRDELEME
Literatürde, COVID-19 hastalığında viral yük veya viral yükü yansıtan Ct değeri ile kötü prognoz ve mortalite ilişkisini inceleyen çalışmalarda çelişkili sonuçlar bildirilmiştir.
Hafif seyirli hastalığa kıyasla agresif seyirli hastalığın daha yüksek viral yük ile ilişkili olduğunu ve yüksek viral yükün olası bir prognoz göstergesi olarak kullanılabileceğini gösteren çalışmalar mevcuttur (9, 10).
COVID-19’lu 678 hasta ile yapılan bir çalışmada, hastane içi mortalite ve Ct değeri arasındaki ilişkiyi incelemek üzere hastalar; Ct <25 “yüksek viral yük”, Ct 25-30 arasında “orta viral yük” ve Ct >30 “düşük viral yük” olarak üç gruba ayrılmıştır. Söz konusu üç grup arasında hastane içi mortalite oranları sırasıyla %35.0, %17.6 ve %6.2 olarak bildirilmiştir. Sonuç olarak; yüksek viral yük çok değişkenli modellerde bağımsız olarak mortalite ve entübasyon ile ilişkilendirilmiştir (11).
Choudhuri ve arkadaşlarının (12) çalışmasında da başvuru sırasında alınan örneklerdeki düşük Ct değerinin mortalite ile ilişkili olduğu bildirilmiştir. Asai ve arkadaşlarının (13) yaptığı çalışmada ise Ct değerinin COVID-19 şiddetini yansıtmadığı sonucuna varılmıştır. Sadece 10 olgu içeren bu çalışmada Ct değeri ve hastalık şiddeti ilişkili bulunmasa da mortal sonuçlanan tek olguya ait başvuru örneğinin PCR testinde Ct seviyesinin en düşük olması dikkat çekicidir.
COVID-19 hastalığında SARS-CoV-2 RT-PCR Ct değeri ile hastalık prognozu ve mortalite arasındaki ilişkinin incelenmesi amacıyla tasarlanan çalışmamızda da YB ihtiyacı, MV ihtiyacı, pnömoninin şiddeti ve mortalite ile Ct değerinin düzeyi arasında anlamlı ilişki saptanmadı. Ayrıca çalışmamızda yoğun bakımda yatış süresi ile Ct değeri arasında da anlamlı düzeyde bir ilişki saptanmadı. Benzer şekilde, Asai ve arkadaşlarının (13) ve Argyropoulos ve arkadaşlarının (14) çalışmalarında da viral yük ve başvurudaki Ct değeri ile hastanede yatış süresi arasında istatistiksel olarak anlamlı ilişki saptanmadığı bildirilmiştir.
Çalışmamızda hastaların 67 (%57)’sinde en az bir komorbid hastalık mevcuttu. En sık görülen komorbid hastalık HT (%34) ve DM (%27) idi. Ct değeri ve mortalite ilişkisinin incelendiği benzer bir çalışmada da en sık görülen komorbiditeler HT (%64.1) ve DM (%40) olarak bildirilmiştir (12).
Bazı çalışmalar üst solunum yolu örneklerinde viral yükün infeksiyonun erken evre veya asemptomatik evrede pik yaptığını bildirirken; bazı çalışmalar semptom başlangıcından ortalama iki hafta sonra virus yükünün pik yaptığını bildirmiştir (9, 15-17).
Trunfio ve arkadaşlarının (4) çalışmasında, semptom başlangıcından ilk PCR örneği alınana kadar geçen süre 5 gün olarak verilmiştir. Asai ve arkadaşlarının (13) çalışmasında, semptom başlangıcından itibaren 8 günden fazla süre geçtiği durumlarda Ct değerleri 25-30 aralığında tespit edilmiştir.
Çalışmamızda, PCR için üst solunum yolu örneği alma zamanı semptom başlangıcından sonra ortalama 4.65±2.60 (1-14) gün ve Ct değeri ortalaması 22.37±4.72 (11.07-34.06) olarak saptandı.
Bazı çalışmalarda, Ct değeri ile hematolojik ve biyokimyasal işaretleyicilerin (“markers”) korelasyonu değerlendirildiğinde en az bir işaretleyici ile Ct değerinin korele olduğu gösterilmiştir (6, 17-19). Çalışmamızda ise, CRP, D-dimer, N/L oranı ve lenfosit sayısı gibi kötü prognostik göstergeler ile Ct değeri ilişkisi değerlendirildiğinde; Ct değeri <20 (n=37) olanlar, Ct değeri 20-24 arasında (n=38) olanlar ve Ct değeri >24 (n=42) olanlar arasında söz konusu laboratuvar parametreleri açısından anlamlı düzeyde bir fark saptanmadı.
Çalışmamızda, başvurularındaki pnömoninin şiddetine göre hastalar; “pnömoni bulgusu olmayan veya erken evre pnömonisi olanlar” ile “yaygın-ileri evre pnömonisi olanlar” olarak iki gruba ayrıldığında gruplar arasında Ct değerleri açısından anlamlı düzeyde bir fark saptanmadı. Benzer şekilde Asai ve arkadaşlarının (13) çalışmasında da, pnömonisi olan ve olmayan gruplar arasında Ct değeri ortalaması açısından anlamlı fark saptanmadığı bildirilmiştir. Ancak Zhao ve arkadaşları (20), başlangıç RT PCR Ct değerinin düşük olmasının, takipte çekilen tomografide pnömoni bulgularında progresyon gelişmesi açısından anlamlı olduğunu göstermiştir.
Çalışmamızda ROC analizi ile Ct değerinin yoğun bakıma yatış ihtimalini tahmin etmede “cut-off” Ct değeri, %67.2 duyarlılık ve %49.2 özgüllük değeri ile 23.29 olarak hesaplandı. Ct değerinin 28 gün mortalite ihtimalini tahmin etmede ise “cut-off” Ct değeri, %70.3 duyarlılık ve %46.2 özgüllük değeri ile 23.29 olarak hesaplandı. Buna göre hastalar Ct değeri sınırı açısından <23.3 ve ≥ 23.3 olarak iki gruba ayrıldığında, YB ihtiyacı, MV ihtiyacı, 28 gün mortalite oranları açısından gruplar arasında anlamlı düzeyde fark saptanmadı. Choudhuri ve arkadaşlarının (12) çalışmasında, Ct değeri “cut-off” noktası 26 (Güven Aralığı (GA): 26-27) alındığında testin duyarlılığı 0.65 (GA: 0.58-0.72) ve özgüllüğü 0.64 (GA: 0.57-0.69), eğri altında kalan alan (“Area Under the ROC Curve, AUC”) 0.68 (GA: 0.63-0.71) olarak bildirilmiştir. Bu çalışmada da çalışmamızdaki sonuca benzer şekilde yatan hastalarda mortaliteyi öngörmede bu testin kullanımının sınırlı olduğu sonucuna varılmıştır.
Sonuç olarak; konu ile ilgili yapılan çalışmaların çoğunda düşük Ct değeri ve hastalık progresyonu arasında ilişki saptandığı bildirilmiş olmakla birlikte çalışmamızda Ct değeri ile kötü klinik seyir, hastanede yatış süresi, YB ve MV ihtiyacı ve mortalite arasında anlamlı düzeyde ilişki saptanmamıştır. Bununla birlikte, çalışmamızın tek merkez verisi olması ve mutasyonlar öncesi ilk virus tipi ile infekte hastalarla yapılması nedeniyle tanı anındaki Ct değeri ile klinik seyir arasında ilişki olup olmadığının net belirlenebilmesi için, birden fazla merkezden daha fazla hasta sayısı içeren ve farklı mutasyon tiplerinin PCR testlerindeki Ct değerlerinin karşılaştırıldığı çalışmalara ihtiyaç olacağı kanısına varıldı.
Hasta Onamı
Araştırma retrospektif olarak ve normal rutin uygulama içindeki tetkik sonuçları kullanılarak yapılmıştır.
Etik Kurul Kararı
Çalışma için S.B.Ü. Antalya Eğitim ve Araştırma Hastanesi Klinik Araştırmalar Etik Kurulu’ndan 01 Nisan 2021 tarih ve 4/24 karar numarasıyla onay alınmıştır.
Danışman Değerlendirmesi:
Bağımsız dış danışman
Yazar Katkıları
Fikir/Kavram – K.D.Ö., Ü.Ü.; Tasarım – K.D.Ö.; Denetleme – K.D.Ö., A.S.K.; Kaynak ve Fon Sağlama – K.D.Ö.; Malzemeler/Hastalar – K.D.Ö., A.S.K., U.B., Ü.Ü.; Veri Toplama ve/veya İşleme – K.D.Ö., A.S.K., A.E.D.; Analiz ve/veya Yorum – K.D.Ö., A.E.D.; Literatür Taraması – U.B., K.D.Ö.; Makale Yazımı – K.D.Ö., A.E.D.; Eleştirel İnceleme – KDÖ, A.E.D., A.S.K., U.B., Ü.Ü.
Çıkar Çatışması
Yazarlar herhangi bir çıkar çatışması bildirmemiştir.
Finansal Destek
Yazarlar finansal destek beyan etmemiştir.
Referanslar
- Köseoğlu-Eser O, Altun-Uludağ H, Ergin A, Boral B, Sener B, Hasçelik G. [Carbapenem resistance in ESBL positive Enterobacteriaceae isolates causing invasive infections]. Mikrobiyol Bul. 2014;48(1):59-69. Turkish.
- Panagea T, Galani I, Souli M, Adamou P, Antoniadou A, Giamarellou H. Evaluation of CHROMagar™ KPC for the detection of carbapenemase-producing Enterobacteriaceae in rectal surveillance cultures. Int J Antimicrob Agents. 2011;37(2):124-8. [CrossRef]
- Donnenberg MS. Enterobacteriaceae. In: Mandell GL, Bennett JE, Dolin R, eds. Mandell, Douglas, and Bennett’s Principles and Practice of Infectious Diseases. 8th ed. Philadelphia: Churchill Livingstone, 2015: 2503-17.
- Facility guidance for control of carbapenem resistant Enterobacteriaceae (CRE) November 2015 update-CRE toolkit [İnternet]. Atlanta: Centers for Disease Control and Prevention [erişim 31 Ekim 2017]. https://www.cdc.gov/hai/pdfs/cre/cre-guidance-508.pdf
- EUCAST guidelines for detection of resistance mechanisms and specific resistances of clinical and/or epidemiological importance [İnternet]. Denmark: European Committee on Antimicrobial Susceptibility Testing (EUCAST). [erişim 31 Ekim 2017]. http://www.eucast.org/fileadmin/src/media/PDFs/EUCAST_files(…).pdf
- Blackburn J, Tsimiklis C, Lavergne V, et al. Carbapenem disks on MacConkey agar in screening methods for detection of carbapenem-resistant Gram-negative rods in stools. J Clin Microbiol. 2013;51(1):331-3. [CrossRef]
- Lolans K, Calvert K, Won S, Clark J, Hayden MK. Direct ertapenem disk screening method for identification of KPC-producing Klebsiella pneumoniae and Escherichia coli in surveillance swab specimens. J Clin Microbiol. 2010;48(3):836-41. [CrossRef]
- Laboratory protocol for detection of carbapenem-resistant or carbapenemase-producing, Klebsiella and E. coli from rectal swabs [İnternet]. Atlanta: Centers for Disease Control and Prevention [erişim 31 Ekim 2017]. https://www.aab.org/images/aab/pdf/2013/Klebsiella_or_Ecoli_Lab_protocol.pdf https://www.cdc.gov/hai/pdfs/labsettings/klebsiella_or_ecoli.pdf
- Yamamoto N, Asada R, Kawahara R, et al. Prevalence of, and risk factors for, carriage of carbapenem-resistant Enterobacteriaceae among hospitalized patients in Japan. J Hosp Infect. 2017;97(3):212-7. [CrossRef]
- Simner PJ, Martin I, Opene B, Tamma PD, Carroll KC, Milstone AM. Evaluation of multiple methods for detection of gastrointestinal colonization of Carbapenem-resistant organisms from rectal s J Clin Microbiol. 2016;54(6):1664-7. [CrossRef]
- Papadimitriou-Olivgeris M, Bartzavali C, Christofidou M, et al. Performance of chromID® CARBA medium for carbapenemases-producing Enterobacteriaceae detection during rectal screening. Eur J Clin Microbiol Infect Dis. 2014;33(1):35-40. [CrossRef]
- Lutgring JD, Limbago BM. The Problem of Carbapenemase-Producing-Carbapenem-Resistant-Enterobacteriaceae J Clin Microbiol. 2016;54(3):529-34. [CrossRef]
- Yir, A. İstanbul Tıp Fakültesi Hastanesi’nde izole edilen karbapenemlere dirençli Gram-negatif enterik çomaklarda antibiyotik direnç oranları, mekanizmaları ve antibiyotik direnç gelişimine neden olan risk faktörlerinin araştırılması [Uzmanlık Tezi]. İstanbul Üniversitesi İstanbul Tıp Fakültesi İnfeksiyon Hastalıkları ve Klinik Mikrobiyoloji Anabilim Dalı; 2016.
- Qamar S, Shaheen N, Shakoor S, Farooqi J, Jabeen K, Hasan R. Frequency of colistin and fosfomycin resistance in carbapenem-resistant Enterobacteriaceae from a tertiary care hospital in Karachi. Infect Drug Resist. 2017;10:231-6. [CrossRef]
- Ah YM, Kim AJ, Lee JY. Colistin resistance in Klebsiella pneumoniae. Int J Antimicrob Agents. 2014;44(1):8-15. [CrossRef]
- Rapid risk assessment: Carbapenem-resistant Enterobacteriaceae [İnternet]. Stockholm: European Centers for Disease Prevention and Control (ECDC). [erişim 31 Ekim 2017]. https://ecdc.europa.eu/sites/portal/files/media/en/publications/Publications/carbapenem-resistant-enterobacteriaceae-risk-assessment-april-2016.pdf
- Haciseyitoglu D, Dokutan A, Abulaila A, et al. The first Enterobacter cloacae co-producing NDM and OXA-48 carbapenemases and interhospital spread of OXA-48 and NDM-producing Klebsiella pneumoniae in Turkey. Clin Lab. 2017;63(7):1213-22. [CrossRef]
- Carrër A, Poirel L, Eraksoy H, Cagatay AA, Badur S, Nordmann P. Spread of OXA-48-positive carbapenem-resistant Klebsiella pneumoniae isolates in Istanbul, Turkey. Antimicrob Agents Chemother. 2008;52(8):2950-4. [CrossRef]
- Neonakis IK, Samonis G, Messaritakis H, et al. Resistance status and evolution trends of Klebsiella pneumoniae isolates in a university hospital in Greece: ineffectiveness of carbapenems and increasing resistance to colistin. Chemotherapy. 2010;56(6):448-52. [CrossRef]
- Kontopidou F, Plachouras D, Papadomichelakis E, et al. Colonization and infection by colistin-resistant Gram-negative bacteria in a cohort of critically ill patients. Clin Microbiol Infect. 2011;17(11):E9-E11. [CrossRef]
- Perez LR, Rodrigues D, Dias CG. Evaluation of phenotypic tests to detect carbapenem-resistant Enterobacteriaceae in colonized patients hospitalized in intensive care units. Braz J Infect Dis. 2015;19(4):436-8. [CrossRef]
- Ergönül Ö, Aydin M, Azap A, et al; Turkish Society of Clinical Microbiology and Infectious Diseases, Healthcare-Related Infections Study Group. Healthcare-associated Gram-negative bloodstream infections: antibiotic resistance and predictors of mortality. J Hosp Infect. 2016;94(4):381-5. [CrossRef]