En Çok Okunanlar
Özet
Amaç: Ekstrapulmoner tüberküloz (EPTB), tanısındaki zorluklar ve hemen akla gelmemesi nedeniyle kolaylıkla gözden kaçabilen bir hastalıktır. Bu nedenle tüberkülozun endemik olarak görüldüğü bölgelerde, özellikle nedeni bilinmeyen ateş EPTB’nin ayırıcı tanısında mutlaka akılda tutulmalıdır.
Yöntemler: Çalışma kapsamında, 2005-2018 yılları arasında Ondokuz Mayıs Üniversitesi Tıp Fakültesi Hastanesi’nde EPTB tanısı ile takip ve tedavi edilen olgular retrospektif olarak değerlendirildi. Olgulara ait demografik özellikler, altta yatan hastalıklar, fizik muayene ve laboratuvar bulguları, tüberkülozun organ ve/veya sistem tutulumu, tedavi rejimleri ile antitüberküloz ilaçların yan etkileri ve hastalığa bağlı sekel ile mortalite oranları incelendi.
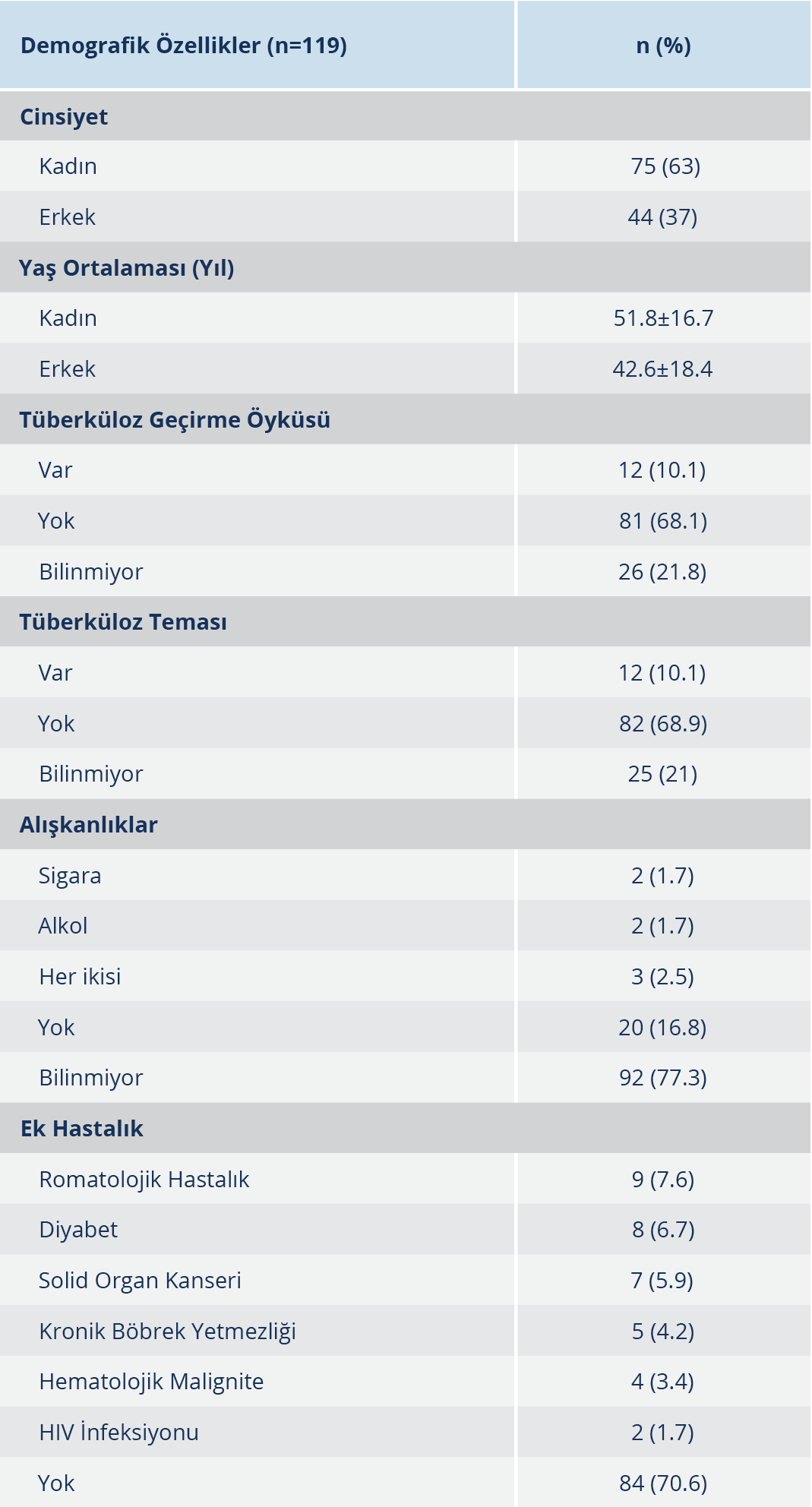
Bulgular: Çalışma döneminde 75 (%63) kadın ve 44 (%37) erkek olgu olmak üzere toplam 119 olgu EPTB tanısıyla takip edildi. Olguların yaş ortalaması 48.4±17.8 yıldı; kadınların yaş ortalaması 51.8±16.7 yıl ve erkeklerin yaş ortalaması 42.6±18.4 yıl olup iki cinsiyet arasındaki yaş farkı istatiksel açıdan anlamlı düzeydeydi (p<0.05). Olguların %45.4’ü kentte, %40’ı kırsal bölgede yaşıyordu; 60 (%50.4)’ında lenf nodu, 15 (%12.6)’inde santral sinir sistemi, 14 (%11.8)’ünde vertebral kolon, 7 (%5.9)’sinde kemik, 7 (%5.9)’sinde ürogenital sistem; 6 (%5)’sında periton; 6 (%5)’sında gastrointestinal sistem, 3 (%2.5)’ünde plevra ve 1 (%0.8)’inde göz tutulumu mevcuttu. Alınan 49 örneğin 4 (%8.1)’ünde aside dirençli basil pozitifliği, 60 örneğin 29 (%48.3)’unda kültür pozitifliği ve 46 örneğin 24 (%52)’ünde “polymerase chain reaction” (PCR) pozitifliği tespit edildi. Olgulardan alınan örneklerin patolojik incelemesinde en sık olarak %41.2 oranında kazeifiye granülomatöz iltihap kaydedildi. Antitüberküloz ilaçlara bağlı olarak en sık görülen yan etki hepatotoksisite idi.
Sonuç: EPTB birçok organ ve sistemi tutabilen bir hastalık olup tüberkülozun endemik olarak görüldüğü ülkemizde ayırıcı tanıda mutlaka akılda tutulmalıdır.
GİRİŞ
Tüberküloz, özellikle gelişmekte olan ülkelerde, morbidite ve mortalitenin ana nedenlerindendir. Düşük sosyoekonomik durum, göç, immünsüpresif ajan kullanımı ve HIV/AIDS hastalığının görülme sıklığındaki artışla birlikte tüberküloz insidansında artış olmuştur. Ekstrapulmoner tüberküloz (EPTB), tüberkülozun akciğer dışındaki organlarda yerleşimidir. Dünya genelinde 2017 yılında 6.4 milyon yeni tüberküloz olgusu tespit edilmiştir. Bunun %14’ünü EPTB olguları oluşturmaktadır. EPTB’nin tanısında zorluk olup klinik şüphe tanıda önemli bir rol oynamaktadır. Bu nedenle tüberkülozun endemik olarak görüldüğü bölgelerde, özellikle nedeni bilinmeyen ateş EPTB’nin ayırıcı tanısında mutlaka akılda tutulmalıdır. Türkiye Verem Savaşı Raporu’nda ülkemizde 2017 yılında tüberküloz tanısı alan hasta sayısı 12 046 iken akciğer dışı organ tutulum oranı %33.9’dur (1). EPTB’de; lenf düğümü, plevra, kemik-eklem, genitoüriner veya santral sinir sistemi (SSS) tutulumları yaygın olmakla birlikte vücuttaki herhangi bir organ sistemi de etkilenebilir (2).
Bu çalışmada, hastanemize çeşitli şikayetlerle başvurup EPTB tanısı alan 119 olgu demografik özellikleri, tutulum bölgeleri, mikrobiyolojik özellikleri ve ilaç yan etkileri açısından irdelendi.
YÖNTEMLER
Çalışma kapsamında, 2005-2018 yılları arasında Ondokuz Mayıs Üniversitesi Tıp Fakültesi Hastanesi’nde EPTB tanısı ile takip edilen 18 yaş ve üstü olguların hastane otomasyon kayıt sisteminde bulunan verileri retrospektif olarak değerlendirildi. EPTB, akciğer tutulumu olmaksızın vücuttaki diğer organ veya sistemlerin tutulumu olarak tanımlandı. Çalışmaya akciğerlerde tüberküloza ait radyolojik bulguları olan olgular dahil edilmedi. EPTB tanısında, tüberküloz ile uyumlu klinik bulgular varlığında aşağıdaki kriterlerden biri veya birkaçı kullanıldı:
- Tutulum görülen organ ve/veya dokudan alınan örneğin bakteriyolojik kültüründe Mycobacterium tuberculosis’in üremesi,
- Alınan örnekte Ehrlich-Ziehl-Neelsen “acid-resistant bacilli” (ARB) boyama yöntemiyle M. tuberculosis’in gösterilmesi,
- Alınan örnekte “polymerase chain reaction” (PCR) yöntemiyle M. tuberculosis gösterilmesi,
- Biyopsi materyalinde tüberkülozla uyumlu histopatolojik morfolojinin görülmesi.
- Olgulara ait demografik özellikler, altta yatan hastalıklar, fizik muayene ve laboratuvar bulguları, tüberkülozun organ ve/veya sistem tutulumu, tedavi rejimleri ile antitüberküloz ilaçların yan etkileri ve hastalığa bağlı sekel ile mortalite oranları incelendi.
Tüberküloz menenjit evreleri, İngiliz Tıbbi Araştırma Konseyi (Medical Research Council – MRC)’nin kriterlerine uygun olarak aşağıda verildiği şekilde tanımlandı:
- Evre-I; şuur açık, semptomlar nonspesifik ve nörolojik defisit yok,
- Evre-II; meningeal iritasyon bulguları, letarji ve minör nörolojik defisit,
- Evre-III; stupor, koma, konvülziyon ve ağır nörolojik defisit olarak tanımlandı (3).
Çalışma, Ondokuz Mayıs Üniversitesi Tıp Fakültesi Klinik Araştırma Etik Kurulu tarafından 08 Temmuz 2021 tarih ve KAEK 2021/356 karar numarasıyla onaylandı.
BULGULAR
Çalışma döneminde; toplam 119 olgu EPTB tanısı ile antitüberküloz tedavisi almış ve 97 (%81.5) olgunun tedavisi tamamlanmıştı; 14 (%18.5) olgunun tedavisi halen sürüyordu. Olguların 75 (%63)’i kadın, 44 (%37)’ü erkek olup yaş ortalaması 48.4±17.8 yıl idi. Kadınların yaş ortalaması 51.8±16.7 yıl, erkeklerin yaş ortalaması ise 42.6±18.4 yıl olarak tespit edildi. Kadın ve erkeklerin yaş ortalamaları karşılaştırıldığında, ekstrapulmoner tüberküloz tanısı alan kadınların yaşı erkeklerden istatistiksel olarak anlamlı düzeyde yüksekti (p<0.05). Kentsel bölgede yaşayan olgu sayısı 54 (%45.4), kırsal bölgede yaşayan olgu sayısı ise 48 (%40) idi.
Olguların, 81 (%68.1)’inin tüberküloz geçirme öyküsü ve 82 (%68.9)’sinin tüberkülozlu kişilerle temas bilgisi yoktu; 84 (%70.6)’ünde eşlik eden ek hastalık tespit edilmedi (Tablo 1).
Olguların 49 (%41.1)’u lenf düğümünde şişlik, 23 (%19.3)’ü ateş, 15 (%12.6)’i bel ağrısı, 8 (%6.7)’i baş ağrısı, 7 (%5.8)’si bilinç değişikliği, 6 (%5)’sı karında şişlik, 5 (%4.2)’i kilo kaybı ve 4 (%3.3)’ü halsizlik şikayetiyle başvurmuştu.
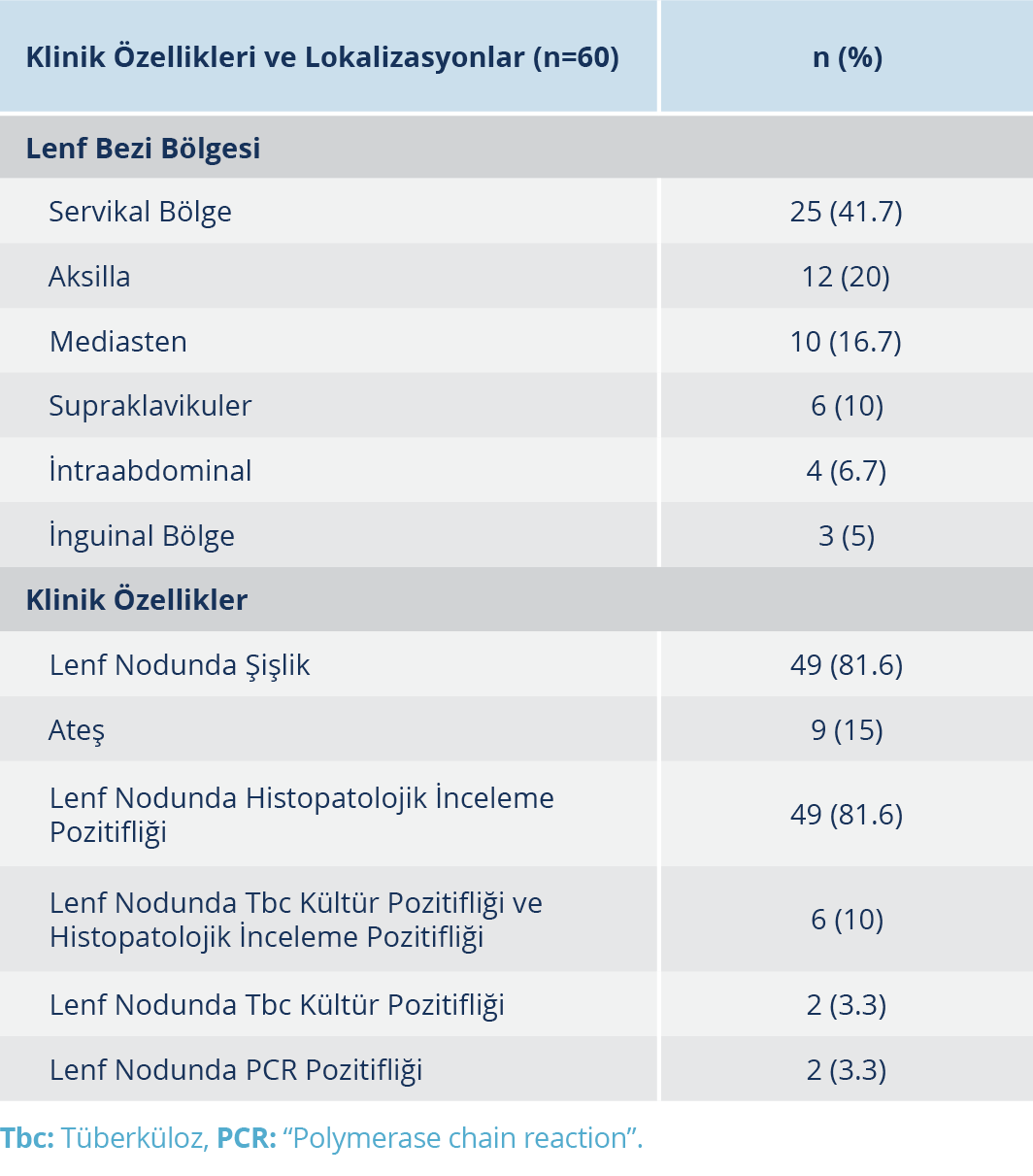
EPTB tutulum bölgelerine bakıldığında; olguların 60 (%50.4)’ında lenf nodu, 15 (%12.6)’inde merkezi sinir sistemi, 14 (%11.8)’ünde vertebral kolon, 7 (%5.9)’sinde kemik dokusu, 7 (%5.9)’sinde ürogenital sistem, 6 (%5)’sında periton, 6 (%5)’sında gastrointestinal sistem, 3 (%2.5)’ünde plevra ve 1 (%0.8)’inde göz tutulumu mevcuttu.
Lenf nodu tutulumu olan 60 olgunun 25 (%41.7)’inde servikal, 12 (%2)’sinde aksilla, 10 (%16.7)’unda mediasten, 6 (%10)’sında supraklaviküler, 4 (%6.7)’ünde intraabdominal ve 3 (%5)’ünde inguinal bölge tutulumu olduğu görüldü.
Tüberküloz lenfadenit nedeniyle tedavi alan olguların tanısı; 55 (%91.7) olguda histopatolojik incelemede tüberkülozla uyumlu histopatolojik bulguların saptanmasıyla, 2 (%3.3) olguda M. tuberculosis üremesinin olması nedeniyle, 2 (%3.3) olguda PCR yöntemiyle M. tuberculosis’in gösterilmesiyle ve geriye kalan 1 (%1.7) olguda klinik ve radyolojik bulgularla koyuldu. Ayrıca histopatolojik incelemeyle tanı koyulan olguların altısında M. tuberculosis üremesi saptanmıştı; lenfadenitli olguların %13.3’ünde M. tuberculosis izolasyonu elde edildiği görüldü (Tablo 2).
Tablo 4. Tüberküloza Bağlı Vertebral Kolon Tutulumu Olan Olguların Klinik ve Laboratuvar Özellikleri
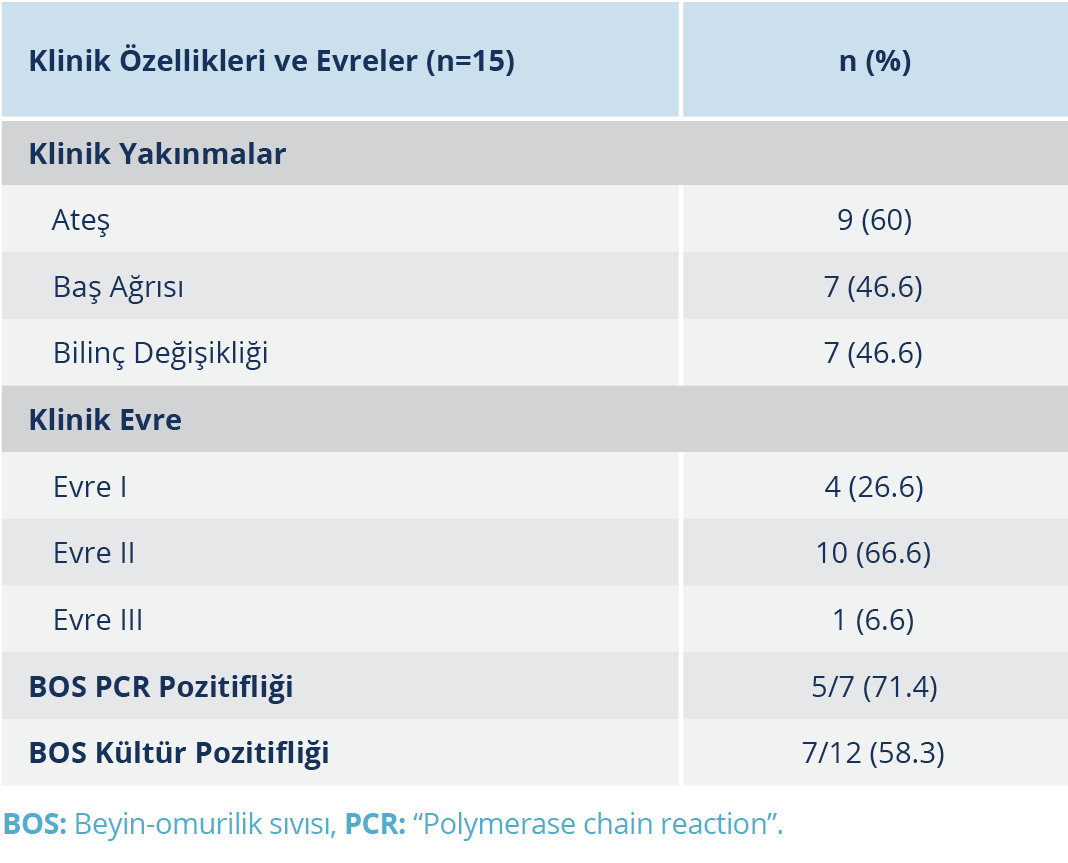
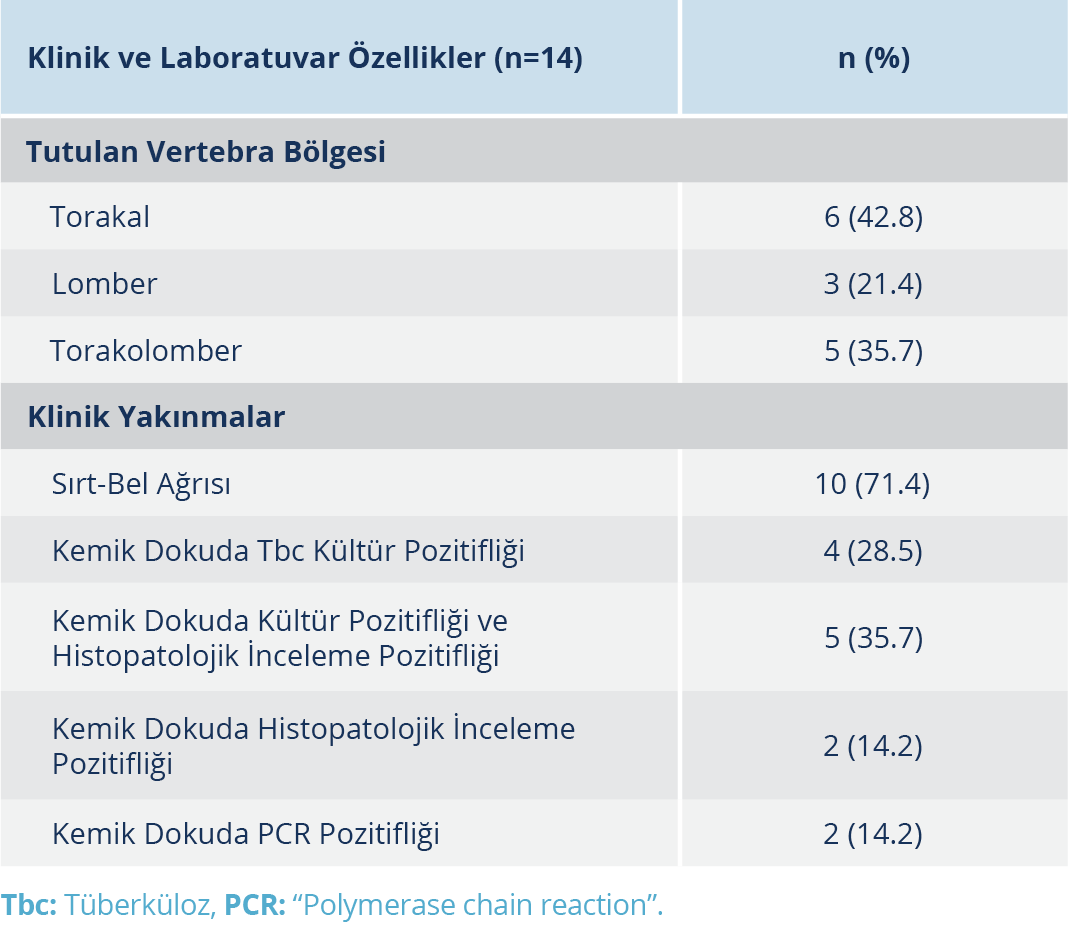
Tüberküloz menenjit tanılı 15 olguda en sık karşılaşılan başvuru yakınmaları; 9 (%60) olguda ateş, 7 (%46.6) olguda baş ağrısı ve 7 (%46.6) olguda bilinç değişikliği olarak tespit edildi. Başvuru esnasında; 10 olgunun evre-2’de, dört olgunun evre-1’de ve bir olgunun evre-3’te olduğu görüldü. Beyin-omurilik sıvısı (BOS) örneklerinin hiçbirinde ARB pozitifliği saptanmamıştı; PCR pozitifliği olguların %71.4 (5/7)’ünde ve kültürde M. tuberculosis izolasyonu ise olguların %58.3 (7/12)’ünde tespit edilmişti (Tablo 3). Kranial görüntüleme yöntemleri ile bakıldığında en sık karşılaşılan kranial sinir tutulumunun yanı sıra hidrosefali, meningeal ve/veya parankimal tutulum da tespit edilmişti. Vertebral kolon tutulumu olan 14 olgunun başvurularında en sık karşılaşılan yakınmanın sırt-bel ağrısı olduğu görüldü. Olguların 6 (%42.8)’sında torakal, 3 (%21.4)’ünde lomber ve 5 (%35.7)’inde torakal ve lomber vertebraların birlikte tutulumu mevcuttu. Söz konusu olguların beşine kemik biyopsi örneğinde M. tuberculosis üremesi ve patolojik bulguların tüberkülozla uyumlu olması; dördüne kemik biyopsi örneğinde M. tuberculosis üremesi olması; ikisine kemik biyopsi örneğinin patolojik incelemesinin tüberkülozla uyumlu olması; ikisine kemik biyopsi örneğinde PCR pozitifliği olması ve birine de klinik yakınmaların görüntüleme yöntemleri ile uyumlu olması nedeniyle EPTB tanısı koyulduğu tespit edildi (Tablo 4).
Osteomyeliti olan yedi kadın olgunun; metakarpal, femur, iliak kemik, humerus, nazal kemik tutulumlarının olduğu görüldü. Olgular ilgili kemikte akıntı ve ağrı yakınmaları ile başvurmuştu. Yedi olguya kemik biyopsi örneğinde patolojik bulguların tüberkülozla uyumlu olması ve iki olguya da diğer bulgularla birlikte kemik kültüründe M. tuberculosis üremesi olması nedeniyle EPTB tanısı koyulduğu tespit edildi. Ürogenital sistem tüberkülozlu yedi olgunun en sık görülen yakınması dizüri idi. Olgulara idrarda ARB pozitifliği ve/veya histopatolojik yöntemlerle tanı koyulduğu saptandı.
Peritonitli olgularda en sık karşılaşılan yakınma karında şişlik, ateş ve kilo kaybıydı. Beş olguya periton sıvısında M. tuberculosis üremesi, bir olguya ise görüntüleme ve direkt mikroskobik inceleme yöntemleriyle tanı koyulmuştu. Gastrointestinal sistem (GİS) tüberkülozunda en sık görülen yakınma karın ağrısı olup terminal ileum, omentum, jejenum ve kolon tutulumu da mevcuttu. Olgulara doku örneklerinin patolojik incelemelerinin yanı sıra radyolojik sonuçlarla da tanı koyulduğu tespit edildi.
Plörezisi olan olgularda nefes darlığı yakınması ön planda olup plevra sıvısında ADA (adenozin deaminaz) yüksekliği ve kültürde M. tuberculosis üremesi ile tanı koyulduğu görüldü.
Görme azlığı olan bir olguda fizik muayene bulgularının yanı sıra interferon gama salınım testinin pozitif olması nedeniyle tüberküloz üveit tanısı koyulduğu tespit edildi.
EPTB tanısı alan 119 olgunun 8 (%6.7)’i tedavi sırasında kaybedilmişti. Bu olguların 4 (%50)’ünde SSS, 2 (%25)’sinde lenf nodu, 1 (%12.5)’inde periton ve 1 (%12.5)’inde ürogenital sistem tutulumu olduğu saptandı. Olguların üçünde ölüm nedeni tüberküloz olup diğer beş olguda tüberküloza bağlı olmayan nedenlerle ölüm gerçekleştiği görüldü. Tüberküloza bağlı ölümlerin ikisinde SSS tutulumu ve birinde periton tutulumu saptandı; tüberküloza bağlı olmayan ölümlerin ikisi serebrovasküler olay, biri malignite, biri kan dolaşımı infeksiyonu ve biri ürosepsis idi.
Olgulardan alınan 49 örnekte ARB pozitifliği oranı %8.1 (4/49), 33 örnekte PCR pozitifliği oranı %48.4 (16/33) ve çalışılan 60 hasta kültüründe tüberküloz pozitifliği oranı %48.3 (29/60) olarak tespit edildi. Kültürlerinde M. tuberculosis üreyen 29 örneğin 16’sında antitüberküloz ilaç direnci çalışılmış olup 12 örnekte ilaçlara direnç saptanmazken üç örnekte streptomisin direnci (3/16-%18.7) ve bir örnekte izoniyazid (INH) direnci (1/16-%6.2) tespit edildi.
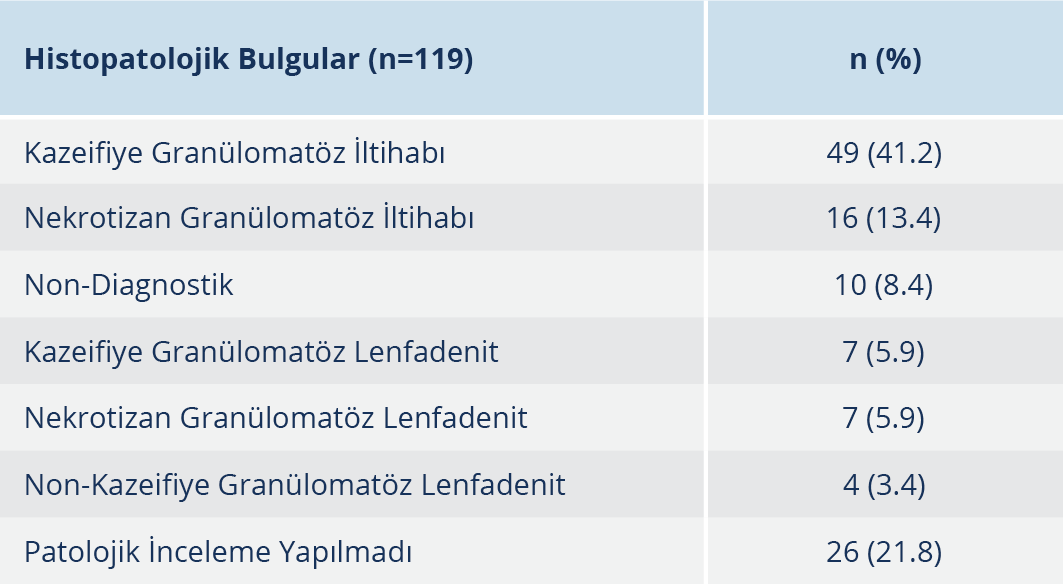
Olguların 93’ünden alınan örneklerde patolojik inceleme yapılmış olup en sık karşılaşılan bulgu %41.2 oranıyla kazeifiye granülomatöz iltihaptır (%41.2) (Tablo 5).
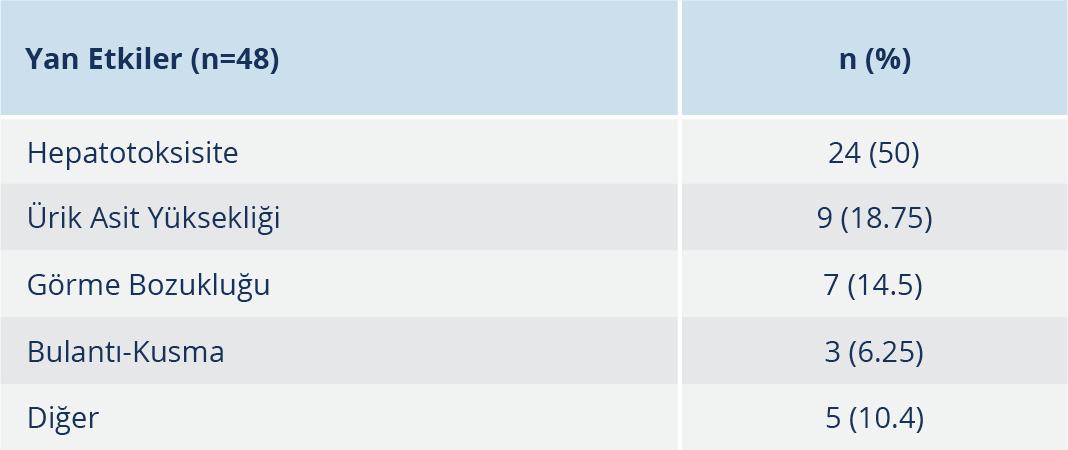
Olgulara dörtlü antitüberküloz tedavi [INH 300 mg/kg/gün, rifampisin (RIF) 600/kg/gün, pirazinamid (PZA) veya morfazinamid 25mg/kg/gün ve streptomisin 1 gr/gün veya etambutol 20-25mg/kg/gün] başlanmış olup tedavi süresi menenjit ve kemik-eklem tüberkülozunda 12-18 ay ve diğer organ-sistem tüberküloz hastalıklarında ise 6 aydır. Tedaviye bağlı yan etkiler 48 olguda tespit edilmiştir; en sık görülen yan etki %50 (24/48) oranıyla hepatotoksisite olup bunu %18.75 (9/48) oranıyla ürik asit artışı izlemiştir (Tablo 6).
İRDELEME
EPTB, M. tuberculosis’in akciğer dışındaki herhangi bir organ veya dokuyu etkilemesidir. Hastalık tüberküloz basilinin akciğerdeki odaktan lenfohematojen yolla yayılması, aktif akciğer tüberkülozlu olguların infekte balgamlarının solunum yolları veya GİS mukozalarına ulaşması veya komşuluk yoluyla diğer organlara yayılmasıyla ortaya çıkar (4). Genellikle semptomlar akciğer tüberkülozundaki gibi belirgin olmadığı için tanı koymada güçlük ve gecikme yaşanabilir. Akciğer tüberkülozunda kadın ve erkek oranı eşitken EPTB kadınlarda daha sık görülmektedir (1). Çalışmamız kapsamında incelenen EPTB tanısı almış olguların çoğunluğu %63 oranıyla kadınlardı ve kadınlar erkeklere kıyasla istatistiksel olarak anlamlı şekilde daha ileri yaşlarda EPTB tanısı almıştı. Ülkemizden yapılan farklı çalışmalarda da EPTB tanısı alan kadınların benzer şekilde daha fazla olduğu bildirilmiştir (5-8). Smaoui ve arkadaşları (9) da çalışmalarında, 181 tüberküloz lenfadenit olgusunun çoğunluğunun (%64) kadın olduğunu bildirmiştir.
Dosyalarından, yaşadığı yer bilgisine ulaşılan olguların %45.4’ünün kentsel ve %40’ının kırsal bölgede yaşadığı tespit edildi. Farklı çalışmalarda da benzer şekilde EPTB olgularının daha çok kentsel bölgeden başvurduğu bildirilmiştir (4, 9).
Çalışmamızda, olguların %10.1’inde daha önce tüberküloz geçirme öyküsü ve %10.1’inde de tüberkülozlu hasta ile temas öyküsü mevcuttu. Hitit ve arkadaşlarının (8) çalışmasında, %29.8 oranında tüberküloz geçirme öyküsü varken, Turunç ve arkadaşlarının (5) çalışmasında tüberküloz geçirme öyküsü %11.5 ve tüberkülozlu kişi ile temas %22.1 olarak tespit edilmişti (5). Çalışmamızdaki oranın düşüklüğünün nedeni; olguların bir kısmının yeterli öykü vermemesine ve içinde oldukları düşük sosyokültürel seviyeye bağlı olabilir.
Malignite, kronik böbrek yetmezliği, diyabet, kemoterapi, uzun süreli steroid kullanımı, HIV/AIDS gibi bağışıklığın baskılandığı durumlar tüberkülozun reaktivasyonuna yol açabilir. Bu nedenle olguların altta yatan hastalıklar açısından sorgulanması ve immünsüprese hastalarda uzun süreli nedeni bilinmeyen ateş varlığında tüberkülozun da ayırıcı tanıda düşünülmesi gerekmektedir. Çalışmamızda olguların büyük bir bölümü (%70.6) altta yatan bir hastalık bildirmemişti. Farklı çalışmalarda ise altta yatan hastalık oranı %14.9-35 olarak bildirilmiştir (6-8).
Ateş, kilo kaybı, gece terlemesi gibi akciğer tüberkülozunda sıkça görülen yakınmalar EPTB’de daha nadir veya belirsizdir. Ülkemizden yapılan ve nedeni bilinmeyen ateş (NBA)’in kaynaklarının irdelendiği çok merkezli bir çalışmada, infeksiyöz kaynaklı NBA’de EPTB brusellozdan sonra %6.4 oranıyla ikinci sıklıkta tespit edilmiştir (10). Çalışmamızda ateş yakınması en sık menenjit olgularında (%60) görülmüş olup bunu peritonit gelişen (%33.3) ve lenfadenit (%15) tanısı alan olgular takip ediyordu. EPTB olgularının irdelendiği farklı çalışmalarda, ateş sıklığı çalışmamızla benzer şekilde %21, %24.7 ve %51 olarak bildirilmiştir (6, 9, 11). En sık tutulum bölgesi olarak tespit ettiğimiz lenfadenitli olgular büyük oranda lenf nodunda şişlik (%80) yakınması ile başvurmuştu. Benzer şekilde Smaoui ve arkadaşları (9) çalışmalarında, tüberküloz lenfadenit olgularının %55.2 sıklıkla lenf nodunda şişlik yakınması ile başvurduğunu bildirmiştir.
Çalışmamızda, tüberküloz menenjitli olgularda ateşe ek olarak bilinç değişikliği, kemik eklem tüberkülozu olan olgularda ilgili bölgede ağrı, diğer olgularda da karın ağrısı, karında şişlik ve dizüri gibi yakınmaların olduğu tespit edildi.
Lenfadenit, EPTB’nin en sık görülen formudur. Tipik olarak kronik ve ağrısız lenfadenopati (LAP) olarak görülür (2). Ülkemizden yapılan ve periferik LAP’ın etiyolojik, klinik ve laboratuvar bulguları açısından irdelendiği çok merkezli bir çalışmada, hastalığın en sık karşılaşılan nedeninin %16.8 oranıyla EPTB olduğu bildirilmiştir (12). Çalışmamızda da en sık karşılaşılan EPTB formunun %50.4 oranıyla lenfadenit olduğu tespit edildi; bunu sırasıyla %12.6 oranında menenjit ve %11.8 oranında spondilodiskit izliyordu. EPTB’nin irdelendiği farklı çalışmalarda tüberküloz lenfadenit oranı; %26.5- %49 arasında bulunmuştur (4, 5, 13). Taşova ve arkadaşları (6), olgularda en sık görülen EPTB’nin menenjit (%48.9) olduğunu, bunu izleyen periferik lenfadenitin ise %81.5 oranında servikal bölgede yerleştiğini bildirmiştir. Tüberküloz lenfadenitlerin irdelendiği farklı çalışmalarda, %57-83.4 oranları arasında servikal lenf nodu tutulumunun görüldüğü bildirilmiştir (9, 14, 15). Çalışmamızda, diğer çalışmalardan daha düşük oranda olmakla birlikte, servikal tüberküloz lenfadenit %41.7 oranıyla ilk sırada yer almaktadır.
Tüberküloz menenjit, tüberkülozun en sık görülen SSS tutulumudur; tüm EPTB olgularının %5’ini oluşturur (16). Çalışmamızdaki EPTB olgularının %12.6’sını menenjit oluşturmaktaydı ve başvuru esnasında olguların çoğunluğunun (%66.6) evre-2’de olduğu tespit edildi. Benzer şekilde Taşova ve arkadaşları (6) da ilk değerlendirmelerinde olguların %50’sinin evre-2’de olduğunu tespit etmişti (6).
Kemik-eklem tüberkülozu, EPTB olgularının %35’inden fazlasında görülmekte olup en sık olarak karşılaşılan vertebra tutulumudur; vertebra tüberkülozu (Pott hastalığı) sıklıkla torakal vertebraları etkilemektedir (2, 17). Çalışmamızda, %42.8 oranında torakal ve %35.7 oranında torakolomber tutulumu tespit edildi. Farklı çalışmalarda da çalışmamıza benzer şekilde en sık torakal ve lomber vertebra tutulumları gözlenmiştir (6, 7, 18).
Genital sistem tüberkülozu EPTB olgularının %5 ila %30’unu oluşturmaktadır; üriner sistemde basil sıkça böbreğe yerleşir, dizüri ve yan ağrısına yol açar (19). Çalışmamızda olguların %5.9’unda genital sistem tüberkülozu tespit edilmiş olup en sık karşılaşılan yakınma dizüri idi. Öztop ve arkadaşları (20) da genitoüriner tüberküloz olgularının çoğunda (%60) dizüri, hematüri yakınması olduğunu bildirmiştir.
Tüberküloz peritonitte karın ağrısı sıklıkla görülen bir semptom olup periton ve mezenterin inflamasyonuna bağlıdır. Çalışmamızda peritonit tanısı almış olan olgularda en sık görülen yakınmalar karında şişlik, ateş ve kilo kaybı olarak tespit edildi.
GİS tüberkülozunda sıklıkla ileoçekal bölge etkilenir; lenf nodundan zengin, akımın yavaş ve absorbsiyonun yüksek olduğu bu bölgede basil invazyonu da fazladır (21). Çalışmamızda, GİS tüberkülozunda en sık yakınma karın ağrısı olup terminal ileum, omentum, jejenum ve kolon tutulumu da tespit edildi.
Tüberküloz plörezide ise öksürük ve plöretik göğüs ağrısı en önemli semptomlardır. Çalışmamızdaki olgularda nefes darlığı yakınması en önemli semptomlardan birisi olarak tespit edildi.
Tüberküloz tanısında en önemli nokta ayırıcı tanıda EPTB’nin akla gelmesidir. EPTB’de klinik özellikler tutulan organa spesifik olduğu için ilgili bölgeden alınan örneklerde çalışılacak mikrobiyolojik ve patolojik analizlerin yanı sıra ve gerektiği durumlarda radyolojik incelemelerin yapılması çok kritiktir. Tüberküloz tanısında boyama ile direkt mikrobiyolojik inceleme ve tüberküloz kültürü en sık başvurulan ve altın standart olan yöntemlerdir. ARB pozitifliği için dokuda 106 bakteri/gr olması gerekir; bu nedenle EPTB’da tanısal değer %0-%40 arasındadır (22). Çalışmamızda incelenen olgularda; %8.1 oranında ARB pozitifliği, %48.3 oranında kültür pozitifliği saptanmıştır. Taşova ve arkadaşlarının (6) yaptığı çalışmada, ARB pozitifliği %21.4, kültür pozitifliği ise %20.5 oranında saptanmıştır. Fain ve arkadaşları (13) 141 EPTB hastasını kapsayan çalışmalarında; toplam 68 M. tuberculosis suşu izole ettiklerini, bunların 27’sinin direkt bakı ve kültür sonuçlarının pozitif olduğunu ve 41’inin ise sadece kültür pozitifliği olduğunu bildirmiştir. Hitit ve arkadaşlarının (8) çalışmasında da kültür pozitifliği oranı %26.6’dır. Çalışmamızda, ARB pozitifliği oranlarının düşük tespit edilmesi örnek miktarının yetersiz ve/veya incelemenin uzun süre yapılmamış olmasına bağlı olabilir.
SSS tüberkülozunda tanı koymak güçtür. Mikobakteri kültüründe üreme zaman alacağı için BOS PCR yöntemi kültürden daha duyarlıdır. Ancak negatif PCR sonucu tüberküloz menenjiti tanısını ekarte ettirmez (16). Çalışmamızda BOS örneklerinin hiçbirinde ARB pozitifliği saptanmamış olup PCR pozitifliğinin %71.4 oranında, tüberküloz kültüründe üremenin ise %58.3 oranında olduğu görülmüştür. Farklı çalışmalarda BOS kültüründe M. tuberculosis üremesi %18.7 ve %48 oranlarında bulunmuştur (6, 7). Çalışmamızdaki olgularda, BOS’da ARB pozitifliğinin saptanmamasının nedeni gerekli miktarda BOS alınamaması veya iyi santrifüj edilip yeterli sürede preparatın incelenememiş olmasına bağlı olabilir.
Tüberküloz tanısında patolojik inceleme de oldukça yol göstericidir. Bir çalışmada, eksizyonel biyopsinin iğne aspirasyon biyopsisine göre daha duyarlı olduğu ve elde edilen patolojik bulgunun kazeifikasyon nekrozu olan/veya olmayan epiteloid granülomlar ve Langerhans hücreleri olduğu belirtilmiştir (9). Ülkemizden yapılan bir çalışmada da biyopsi yapılan olgularda %82.2 oranında kazeifiye ve non-kazeifiye granülomlar saptanmıştır (8). Çalışmamızda örneklerin %78.2’sinde patolojik inceleme yapıldığı tespit edilmiştir; en sık karşılaşılan patolojik bulgu kazeifiye granülomatöz iltihaptır (%41.2). Bu durum tanı için mikrobiyolojik inceleme yanında doku incelemesinin de oldukça faydalı bir yöntem olduğunu göstermektedir.
Plevra tüberkülozunun tanısı genel olarak plevra sıvısının analizi ve/veya plevra biyopsisi ile koyulur. Plevra sıvısında adenosin deaminaz (ADA) enzim düzeyinin >50 ünite/lt olmasının tüberküloz plörezi tanısında duyarlık ve özgüllüğü yüksektir (23). Çalışmamızda, tüberküloz plörezi tanısı alan olguların hepsinde ADA düzeyi >50 ünite/lt olarak yüksek tespit edilmiştir.
Tüberküloz tedavisinde başlangıçta iki ay dörtlü daha sonra 4-7 ay ikili tedavi önerilmektedir. Ancak tüberküloz menenjitte tedavi süresi 12 aya uzatılabilir. Antitüberküloz tedaviye; 6-8 hafta deksametazon veya prednizolon eklenmesi, meningeal inflamasyonun ve intrakranial basıncın azaltılması için önerilmektedir (16). Çalışmamızdaki SSS tüberküloz olgularına, 12 ay antitüberküloz tedavi ve altı hafta steroid tedavisi uygulanmıştır.
Tüberküloz tedavisi sırasında en sık rastlanan yan etki hepatotoksisitedir. INH, RIF ve PZA hepatotoksik ilaçlar olup birlikte kullanıldığında yan etki riski de artmaktadır. PZA, böbrek tubuluslarında ürik asit sekresyonunu engellediği için ürik asit seviyesi yükselir. Çalışmamızda, tedaviye bağlı yan etki 48 (%40) olguda tespit edildi. En sık görülen yan etki, %50 (24/48) oranıyla hepatotoksisite olup bunu %18.5 ile ürik asit artışı izledi.
EPTB tanısı alan 119 olgunun 8 (%6.7)’i tedavi sırasında hayatını kaybetmişti. Söz konusu olguların; dördü tüberküloz menenjit olup biri eşlik eden kateter ilişkili kan dolaşım infeksiyonu, biri eşlik eden malignite ve ikisi tüberküloz nedeniyle; tüberküloz lenfadenit olan iki olgunun ise serebrovaküsler hastalık nedeniyle hayatını kaybettiği tespit edildi. Tüberküloz peritonitli bir olgunun peritonit ve komplikasyonları ve ürogenital sistem tüberkülozu olan bir diğer olgunun da bakteriyel kaynaklı sepsis nedeniyle hayatını kaybettiği görüldü.
Sonuç olarak; tüberküloz halen önemli bir sağlık sorunudur. Özellikle lenfadenopati, ateş, halsizlik ve kilo kaybı ile gelen hastalarda tüberküloz ayırıcı tanıda mutlaka düşünülmelidir.
Hasta Onamı
Olguların hastane otomasyon kayıt sisteminde bulunan verileri retrospektif olarak değerlendirildiği için hasta onamı alınmamıştır.
Etik Kurul Kararı
Çalışma, Ondokuz Mayıs Üniversitesi Tıp Fakültesi Klinik Araştırma Etik Kurulu tarafından 08 Temmuz 2021 tarih ve KAEK 2021/356 karar numarasıyla onaylanmıştır.
Danışman Değerlendirmesi
Bağımsız dış danışman.
Yazar Katkıları
Fikir/Kavram – E.T., A.D.; Tasarım – E.T., A.D., F.T.; Denetleme – E.T., A.D., L.Ş.; Kaynak ve Fon Sağlama – E.T., A.D., D.Ö.; Malzemeler/Hastalar – L.Ş., F.T., D.Ö.; Veri Toplama ve/veya İşleme – L.Ş., F.T., D.Ö.; Analiz ve/veya Yorum – E.T., A.D.; Literatür Taraması – E.T., A.D., F.T.; Makale Yazımı – E.T., A.D.; Eleştirel İnceleme – E.T., A.D.
Çıkar Çatışması
Yazarlar herhangi bir çıkar çatışması bildirmemiştir.
Finansal Destek
Yazarlar finansal destek beyan etmemiştir.
Sunulduğu Bilimsel Etkinlik
16-20 Ekim 2019 tarihleri arasında gerçekleştirilen BUHASDER 2021 Kongresi’nde poster olarak sunulmuştur.
Referanslar
- T.C. Sağlık Bakanlığı Halk Sağlığı Genel Müdürlüğü, Tüberküloz Tanı ve Tedavi Rehberi, 2. Baskı, Ankara: Artı 6 Medya Tanıtım Matbaa Ltd. Şti., 2019.
- Goldem MP, Vikram HR. Extrapulmonary tuberculosis: an overview. Am Fam Phys. 2005;72(9):1761-8.
- Thwaites GE, Nguyen DB, Nguyen HD, et al. Dexamethasone for the treatment of tuberculous meningitis in adolescents and adults. N Engl J Med. 2004;351:1741-51. [CrossRef]
- Khan AH, Sulaiman SAS, Laghari M, et al. Treatment outcomes and risk factors of extra-pulmonary tuberculosis in patients with co-morbidities BMC Infect Dis. 2019;5;19(1):691. [CrossRef]
- Turunç T, Habeşoğlu MA, Demiroğlu YZ, et al. [Comparative evaluation of 113 cases with severe and mild forms of extrapulmonary tuberculosis]. Mikrobiyol Bul. 2008 Jul;42(3):399-406. Turkish.
- Taşova Y, Saltoğlu N, Mıdıklı D, Kandemir Ö, Aksu HSZ, Dündar İH. [Extrapulmonary tuberculosis in adults. An analysis of 98 patients]. Klimik Derg. 2000;13(1):17-23.
- Bozca B, Özgenç O, Avcı M, Yücel EŞ. [Investigation of Sixty Extrapulmonary Tuberculosis Cases]. Turkiye Klinikleri J Med Sci. 2012;32(1):66-73. Turkish. [CrossRef]
- Hitit-Özsoy G, Göktaş P, Erdem İ, Özyürek SÇ, Yüksel S. [Extra-pulmonary tuberculosis in adults: an analysis of 67 case].Turkish J Infect. 2005;19(4):407-13. Turkish.
- Smaoui S, Mezghanni MA, Hammami B, et al. Tuberculosis lymphadenitis in a southeastern region in Tunisia: Epidemiology, clinical features, diagnosis and treatment. Int J Mycobacteriology. 2015;4:196-201. [CrossRef]
- Yenilmez E, Kakalicoglu D, Bozkurt F, et al. Fever of unknown origin (FUO) on a land on cross-roads between Asia and Europa; a multicentre study from Turkey. Int J Clin Pract. 2021;75:e14138:1-12. [CrossRef]
- Fazal JW, Habib R, Ahmad I. Extrapulmonary tuberculosis in patients with cervical lymphadenopathy. J Pak Med Assoc. 2013;63(9):1094-7.
- Yenilmez E, Verdi Y, Ilbak A, et al. Demographic, clinical and laboratory characteristics for differential diagnosis of peripheral lymphadenopathy (LAP) and the etiologic distribution of LAP in adults; a multicenter, nested case–control study including 1401 patients from Turkey. Intern Emerg Med. 2021;16:2139-53. [CrossRef]
- Fain O, Lortholary O, Lascaux V, et al. Extrapulmonary tuberculosis in the northeastern suburbs of Paris: 141 cases. Europ J Int Med. 2000;11(3):145-50. [CrossRef]
- Fain O, Lortholary O, Djouab M, et al. Lymph node tuberculosis in the suburbs of Paris: 59 cases in adults not infected by the human immunodeficiency virus. Int J Tuberc Lung Dis. 1998;3(2):162-5.
- Polesky A, Grove W, Bhatia G. Peripheral tuberculous lymphadenitis: epidemiology, diagnosis, treatment, and outcome. Medicine (Baltimore). 2005;84(6):350-62. [CrossRef]
- Zun JR. Tuberculosis of the central nervous system. Am Acad Neurol. 2018:1422-38. [CrossRef]
- Leonard MKM, Blumberg HM. Musculoskeletal tuberculosis. Microbiol Spectr. 2017;5(2):1-21. [CrossRef]
- Batirel A, Erdem H, Sengoz G, et al. The course of spinal tuberculosis (Pott disease): results of the multinational, multicentre backbone-2 study. Clin Microbiol Infect. 2015;21:1008:9-18. [CrossRef]
- Yadav S, Singh P, Hemal A, Kumar R. Genital tuberculosis: current status of diagnosis and management. Transl Androl Urol. 2017;6(2):222-33. [CrossRef]
- Öztop A, Ünsal İ, Özgü A, et al. Doksanbeş erişkin akciğer dışı tüberküloz olgusu. Solunum Hastalıkları Derg. 2004;15(1):34-42.
- Rasheed S, Zinicola R, Watson D, Bajwa A, McDonald PJ. Intra-abdominal and gastrointestinal tuberculosis. Colorectal Dis. 2007; 9(9):773-83. [CrossRef]
- Purohit M, Mustafa T. Laboratory diagnosis of extra-pulmonary tuberculosis (EPTB) in resource constrained setting: State of the art, challenges and the need. J Clin and Diag Res. 2015;9(4):EE01-EE06. [CrossRef]
- Akyıldız L, Yıldız T, Ateş G, Gündoğuş B, Topçu F. [Analysis of 128 cases with tuberculous pleurisy]. Dicle Med J. 2007;34(3):191-4. Turkish.