En Çok Okunanlar
Özet
Bilinen kronik hastalığı olmayan, 32 yaşındaki kadın hasta acil servise 48 saat önce başlayan ateş, miyalji, dispne şikâyeti ile başvurdu. SARS-CoV-2 PCR test sonucunun pozitif çıkması üzerine ayaktan takibine karar verildi. Hasta 21 gün sonra; çarpıntı, yüksek ateş, halsizlik, yutkunma sırasında batma hissi ve boyun bölgesinde şiddetli ağrı şikayetleri ile tekrar başvurdu. Klinik, laboratuvar ve görüntüleme bulguları neticesinde hastaya subakut tiroidit tanısı konuldu. COVID-19 ilişkili tiroidit olguları bildirilmeye devam ederken klinisyenler tiroid disfonksiyonu ile COVID-19 infeksiyonu ve aşılaması arasındaki olası ilişkilerin farkında olmalı ve COVID-19 infeksiyonu sonrası subakut tiroidit gelişebileceğini akılda tutmalıdır.
GİRİŞ
Subakut tiroidit, klinik olarak tiroid bezi üzerinde șiddetli ağrı ve hassasiyet ile karakterize bir hastalıktır. Ağrı tiroid bezi içinde gezici olabilir. Kabakulak virusu, adenovirus, Coxsackie virus, Epstein-Barr virus, kızamık virusu, enterovirus gibi çeşitli viral infeksiyonlar ve çok nadir olarak da tüberküloz, aktinomikoz ve nokardiyozis gibi bakteriyal infeksiyonlar sonrasında izlenir. En sık olarak 30-50 yaş arasında ve kadınlarda (3-5 kat fazla) bildirilmektedir. Genellikle viral infeksiyonlardan 15-20 gün sonra boyun bölgesinde ağrı ile prezente olur. Etiyolojide sıklıkla viral etkenler ile ilişkilendirilen subakut tiroiditin SARS-CoV-2 ile de ilişkili olabileceğine dair veriler mevcuttur (1). Hastalığın klasik doğal seyri tirotoksikoz, hipotiroidi ve ardından ötiroid şeklinde olup bu dönemler hastaların yaklaşık %40’ında ortaya çıkmaktadır; %60’ı oluşturan daha hafif olgularda, tirotoksik dönemi takiben hipotiroidi gelişmez, hastalar ötiroid olarak kalır. Ancak olguların %5’inde kalıcı hipotiroidi gelişmektedir (2). Semptomları hafif seyreden olgularda tedaviye ihtiyaç olmayabilir. Ağrı için nonsteroid antiinflamatuar (NSAİ) ajanlar veya aspirin kullanılabilir. Steroid kullanımından mümkün olduğunca kaçınılmalı, ağrı ve inflamasyonun șiddetli olduğu olgularda kullanılmalıdır. Nonsteroid antiinflamatuar tedavisine yanıt alınamayan olgularda steroid tedavisi düșünülebilir. Steroid tedavisine genellikle tek yüksek dozla başlanır; 40 mg prednizolonun ardından bir hafta sonra doz azaltılarak birkaç hafta içinde kesilir. Steroide klinik yanıt dramatiktir. Steroid kullanma ihtiyacı olan olgularda prednizolon tedavisi kesildikten sonra relaps gelişebilir. Subakut tiroidit olgularının %90’ı spontan ve tam remisyon ile sonuçlanır (3). Subakut tiroidit ile COVID-19 infeksiyonu arasındaki klinik ve laboratuvar bulgularının benzerliği tanısal zorluklar doğurabilir. Olgumuzu sunarken; COVID-19 sonrası subakut tiroidit komplikasyonunu göz önünde bulundurmanın önemini vurgulayarak, erken tanı ile olası komplikasyonları önlemeyi amaçladık.
OLGU
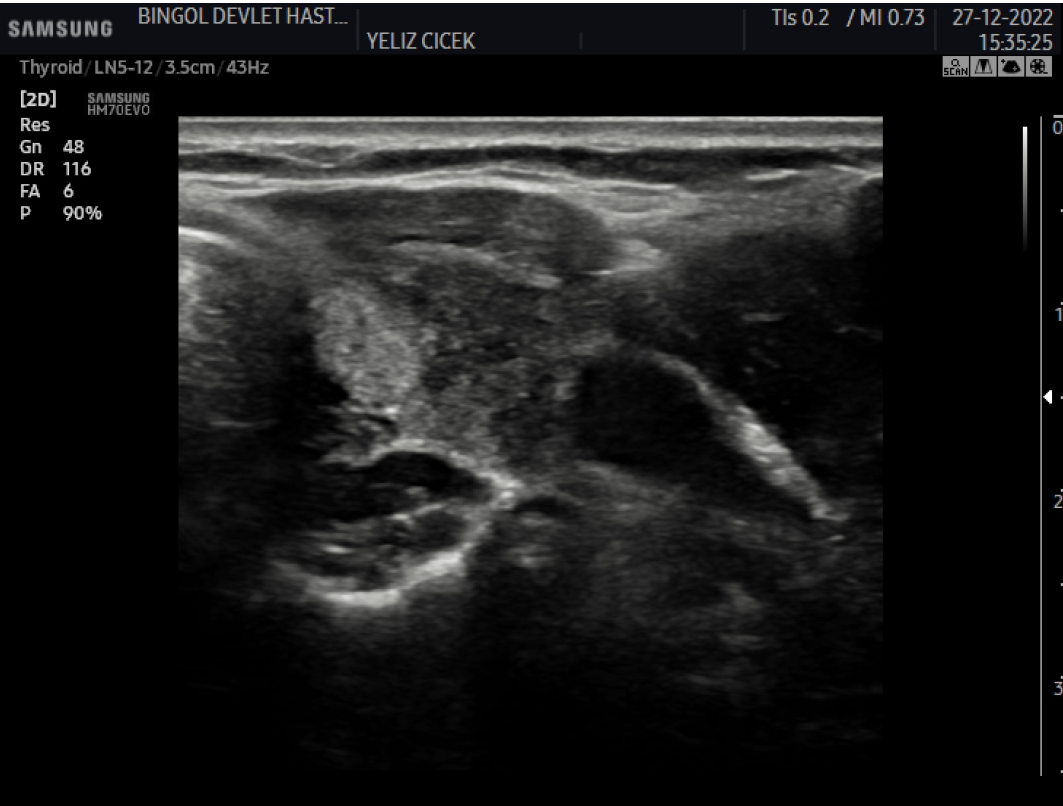
Şekil 1. Hastanın Tiroid Ultrasonografisi. Tiroid bezi sol lobta periferik yerleşimli, düzensiz sınırlı, hipoekoik, heterojen alan.
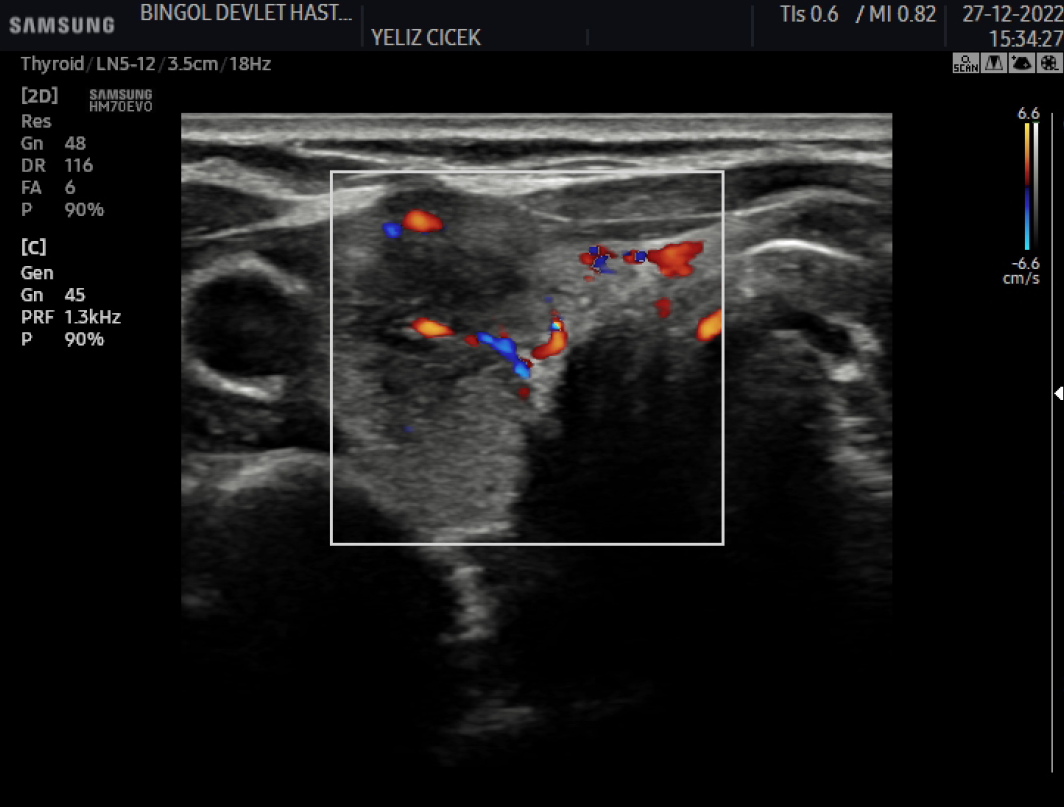
Şekil 2. Hastanın Tiroid Ultrasonografisi. Tiroid bezi sağ lobta periferik yerleşimli düzensiz sınırlı, hipoekoik, heterojen alanlar. Doppler incelemede kanlanması azalmış olarak görülüyor.
Bilinen kronik hastalığı olmayan, 32 yaşındaki kadın hasta acil servise 48 saat önce başlayan ateş, miyalji, dispne şikâyeti ile başvurdu. SARS-CoV-2 PCR test sonucunun pozitif çıkması üzerine semptomatik tedavi ile bir gün yatış sonrası önerilerle ayaktan takip kararı verildi. Hasta taburcu edildikten 21 gün sonra; çarpıntı, yüksek ateş, halsizlik, yutkunma sırasında batma hissi ve boyun bölgesinde şiddetli ağrı şikayetleri ile tekrar başvurdu. Orafarenks ve akciğerlerin oskültasyonu olağandı. Boyun muayenesinde tiroid lojunda palpasyonda hassasiyet saptandı. Birkaç ağrısız servikal lenf nodu bilateral olarak ele gelmekte idi. Gözde proptozis ve pretibial miksödem belirtileri yoktu. Annesinde, erkek ve kız kardeşinde hashimato tiroidi öyküsü olduğu öğrenildi. Hastanın ilk başvurusunda; aspartat aminotransferaz (AST) değeri 105 Ü/lt [referans değer (RD)=0-35 Ü/lt], alanin aminotransferaz (ALT) değeri 120 Ü/lt (RD=0-35 Ü/lt) ve C-reaktif protein (CRP) değeri 21 mg/lt (RD=0-5 mg/lt) olup bunların dışında anormal laboratuvar bulgusu yoktu. Hastanın üç hafta sonraki başvurusunda; lökosit sayısı 10 800/mm3, CRP değeri 62.97 mg/lt, sedimantasyon hızı 84 mm/saat, “thyroid stimulating hormone” (TSH) <0.006 mIÜ/lt (RD=0.35-4.5 mIÜ/lt), serbest T3 (sT3) 6.36 ng/lt (RD=2.5-5 ng/lt) ve serbest T4 (sT4) 2.06 ng/dl (RD=0.9-1.7 ng/dl) olarak saptandı. Hastanın anti-tiroglobulin (anti-Tg) ve anti-tiroid peroksidazı (anti-TPO) negatif idi. Hastanın boyun ultrasonografisi sonucu aşağıda verildiği şekilde raporlanmıştı (Şekil 1 ve 2 ): “Parankim içerisinde kanlanması azalmış, periferik yerleşimli, bilateral, yamasal, düzensiz sınırlı, hipoekoik alanlar mevcuttur. Bez parankimi bu hipoekoik alanlara sekonder heterojen görünümdedir. Peritiroidal yağ doku ekojenitesinde hafif artış, lineer sıvı görünümleri ve peritiroidal kısa çapları 5 mm, uzun çapları 1 cm’yi geçmeyen hipoekoik bazıları yuvarlak şekilli lenfadenopatiler de mevcuttur. Tiroid bezi boyutları artmıştır. Bulgular subakut tiroidit lehine değerlendirilmiştir.”
Mevcut klinik ve laboratuvar bulgularıyla hastada subakut tiroidit düşünüldü. Endokrinoloji bölümü tarafından takibe alınan hastaya 32 mg metilprednisolon 1×1 ve metopropolol 50 mg 1×1 reçete edildi. Steroide dramatik yanıt veren hastanın tedavisi bir hafta sonra kademeli olarak azaltılmaya başlanarak bir ay sonra kesildi. Tedavi kesilmesini takiben üçüncü günde hasta endokrin polikliniğe ateş, halsizlik, boyunda şiddetli ağrı ile başvurdu. Tetkiklerinde lökosit sayısı 15 800/mm3, CRP değeri 86.87 mg/lt, sedimantasyon hızı 49 mm/saat, ALT değeri 59 Ü/lt ve tiroid fonksiyon testleri normal olarak saptandı. Hastanın muayenesinde ek bulgu olmaması üzerine, subakut tiroidit nüksü olduğu kabul edildi ve 32 mg metilprednisolona tekrar başlandı. Hastanın 10 gün sonra kontrol edilen akut faz reaktanlarında düzelme mevcuttu. Metilprednizolon tedavisi haftalık olarak 4-8 mg azaltılarak ikinci kürde 45 gün verildi. İki ay tedavisiz izlenen hastanın herhangi bir şikâyeti olmadı laboratuvar bulguları normal aralıklarda raporlandı. Hastanın takibine endokrinoloji polikliniğinde devam edildi.
İRDELEME
Sitokin fırtınası ile ilişkili olan COVID-19 potansiyel olarak çoklu organ işlev bozukluğuna neden olup hem pulmoner hem de sistemik inflamasyona neden olabilmektedir. Hastalığın etkeni olan SARS-CoV-2, konakçı hücrelerini infekte etmek için anahtar moleküler kompleks olarak transmembran proteaz serin 2 (TMPRSS2) enzimi ile anjiyotensin dönüştürücü enzim 2 (ACE2) reseptörünü kullanır. Tiroid bezinde ACE2 ve TMPRSS2 ekspresyon seviyeleri akciğerlerden daha yüksektir. Subakut tiroiditin postviral bir inflamatuar süreçten kaynaklandığı tahmin edilmektedir. Her geçen gün küresel boyutta artan COVID-19 çalışmalarında tiroid fonksiyonundaki değişiklikler ve COVID-19 ilişkili tiroidit olguları bildirilmektedir (1,4-8). Ancak Dünya Sağlık Örgütü (DSÖ) klinik yönetim kılavuzlarında COVID-19 hastalarında tiroid fonksiyonunun değerlendirilmesi önerilmemektedir (5). Öyküsünde viral üst solunum yolu infeksiyonu olan, tiroid bezinin ağrılı büyümesi şikâyeti ile başvuran tüm hastalarda, subakut tiroidit düşünülmeli ve tanı TSH, sT4, sedimentasyon hızı ve CRP değerlerinin yanı sıra ultrasonografi ile desteklenerek kesinleştirilmelidir (3). Aktif evrede eritrosit sedimantasyon hızı (ESH) ve CRP yüksekliği en önemli ipucudur (10). Sedimantasyon hızı yüksekliği ile artmış sT4 ve sT3, azalmış TSH, azalmış radyoaktif iyot “uptake” (RAIU) tanı için en tipik kombinasyondur (11). Tiroid otoantikorları, subakut tiroiditte olgumuzda olduğu gibi genellikle negatif veya düşük titrede pozitif beklenir (12).
Subakut tiroiditte randomize kontrollü çalışmalar yapılamadığı için tedavi konusunda tam bir uzlaşma sağlanamamıştır. Tedavi önerileri genellikle gözlemsel çalışmalara ve klinik tecrübelere göre değişmektedir. Hafif olgularda NSAİ ilaçlar ve beta blokerler yeterli iken, orta ve ağır olgularda steroid ihtiyacı olmaktadır. Steroid dozu ve tedavi süresi ile alakalı farklı görüşler mevcuttur. Türkiye Endokrin ve Metabolizma Derneği Tiroid Hastalıkları Kılavuzu’nda, metilprednizolona 0.5 mg/kilogram dozunda başlanıp, 1-2 ay içinde kesilmesi önerilmektedir (3). Hepşen ve arkadaşlarının (13) çalışmasında 16 mg ile 48 mg metilprednizolon dozu karşılaştırılmış olup düşük doz steroid kullanılabileceği bildirilmiştir. Olgumuzda bilateral tutulumun ve belirgin tirotoksikozunun olması sebebiyle 32 mg prednizolon ile tedaviye başlandı. Fakat ilacın kesilmesi ile birlikte nüks gelişti ve steroide tekrar başlanmak zorunda kalındı.
Ülkemizde Kartal ve arkadaşları (14) beş, Ünübol ve arkadaşları (15) üç, Alkan ve arkadaşları (16) bir, Dindar ve arkadaşları (17) bir, Şanlı ve arkadaşları (18) bir COVID-19 sonrası subakut tiroiditit olgusu bildirmiştir. Viral infeksiyöz ajanlara benzer şekilde, aşılar da tiroid bezinde inflamasyonu tetikleyebilir. Aydemir ve arkadaşlarının (19) yanı sıra Topaloğlu ve arkadaşları (20) da inaktif COVID-19 aşısı sonrası subakut tiroidit gelişen birer hasta bildirmiştir. Bir diğer çalışmada ise aşı sonrası altı olguda subakut tiroidit bildirilmiş olup söz konusu hastalardan beşi m-RNA aşısı ile aşılanmıştı (21). Olgumuzda aşı olma öyküsü yoktu. Diğer bildirilen olgularda nüks görülmez iken olgumuzun tedavisinin kesilmesini takip eden üçüncü günde klinik ve laboratuvar bulguları nedeniyle nüks kabul edildi.
Sonuç olarak; klinisyenler tiroid disfonksiyonu ile COVID-19 infeksiyonu ve aşılaması arasındaki olası ilişkilerin farkında olmalıdır. Söz konusu hasta grubunda subakut tiroidit gelişebileceği akılda tutulmalı, böylelikle erken tanı ile komplikasyon gelişiminin önlenmesine yönelik takip ve tedavi protokollerinin oluşturulması sağlanmalıdır.
Hasta Onamı
Hastadan bilgilendirilmiş onam formu alınmıştır.
Danışman Değerlendirmesi
Bağımsız dış danışman.
Yazar Katkıları
Fikir/Kavram – Y.Ç.; Tasarım – Y.Ç., H.D.; Denetleme – H.D.; Kaynak ve Fon Sağlama – Y.Ç.; Malzemeler/Hastalar – Y.Ç., H.D; Veri Toplama ve/veya İşleme – Y.Ç., H.D.; Analiz ve/veya Yorum – H.D., Y.Ç; Literatür Taraması – Y.Ç., H.D; Makale Yazımı – Y.Ç.; Eleştirel İnceleme – H.D.
Çıkar Çatışması
Yazarlar herhangi bir çıkar çatışması bildirmemiştir.
Finansal Destek
Yazarlar finansal destek beyan etmemiştir.
Teşekkür
Radyoloji uzmanı Dr. Duygu İmre Yetkin’e olgunun radyolojik bulgularını yorumlanmasındaki katkıları nedeniyle teşekkür ederiz.
Referanslar
- Scappaticcio L, Pitoia F, Esposito K, Piccardo A, Trimboli P. Impact of COVID-19 on the thyroid gland: an update. Rev Endocr Metab Disord. 2021;22(4):803-15. [CrossRef]
- Papadakis MA, McPhee SJ. Current Medical Diagnosis & Treatment. 54th ed. New York: McGraw-Hill Education, 2015: 1110.
- Troid Hastalıkları Tanı ve Tedavi Kılavuzu [Internet]. Ankara: Türkiye Endokrinoloji ve Metabolizma Derneği. [erişim 28 Ocak 2023]. https://file.temd.org.tr/Uploads/publications/guides/documents/202305120904-2023tbl_kilavuz.pdf
- Mattar SAM, Koh SJQ, Rama Chandran S, Cherng BPZ. Subacute thyroiditis associated with COVID-19. BMJ Case Rep. 2020;13(8):e237336. [CrossRef]
- Clinical management of severe acute respiratory infection (SARI) when COVID-19 disease is suspected: Interim guidance, 13 March 2020 [Internet]. Geneva: World Health Organization. [erişim 27 Ocak 2023]. https://iris.who.int/handle/10665/331446?locale-attribute=fr&show=full
- Khatri A, Charlap E, Kim A. Subacute thyroiditis from COVID-19 infection: A case report and review of literature. Eur Thyroid J. 2021;9(6):324-8. [CrossRef]
- Lania A, Sandri MT, Cellini M, Mirani M, Lavezzi E, Mazziotti G. Thyrotoxicosis in patients with COVID-19: the THYRCOV study. Eur J Endocrinol. 2020;183(4):381-7. [CrossRef]
- Asfuroglu Kalkan E, Ates I. A case of subacute thyroiditis associated with Covid-19 infection. J Endocrinol Invest. 2020;43(8):1173-4. [CrossRef]
- Brancatella A, Ricci D, Viola N, Sgrò D, Santini F, Latrofa F. Subacute thyroiditis after SARS-CoV-2 infection. J Clin Endocrinol Metab. 2020;105(7):dgaa276. [CrossRef]
- Pearce EN, Bogazzi F, Martino E, et al. The prevalence of elevated serum C-reactive protein levels in inflammatory and noninflammatory thyroid disease. Thyroid. 2003;13(7):643-8. [CrossRef]
- İliçin G, Biberoğlu K, Süleymanlar G, Ünal S. İç Hastalıkları. 3. baskı. Ankara: Ayrıntı Basımevi, 2012: 1967–2023.
- Ross DS, Burch HB, Cooper DS, et al. 2016 American Thyroid Association Guidelines for diagnosis and management of hyperthyroidism and other causes of thyrotoxicosis. Thyroid. 2016;26(10):1343-421. Erratum in: Thyroid. 2017;27(11):1462. [CrossRef]
- Hepsen S, Akhanlı P, Sencar ME, et al. The evaluation of low- and high-dose steroid treatments in subacute thyroiditis: A retrospective observational study. Endocr Pract. 2021;27(6):594-600. [CrossRef]
- Kartal Baykan E, Çarlıoğlu A. Subacute thyroiditis secondary to SARS-CoV-2 infection; Case studies from Turkey. Turk J Endocrinol Metab. 2021;25(2):232-7.
- Ünübol M, Erdemir Z, Çolak G, Ünsal MG, Güney E. Subacute thyroiditis associated with COVID-19 infection: Two case reports. Turk J Endocrinol Metab. 2021;25(3):344-8.
- Alkan Çeviker S, Güçlü Kayta SB, Şener A. Unutulmaması gereken hastalık: COVID 19 pnömonisine eşlik eden bir subakut tiroidit. Troia Med J. 2021;2(1):1-2.
- Dindar Demiray EK, Sim Yıldırım S, Karaduman A. COVID-19 pnömonisi subakut tiroidite sebep olur mu? Troia Med J. 2021;2(2):47-8.
- Tekcan Şanlı DE. COVID-19 associated subacute thyroiditis presenting with unilateral involvement. CausePedia. 2022;11(1):11-4.
- Aydemir B. İnaktif SARS-COV-2 Aşısına Bağlı Subakut Tiroidit Vakası [Özet]. In: 6. İlaç ve Tedavi Kongresi (22-26 Eylül 2021, İskele, KKTC) Kitabı. İstanbul: İlaç ve Tedavi Derneği: 283-4.
- Topaloğlu Ö, Tekin S, Topaloğlu SN, Bayraktaroğlu T. Persistent subacute thyroiditis post SARS-CoV-2 vaccine in a male patient with positive thyroid autoantibodies. Turk J Endocrinol Metab. 2022;26(1):48-54.
- Kurtulmus N, Kayikci K. Subacute thyroiditis following SARS-CoV-2 vaccines: Six cases report and review of the literature. Horm Metab Res. 2022;54(8):556-61. [CrossRef]



































































































































