En Çok Okunanlar
Özet
Amaç: Çalışmada, yatarak takip edilen COVID-19 ve kronik infeksiyonu (TB, hepatit, HIV) olan hastaların demografik ve klinik özelliklerinin, hastalık ve damgalanma algılarının, sosyal destek düzeylerinin ve psikososyal uyumlarının karşılaştırılması amaçlandı.
Yöntemler: Kesitsel ve tanımlayıcı olarak gerçekleştirilen çalışma Ocak 2021-Ocak 2022 tarihleri arasında yatarak tedavi gören 100 hasta ile gerçekleştirildi. Hastaların seçilme kriterleri; Türkçe anlayıp konuşabilme, en az okuryazar olma, TB, hepatit, HIV veya ciddi seyirli COVID-19 hastalığından birine sahip olma ve yetişkin (18 yaşından büyük) olma idi. Veriler, kişisel bilgi formu, “Hastalığa Psikososyal Uyum Öz-Bildirim Ölçeği”, “Hastalık Algısı Ölçeği” ve “Çok Boyutlu Algılanan Sosyal Destek Ölçeği” kullanılarak toplandı.
Bulgular: Yatarak tedavi görmekte olan COVID-19 ve kronik infeksiyon (TB, hepatit, HIV) hastalığı olan bireylerin demografik (yaş, eğitim, medeni ve çalışma durumu) özellikleri ve hastanede yatış süreleri arasında istatistiksel olarak anlamlı düzeyde fark olduğu tespit edildi. Araştırılan diğer değişkenlerden; hastalık algısının sonuçları, kişisel ve tedavi kontrolü, hastalığı anlayabilme, duygusal temsil boyutları ve hastalığın olası nedenlerine yönelik atıfları ile damgalanma hissi, sosyal destek algıları ve psikososyal uyumları açısından anlamlı düzeyde fark olduğu belirlendi.
Sonuç: Bu çalışma bulaşıcı hastalığı olan bireyler için biyopsikososyal yaklaşımın gerekliliği göstermiş olup sağlık profesyonelleri için de öneriler sunmaktadır. Hastaların hastalıklarıyla ilgili algılarını erkenden ele almak, hastaların inançlarını önemli ölçüde iyileştirerek daha etkili hasta merkezli tedavi sonuçlarına yol açabilir. Ayrıca infeksiyon hastalıkları olan bireylerin biyopsikososyal olarak desteklenmesi psikolojik morbiditenin azaltılmasında önemli bir rol oynayabilir.
GİRİŞ
Dünyada son 20 yılda, tüberküloz (TB), hepatit, insan bağışıklık yetmezliği virusu (HIV) gibi kronik infeksiyon hastalıklarına Ebola virusu hastalığı, şiddetli akut solunum yolu sendromu (severe acute respiratory syndrome-SARS), H5N1 kaynaklı kuş gribi (avian influenza), Orta Doğu solunum sendromu (Middle East respiratory syndrome-MERS) ve koronavirus hastalığı 2019 (COVID-19) eklenmiştir (1). Bulaşıcı hastalıkların birey ve toplum üzerinde çok yönlü etkileri vardır. Sağlık bakımına uyum, ev-aile ve geniş aile ilişkisi, mesleki ve sosyal çevre, cinsel ilişkiler ve psikososyal baskı alanlarını içeren çok boyutlu yapı, hastalığa psikososyal uyum olarak tanımlanır (2). Literatürde, bulaşıcı hastalığı olan kişilerin psikososyal uyumundan çok psikolojik morbiditeyi tanımlamaya odaklanıldığı görülmektedir. Yapılan çalışmalarda, COVID-19 nedeniyle hastanede tedavi gören hastalarda; %22.4 ila %55.3 arasındaki oranlarda kaygı bozukluğu, %28.4 ila %60.2 arasındaki oranlarda depresyon semptomları bildirilmiştir (3-5). Küresel düzeyde, HIV/AIDS hastalarında depresyon (%30.31) ve madde bağımlılığı (%25.13) en sık olmak üzere psikiyatrik bozuklukların genel nüfusa göre daha yaygın olduğu gösterilmiştir (6). Kronik hepatit B ve hepatit C hastalarında psikiyatrik morbidite oranının %48.6 olduğu saptanmıştır (7). Tüberküloz hastalarının %26’sında kaygı bozukluğu, %60.5’inde depresyon, %49’unda yalnızlık belirlenmiş ve hastaların %47.6’sının damgalamaya maruz kaldığı saptanmıştır (8). Yine TB hastalarıyla yapılan başka bir çalışmada, psikolojik sıkıntı prevalansı %63.3 olup damgalanma ile psikolojik sıkıntı arasında ilişki olduğu bildirilmiştir (9). Yapılan çalışmalarda, COVID-19 da dahil olmak üzere bulaşıcı hastalıklarda damgalanmanın yaygınlığı ve ruh sağlığı üzerine olumsuz etkisi ortaya konulmuştur (10).
Hastaların ruh sağlığını etkileyen faktörlerden biri de hastalığı nasıl algıladıkları yani bireyin mevcut hastalığına bakış açısıdır. Hastalık algılama modeli; bireylerin bir sağlık tehdidi veya tanı sırasında semptom ve deneyimlerini nasıl anlamlandırdıklarını ve sonrasında belirli başa çıkma davranışlarını nasıl takip ettiklerini açıklayan bir çerçeveyi temsil etmektedir. Bireyler hastalıklarını kendilerine açıklamaya ve hastalık durumlarını yönetmeye yardımcı olmak için hastalıklarının soyut temsillerini oluştururlar. Bu temsiller, hastalığa ilişkin bilişsel ve duygusal deneyimlere, yaşanan semptomlara, hastalığın nedenlerine ve sonuçlarına ilişkin bilgilere dayanmaktadır (11). Diğer kronik hastalıklarda olduğu gibi bulaşıcı hastalıklara ilişkin algılar da çeşitlidir ve tedavi aramaya, yayılmanın azaltılmasına yardımcı olan tutum ve davranışların anlaşılması, kaygı bozukluğu ve depresyon dahil psikososyal sonuçların azaltılması (12) ve yaşam kalitesinin yükseltilmesi (13,14) açısından kritik öneme sahiptir. Ruh sağlığı sonuçlarını iyileştirmek amacıyla kişilerin sosyal destek sistemlerinin de araştırılması ve güçlendirilmesi önerilmektedir. Sosyal desteğin, tedavi uyumu da dahil olmak üzere hastalığın etkileriyle başa çıkma ve depresyonla ilişkisi COVID-19, TB, HIV ve hepatit tanılı hastalarda ortaya konmuştur (4,15-17). Tüm bu sonuçlar, bulaşıcı hastalığı olan bireylerin psikososyal boyutunun değerlendirilmesinin önemli olduğunu göstermektedir. Yapılan çalışmalarda psikolojik morbiditenin yüksek olduğu tutarlı olarak gösterilmesine rağmen, çalışmaların örneklemini tek bir infeksiyon hastalığı olan bireyler oluşturmaktadır. Ayrıca pandemi döneminde, COVID-19 hastalarının deneyimi kadar kronik hastalığı ve özellikle HIV gibi kronik infeksiyonu olan bireylerin de psikososyal sağlık verilerinin toplanması önem kazanmıştır (18,19). Araştırmacıların, bulaşıcı hastalıkların akut ve kronik süreçlerinin hastaların psikososyal durumuna etkisinin farklı olduğuna dair klinik gözlemlerinin yanı sıra COVID-19 ile diğer viral infeksiyonların karşılaştırıldığı çalışmaların yetersizliği bu konuyu irdelemenin bulaşıcı hastalıkların etkilerini anlamada faydalı olacağını düşündürmüştür. Çalışmamızda, yatarak takip edilen COVID-19 ve kronik infeksiyonu (TB, hepatit, HIV) olan hastaların demografik ve klinik özelliklerinin, hastalık ve damgalanma algılarının, sosyal destek düzeylerinin ve psikososyal uyumlarının karşılaştırılması amaçlandı.
YÖNTEMLER
Kesitsel ve tanımlayıcı olarak gerçekleştirilen bu çalışma Ocak 2021-Ocak 2022 tarihleri arasında İstanbul ilinde bulunan Sultangazi Haseki Eğitim ve Araştırma Hastanesi İnfeksiyon Servisi’nde yatarak tedavi gören 260 hasta arasından seçilen 100 hasta ile gerçekleştirildi. Hastaların seçilme kriterleri; Türkçe anlayıp konuşabilme, en az okuryazar olma, TB, hepatit, HIV veya ciddi seyirli COVID-19 hastalığından birine sahip olma ve yetişkin (18 yaşından büyük) olma idi. Hastalar gönüllü olarak çalışmaya katıldı. Veriler, bilgilendirilmiş onam formunu imzalamayı takiben; kişisel bilgi formu, “Hastalığa Psikososyal Uyum Öz-Bildirim Ölçeği”, “Hastalık Algısı Ölçeği” ve “Çok Boyutlu Algılanan Sosyal Destek Ölçeği” kullanılarak toplandı.
Kişisel Bilgi Formu; araştırmaya katılan hastaların demografik (yaş, cinsiyet, medeni durum, eğitim seviyesi, çalışma ve ekonomik durumu) ve klinik (tıbbi tanı, hastalık süresi, hastanede yatış süresi, komorbid hastalık varlığı) özelliklerini içermekte idi. Formda ayrıca, “Çevreniz tarafından hastalığınızdan dolayı damgalandığınızı, dışlandığınızı hissediyor musunuz?” sorusuna yer verildi.
Hastalığa Psikososyal Uyum Öz-Bildirim Ölçeği; hastalığa psikososyal uyumu ölçmek amacıyla geliştirilmiş olup Türkçe çevirisinin geçerlilik çalışması yapılmıştır (20). Ölçeğin soru sayısı 46’dır ve “sağlık bakımına oryantasyon” (8 soru), “mesleki çevre” (6 soru), “aile çevresi” (8 soru), “cinsel yaşam” (6 soru), “geniş aile ilişkileri” (5 soru), “sosyal çevre” (6 soru), “psikolojik baskı” (7 soru) olmak üzere yedi alt ölçeği vardır. Her soruda uyum derecesini 0 (en olumlu yanıt) ile 3 (en olumsuz yanıt) puan arasında belirleyen dört ifade bulunmaktadır. Bu ölçekle yapılan araştırmalarda 35 altı puanlar “iyi psikososyal uyum”, 35-51 aralığındaki puanlar “orta derecede psikososyal uyum”, 51 üstü puanlar ise “kötü uyum” olarak belirtilmektedir. Çalışmamızda, ölçeğin Cronbach alfa değeri 0.94 olarak bulundu.
Hastalık Algısı Ölçeği; hastanın rahatsızlığı hakkında algısını çok yönlü olarak değerlendirmektedir. Ölçekte; ‘hastalık belirtileri’ (14 hastalık belirtisi), ‘hastalık hakkındaki görüşler’ (38 madde ve 7 alt ölçek) ve ‘hastalık nedenleri’ (18 madde ve 4 alt ölçek) olmak üzere üç bölüm bulunmaktadır. ‘Hastalık hakkındaki görüşler’ bölümünün alt ölçekleri; süre (akut/kronik), sonuçlar, kişisel kontrol, tedavi kontrolü, hastalığı anlayabilme, süre (döngüsel) ve duygusal temsillerdir. ‘Hastalık nedenleri’ bölümünün alt ölçekleri; bağışıklık, risk etmenleri, psikolojik atıflar, kaza ya da şansı içermektedir. Ölçeğin Türkçe uyarlamasının geçerlilik ve güvenilirlik çalışması gerçekleştirilmiş olup Cronbach alfa değeri; “hastalık belirtileri” bölümünde 0.76, “hastalık hakkındaki görüşler” bölümünde 0.73 ve “hastalık nedenleri” bölümünde 0.79 olarak bulunmuştur (21). Çalışmamızda ölçeğin Cronbach alfa değeri sırasıyla 0.77, 0.70 ve 0.88 olarak belirlendi.
Çok Boyutlu Algılanan Sosyal Destek Ölçeği; farklı üç kaynaktan elde edilen sosyal desteğin yeterliliğini öznel olarak incelemektedir. Toplamda 12 maddeden ve üç alt ölçekten (aile, özel bir insan, arkadaş) oluşur. Yanıtlar 1 (kesinlikle hayır) ile 7 (kesinlikle evet) arasında puanlanır. Puanların toplamının fazla olması algılanan desteğin yüksek olduğunu göstermektedir. Ülkemiz için geçerlilik ve güvenilirlik çalışması yapılan ölçeğin toplam Cronbach alfa değeri 0.89 iken alt boyut Cronbach alfa değerleri de aile için 0.85, arkadaş için 0.88 ve özel bir insan için 0.92 olarak saptanmıştır (22). Çalışmamızda Cronbach alfa katsayıları sırasıyla; 0.85, 0.48, 0.81 ve 0.85 olarak tespit edildi. Aile boyutu değerlendirmeye alınmadı.
Araştırmanın kriterlerini karşılayan hastalar, çalışmanın hangi amaçla yapıldığı, toplanan verilerin gizliliği konusunda bilgilendirildi ve onamları alındı. Öz-bildirim ölçeklerinin yer aldığı anket formu uygun oldukları zaman diliminde, samimi ve içten bir şekilde yanıtlamaları için katılımcılara bırakıldı; anlaşılmayan soruyu boş bırakabilecekleri ve her zaman araştırmacıya soruları için dönebilecekleri hakkında bilgi verildi. Veri toplama formunun doldurulması yaklaşık 15-20 dakika sürüyordu. Yanıtlanması tamamlanan anket formları kontrol edilerek araştırmacı (ZAA) tarafından geri toplandı.
Dünya Tabipler Birliği Helsinki Bildirgesi’ne uygun olarak yürütülen çalışma için Bolu Abant İzzet Baysal Üniversitesi Klinik Araştırmalar Etik Kurulu’ndan 16 Mart 2021 tarih ve 2021/75 karar numarasıyla onay alındı. Kurum izni, 3 Şubat 2021 tarihinde İl Sağlık Müdürlüğü tarafından verildi.
İstatistiksel Analizler
Verilerin analizi, SPSS (Statistical Package for the Social Sciences) versiyon 22.0 programı (IBM Corp., Armonk, NY, ABD) ile yapıldı. Verilerin normal dağılmadığı tespit edildiği için parametrik olmayan testler kullanıldı. Kategorik verilerin değerlendirilmesinde sayı (n), yüzde (%), sürekli verilerin ve ölçeklerin değerlendirilmesinde medyan, minimum ve maksimum kullanıldı. COVID-19 ve kronik infeksiyon grubunun demografik özelliklerinin, damgalanma algısının ve psikososyal uyumunun karşılaştırması χ² testi; yaş, hastaneye yatış süresi, hastalık algısı, sosyal destek ve psikososyal uyum açısından karşılaştırma Mann-Whitney U testi ile yapıldı. İstatistiksel anlamlılık düzeyi p <0.05 olarak kabul edildi.
BULGULAR
Çalışmamıza katılan 100 hastanın medyan yaşı 40 (19-91) yıl olup 56’sı erkek ve 53’ü evli idi. İlkokul mezunu olan hasta sayısı 41, çalışan hasta sayısı 59 idi; orta düzeyde geliri olduğunu bildiren hasta sayısı 72 olarak tespit edildi. Altmış hasta COVID-19, 40 hasta ise kronik infeksiyon [TB (%11), hepatit (%14), HIV (%15)] tanısı almıştı; hastalık süresini bir aydan az olarak bildiren hasta sayısı 56 idi (Tablo 1).
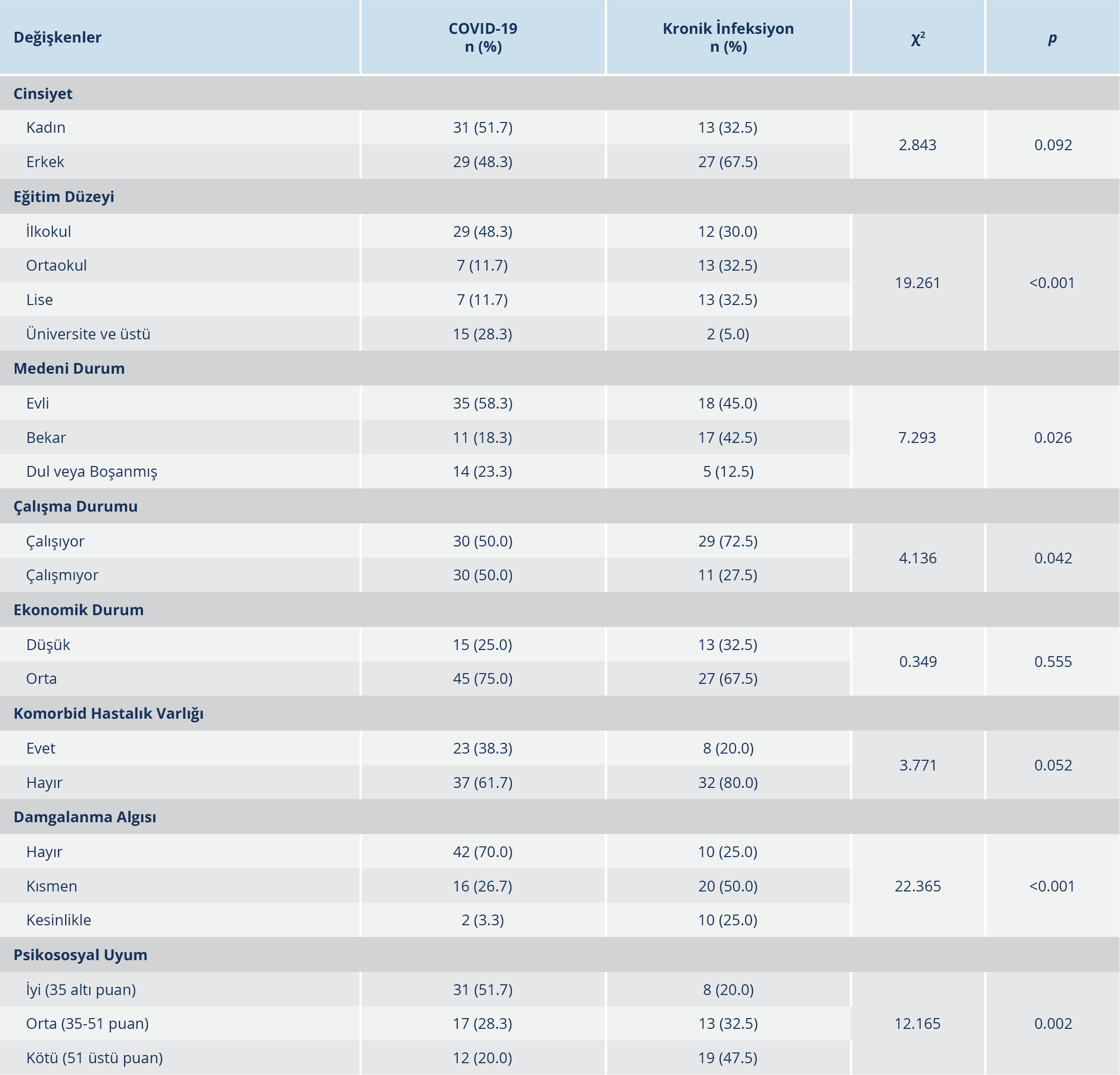
Tablo 2. COVID-19 ve Kronik İnfeksiyon Grubunun Demografik Özellikleri, Komorbid Hastalık Varlığı, Damgalanma ve Psikososyal Uyum Açısından Karşılaştırılması
COVID-19 ve kronik infeksiyon grubundaki hastaların cinsiyeti ve ekonomik durumu açısından istatistiksel olarak fark olmadığı (p>0.05), medeni durumları açısından fark olduğu (p=0.03) tespit edildi. COVID-19 olanların 30 (%50)’u çalışmıyorken, kronik infeksiyonu olanların 11 (%27.5)’inin çalışmadığı görüldü (p=0.04). İki grup arasında istatistiksel olarak fark saptanmasa da COVID-19 hastalarında komorbid hastalık varlığının daha fazla olduğu gözlendi (p=0.05). Damgalanma açısından hastalık grupları arasında istatistiksel olarak anlamlı fark bulundu (p<0.001); COVID-19 olanların 42 (%70)’sinin, kronik infeksiyonu olanların 10 (%25)’unun damgalanmadığını algıladığı saptandı. Psikososyal uyum açısından da iki grup arasında istatistiksel olarak fark görüldü (p=0.002); COVID-19 olanların 31 (%51.7)’nin, kronik infeksiyonu olanların 8 (%20)’inin iyi psikososyal uyum sağladığı belirlendi (Tablo 2).
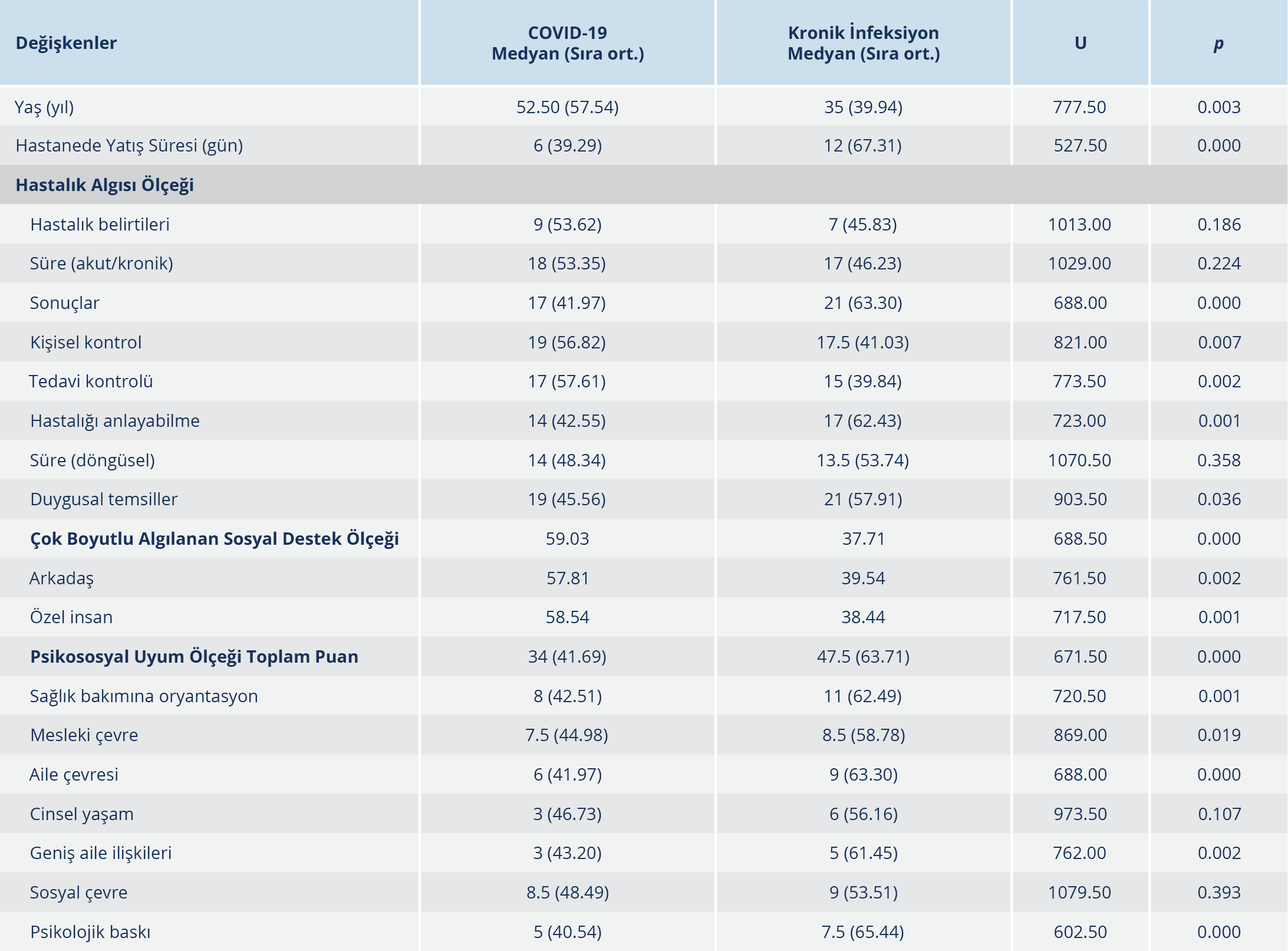
Tablo 3. COVID-19 ve Kronik İnfeksiyon Grubunun Yaş, Hospitalizasyon Süresi, Hastalık Algısı, Sosyal Destek ve Psikososyal Uyum Açısından Karşılaştırılması
COVID-19 grubunun kronik infeksiyon grubundaki hastalara göre yaşlarının daha yüksek (p=0.003), hastanede yatış süresinin ise daha kısa (p<0.001) olduğu tespit edildi. Grupların hastalık belirtileri ve süreleri açısından algılarında istatistiksel olarak anlamlı düzeyde fark saptanmadı (p>0.05). Hastalık algısı açısından; COVID-19 hastalarına göre kronik infeksiyonu olanların hastalıklarını daha iyi anlayabildiklerini düşündükleri (p=0.001), hastalığın sonuçlarından daha fazla etkilendikleri (p<0.001), duygusal temsillerinin daha yüksek olduğu (p=0.04), kişisel ve tedavi kontrolünün ise daha düşük olduğu (p<0.05) belirlendi. Kronik infeksiyonu olan hastaların COVID-19 hastalarına göre sosyal destek algısının daha düşük olduğu bulundu (p<0.05). COVID-19 ve kronik infeksiyon hastalığı olanların psikososyal uyum alt ölçeklerinden cinsel yaşam ve sosyal çevre dışında diğer boyutların sıra ortalamaları arasında istatistiksel olarak anlamlı düzeyde fark olduğu (p<0.05), kronik infeksiyonu olanların toplam ve alt ölçeklerde psikososyal uyum puanının daha yüksek yani uyumun daha kötü olduğu görüldü (Tablo 3).
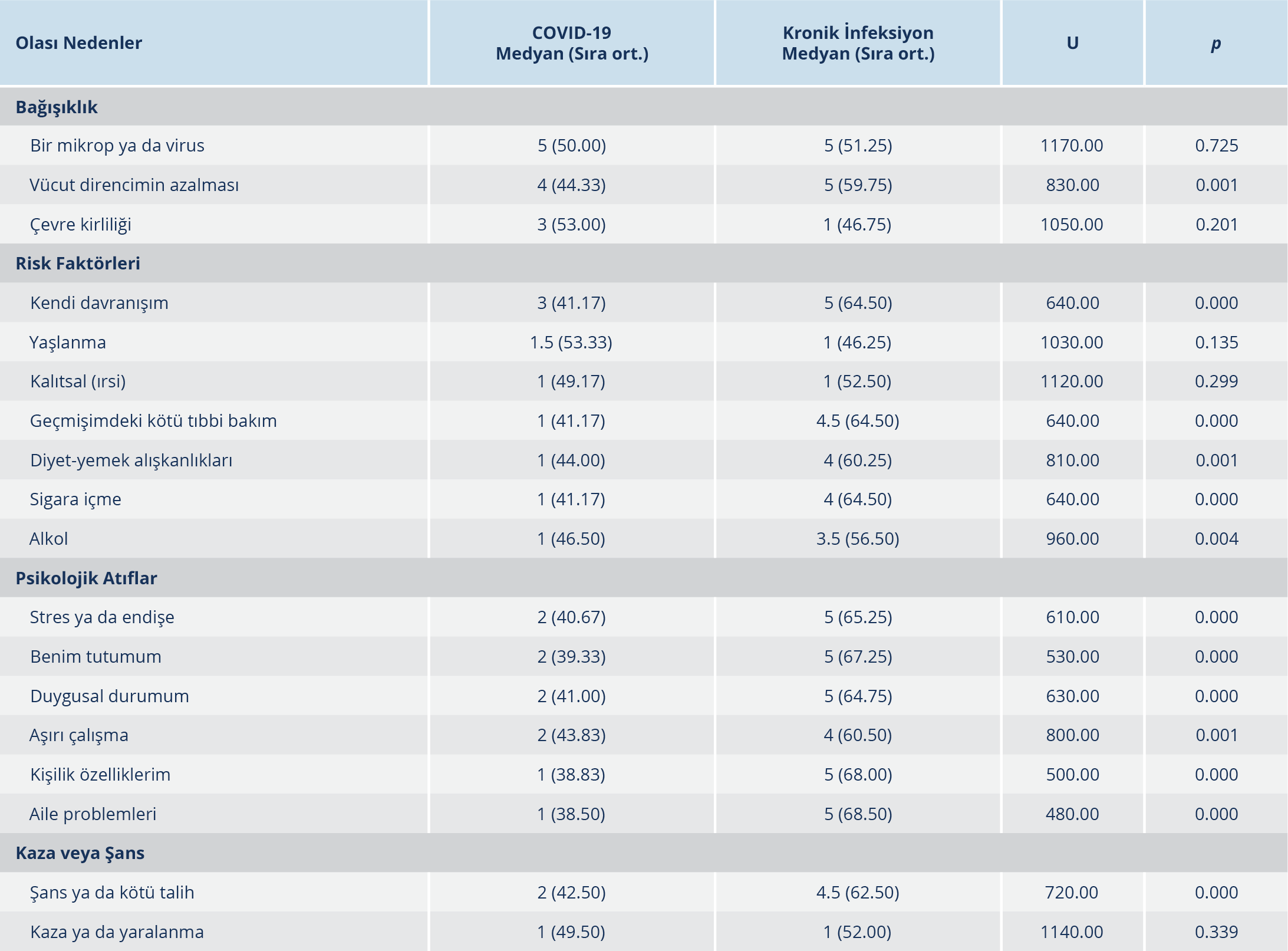
Tablo 4. COVID-19 ve Kronik İnfeksiyon Grubunun Hastalığın Olası Nedenlerine Yönelik Atıflarının Karşılaştırılması
Kronik infeksiyonu olan hastaların COVID-19 hastalarına göre hastalıklarını daha çok vücut direncinin azalmasına (p=0.001), kendi davranışlarına (p<0.001) ve tutumlarına (p<0.001), stres ya da endişeye (p<0.001), diyet alışkanlıklarına (p=0.001), geçmişlerindeki kötü tıbbi bakıma (p<0.001), aile problemlerine (p<0.001), aşırı çalışmaya (p=0.001), duygusal durumlarına (p<0.001), alkol (p=0.004) ve sigara kullanımına (p<0.001), kişilik özelliklerine (p<0.001), şans veya kötü talihe (p<0.001) atfettikleri saptandı. Çevre kirliliğine ve yaşlanmaya atıf COVID-19 hastalarında daha fazla olmakla birlikte aradaki fark istatistiksel olarak anlamlı düzeyde değildi (p>0.05). COVID-19 ve kronik infeksiyonu olan hastaların kalıtsallık, bir mikrop ya da virus, kaza veya yaralanma nedeninin sıra ortalamaları açısından istatiksel olarak anlamlı düzeyde fark tespit edilmedi (p>0.05) (Tablo 4).
İRDELEME
Çalışmamızda, infeksiyon servisinde yatarak tedavi görmekte olan COVID-19 ve kronik infeksiyon (TB, hepatit, HIV) hastalığı olan bireylerin demografik (yaş, eğitim, medeni ve çalışma durumu) özellikleri ve hastanede yatış süreleri açısından istatistiksel olarak anlamlı düzeyde fark olduğu tespit edildi. Araştırılan diğer değişkenlerden; hastalık algısının sonuçları, kişisel ve tedavi kontrolü, hastalığı anlayabilme, duygusal temsil boyutları ve hastalığın olası nedenlerine yönelik atıfları ile damgalanma hissi, sosyal destek algıları ve psikososyal uyumları açısından anlamlı düzeyde fark olduğu belirlendi.
Çalışmamızda kronik infeksiyon hastalarına göre COVID-19 hastalarının yaşlarının daha yüksek olduğu görüldü. Diğer çalışmalarda COVID-19 nedeniyle hastanede yatarak tedavi gören hastaların medyan yaşının 45-56 yıl arasında değiştiği (23,24) bildirilmiş olup bu sonuçlar çalışmamızla uyumludur. Kronik infeksiyonlardan biri olan HIV için ülkemizdeki olguların en çok görüldüğü yaş grubunun 35-39 yıl olduğu bildirilmiştir (25). Türkiye Verem Savaşı 2020 Raporu’nda 2018 yılında tüberküloz insidansının 45 yaşından itibaren arttığı bildirilmiştir (26). Viral hepatitlerin ise en fazla 25-44 yaş grubunda görüldüğü belirtilmektedir (27). Bu verilerin çalışmamızın sonucunu desteklediği görülmektedir. Kronik infeksiyonlara göre COVID-19 hastalarının yaşlarının daha yüksek olması; ileri yaşta olup komorbid hastalıkları olan, oksijen desteği gereken, ciddi seyirli COVID-19 hastalarının hastaneye yatarak tedavi görmesiyle açıklanabilir (28). İki grup arasında hastaneye yatış süresindeki ortaya çıkan fark ise hastalıkların doğası ve tedavilerindeki farklılıklardan kaynaklanabilir.
Çalışmamızda elde edilen psikososyal değişkenlerle ilgili sonuçlara odaklandığımızda, COVID-19 ve kronik infeksiyonu olan hastaların bulaşıcı hastalıkları hakkında algılarında farklı ve benzer yönler olduğu görülmüştür. Her iki hasta grubu da hastalığın nedensellik risk faktörünün bir mikrop veya virus olduğunun farkındadır. Koronovirusun yakın temasla bulaştığı ve hastaların da böyle düşündükleri diğer çalışmalarda da ortaya konmuştur (29). Hepatit B (30) ve hepatit C (31) hastaları ile yapılan çalışmalarda farklı yollarla bulaşmanın üzerinde durulurken, yakın zamanda yapılan bir diğer çalışmada hepatit C virusu infeksiyonu olan hastalara nedensellik risk faktörleri sorulduğunda %79.3’ünün bilmiyorum yanıtı verdiği bildirilmiştir (32). HIV hastalarında yapılan bir çalışmada, hastaların çoğu bulaşma nedenini cinsel ilişki ya da kan yolu şeklinde bildirilirken, %34’ü bulaşma yolunu bilmiyorum olarak ifade etmiştir (33). Tüberküloz için ise hem ülkemizde hem de diğer ülkelerde yapılan çalışmalar, daha çok kötü yaşam koşullarının ön plana çıktığını göstermektedir (34,35). Çalışmamızda da kronik infeksiyonu olan hastalar hastalıklarını; vücut direncinin azalmasına, geçmişte kötü bakım almaya, strese ya da endişeye, duygusal durumlarına, kişilik özelliklerine, aile problemlerine, sağlıksız yaşam biçimine daha fazla bağlamışlardır. Hastalıkların toplumda görülme prevalansı ile ilişkili olarak hastaların hastalığa bakış açısı ve psikososyal durumları etkilenebilir. Pandemi döneminde görülen yüksek COVID-19 olgu sayıları düşünüldüğünde, hastaların hastalığı kabullenme oranlarının daha yüksek, hastalık için olası nedenlerde ise risk faktörlerine ve psikolojik etkenlere atıflarının daha düşük olması beklenebilecek bir sonuçtur. COVID-19 grubu, hastalığı kendileri ile ilgili nedenlere bağlamayıp daha çok pandeminin olağan bir sonucu olarak düşünüyor olabilir.
Bulaşıcı hastalığı olan hastalarla yapılan çalışmalar hem bilişsel hem de duygusal açıdan hastalık algısının olumsuz ve tedavi kontrolü açısından farklı olduğunu göstermektedir (32,35,36). Hepatit C virusu infeksiyonu ölümcül bir hastalık ve tedavi kontrolü düşük bir hastalık olarak algılanırken (32); TB tanılı hastaların hastalıklarıyla ilgili oldukça endişeli olmakla birlikte tedavi olacaklarına inandıkları belirlenmiştir (35). COVID-19 hastalarının kişisel ve tedavi kontrolünün orta/yüksek düzeyde olduğu saptanmıştır (12,37). Çalışmamızda kronik infeksiyonu ve COVID-19 hastalığı olan iki grup arasında, semptomları hastalıklarına bağlamada fark olmamakla birlikte, kronik infeksiyonu olanların hastalığı daha çok anlayabildikleri, yaşadıkları sonuçları daha olumsuz algıladıkları ve hastalıkla provoke olan duygusal etkinin daha fazla olduğu görüldü; COVID-19 grubundaki hastalarda ise hastalıkla bağlantılı kişisel ve tedavi kontrolü daha yüksekti. Sonuç olarak, iki grubun hastalık algılarında önemli farklılıklar olduğu ortaya çıktı. Çoğu sağlık profesyoneli, hastaların rahatsızlıklarıyla ilgili görüş ve düşüncelerini sıklıkla göz ardı etmektedir. Oysa hastalık algısının değerlendirilmesi, tedavi başarısını engelleyebilecek davranış sorunlarının ele alınmasına yardımcı olacaktır.
Bulaşıcı hastalıklarda en önemli sorunlardan biri de damgalanmadır. Çalışmamız, kronik infeksiyonu olan hastaların COVID-19 hastalarına göre daha fazla damgalandığını hissettiğini gösterdi. Bu konuda literatürde yer alan çalışmalarda da benzer sonuçlar bildirilmiştir. Hart ve arkadaşları (38) tarafından 147 HIV ile yaşayan bireyle yapılan çalışmada, AIDS salgını sırasında COVID-19’a kıyasla daha sık damgalanma, yalnızlık ve üzüntü/keder yaşadıkları bildirilmiştir. Başka bir çalışmada kronik hepatit B, kronik hepatit C ve HIV olgularının damgalanma algıları karşılaştırılmış ve HIV infeksiyonu grubunda damgalanma algısının daha fazla olduğu belirlenmiştir (39). HIV/AIDS, SARS ve TB hastalarının halk tarafından damgalanma düzeylerini karşılaştıran bir araştırmada, damgalanma düzeyinin HIV/AIDS’e karşı en fazla olduğu ve bunu TB ve SARS hastalığının takip ettiği saptanmıştır (40). Algılanan damgalanmanın, zayıf sosyal destek ile neredeyse iki kat ilişkili olduğu gösterilmiştir (41). COVID-19’a göre AIDS salgını sırasında insan desteğinin kalitesinin daha kötü olduğu bildirilmiştir (38). Ülkemizde de HIV hastalarının algıladığı desteğin oldukça düşük olduğu, TB ve COVID-19 hastalarının ise sosyal destek puanlarının yüksek olduğu saptanmıştır (42-44). Çalışmamızda da kronik infeksiyonu olan hastaların COVID-19 hastalarına göre algıladıkları sosyal desteğin daha düşük olduğu tespit edildi. Kronik hastalıkların ilk döneminde hastaların daha çok desteklendiği ama süre uzadıkça desteğin azalabildiği gözlenmektedir. COVID-19 sürecinde ise temas sınırlı da olsa ortak paylaşılan bir süreç olarak yaşanması, algılanan sosyal desteği olumlu etkilemiş olabilir.
Çalışmamızda iki grup arasında psikososyal uyum karşılaştırıldığında, kronik infeksiyonu olan hastaların COVID-19 hastalarına göre psikososyal uyumunun daha kötü olduğu ortaya çıktı; bu farkın; sağlık bakımına oryantasyon, mesleki çevre, aile çevresi, geniş aile ilişkileri ve psikolojik baskı için de geçerli olduğu görüldü. Haggag ve arkadaşları (45) tarafından yapılan, hepatit C pozitif ve negatif olan hastalar ile sağlıklı insanların karşılaştırdığı çalışmada, hepatit C’li hastaların hepatit C negatif olanlara göre aile, sosyal ve genel uyumunun, sağlıklı insanlara göre de aile, sosyal ve genel uyumun yanı sıra mesleki uyumun daha kötü olduğu saptanmıştır. Yapılan bir çalışmada, TB hastalarının %15.1’inin hastalığa kötü uyum sağladığı ve en çok olumsuz etkilenen boyutların çalışmamızda elde ettiğimiz gibi sağlık bakımına oryantasyon, mesleki çevre, aile çevresi ve psikolojik baskı olarak sıralandığı bildirilmiştir (46). HIV pozitif kadınlar üzerinde yapılmış bir çalışma, yaşın psikososyal uyumla en anlamlı düzeyde korelasyon gösterdiğini, hastalık algısının hem doğrudan hem dolaylı olarak etkili olduğunu, eğitim ve algılanan desteğin ise dolaylı yollardan olumlu ve anlamlı ilişkisini ortaya koymuştur; psikolojik teorilere göre yaşlanma daha fazla esneklik, başa çıkma stratejileri ve duyguları yönetme becerisiyle ilişkilidir (47). Çalışmamızın bulguları bir bütün olarak düşünüldüğünde, COVID-19 hastalarının yaşının daha yüksek olması, kişisel ve tedavi üzerinde kontrol hissetmeleri, sosyal desteklerinin daha yüksek olması psikososyal uyumlarının kronik infeksiyonu olan hastalara göre daha yüksek olmasını açıklayabilir. Ayrıca iki hasta grubunu karşılaştırdığımızda kronik infeksiyon hastalıklarının süreğen olması, COVID-19 hastalığının sınırlı sürede tedavisinin gerçekleşmesi, psikososyal uyum açısından önemli fark oluşturmuş olabilir.
Çalışmamız kronik infeksiyonu olan hastaların psikososyal bakımının ihmal edilmemesi gerektiğini göstermekle birlikte, araştırmanın tek merkezde yapılmış olması, verilerin hastaların öz-bildirimine dayalı olması sonuçların genellenebilirliğini kısıtlamaktadır. Yine de COVID-19 ve TB, HIV, hepatit infeksiyonu olan hastaların biyopsikososyal olarak karşılaştırılması açısından çalışmamızın önemli olduğunu düşünüyoruz.
Çalışmamızda, COVID-19 ve kronik infeksiyon ile yatarak tedavi edilen hastalarda psikososyal uyum, hastalık ve sosyal destek algısı ile damgalanma açısından önemli farklılıklar olduğu ortaya kondu. Kronik infeksiyonu olan hastaların %47.5’inin, COVID-19 hastalarının %20’sinin psikososyal uyumu kötü idi. Kronik infeksiyonu olanların %25’i kesinlikle damgalandığını, duygusal olarak etkilendiğini ve hastalığın olumsuz sonuçlarını yüksek olarak algıladığını bildirdi ve katılımcılar, hastalıklarını vücut direncinin azalması kadar psikolojik etkenlere de bağladılar. Ayrıca, COVID-19 hastalarına göre TB, HIV, hepatit infeksiyonu olan hastalar sosyal desteklerini daha düşük olarak algılamaktaydı.
Sonuç olarak; sağlık profesyonelleri tarafından hastanın rahatsızlığına ilişkin algısının erken bir aşamada ele alınması, geniş bir yelpazedeki hasta odaklı tedavi sonuçlarına olumlu katkıda bulunarak hastanın tedavi olmaya inancını iyileştirme fırsatı sağlayabilir. Ayrıca, bulaşıcı infeksiyon hastalığı olan bireylerin biyopsikososyal yönetim konusunda desteklenmesi psikolojik morbiditeyi azaltmada yararlı olacaktır.
Hasta Onamı
Çalışmanın hangi amaçla yapıldığı ve toplanan verilerin gizliliği konusunda bilgilendirilen hastaların onamları alınmıştır.
Etik Kurul Kararı
Çalışma için Bolu Abant İzzet Baysal Üniversitesi Klinik Araştırmalar Etik Kurulu’ndan 16 Mart 2021 tarih ve 2021/75 karar numarasıyla onay alınmıştır. Kurum izni, 3 Şubat 2021 tarihinde İl Sağlık Müdürlüğü tarafından verilmiştir.
Danışman Değerlendirmesi
Bağımsız dış danışman
Yazar Katkıları
Fikir/Kavram – Z.A.A., N.Y.; Tasarım – Z.A.A., N.Y.; Denetleme –N.Y., Z.A.A.; Kaynak ve Fon Sağlama – Z.A.A., N.Y.; Malzemeler/Hastalar – Z.A.A.; Veri Toplama ve/veya İşleme – Z.A.A., N.Y.; Analiz ve/veya Yorum – N.Y., Z.A.A.; Literatür Taraması – Z.A.A., N.Y.; Makale Yazımı – N.Y., Z.A.A.; Eleştirel İnceleme – N.Y., Z.A.A.
Çıkar Çatışması
Yazarlar herhangi bir çıkar çatışması bildirmemiştir.
Finansal Destek
Yazar finansal destek beyan etmemiştir.
Teşekkür
Çalışmaya katılan hastalara teşekkür ederiz
Tez
Bu çalışma, Bolu Abant İzzet Baysal Üniversitesi Lisansüstü Eğitim Enstitüsü Hemşirelik Anabilim Dalı tarafından 2022 yılında “COVID-19 ve kronik enfeksiyon hastalığı olan kişilerin hastalık algılarının, psikososyal uyumlarının ve destek sistemlerinin karşılaştırılması” başlığı ile yüksek lisans tezi olarak kabul edilmiştir.
Referanslar
- Dayan S. Enfeksiyon Hastalıkları Tanı ve Tedavi El Kitabı. Ankara: Hipokrat Yayınevi, 2022:1-43.
- Kocaman N, Kutlu Y, Ozkan M, Ozkan S. Predictors of psychosocial adjustment in people with physical disease. J Clin Nurs. 2007;16(3A):6-16. [CrossRef]
- Guo Q, Zheng Y, Shi J, et al. Immediate psychological distress in quarantined patients with COVID-19 and its association with peripheral inflammation: A mixed-method study. Brain Behav Immun. 2020;88:17-27. [CrossRef]
- Kong X, Zheng K, Tang M, et al. Prevalence and factors associated with depression and anxiety of hospitalized patients with COVID-19. Medrxiv. 2020.03.24.20043075. [CrossRef]
- Yıldırım N, Dayılar Candan H, İnan AH. Psychological distress in patients with COVID-19 during hospitalization. Clin Nurs Res. 2022;31(3):376-84. [CrossRef]
- Junaid K, Afzal S, Daood M, Siddiqui M. Substance abuse and mental health issues among HIV/AIDS patients. J Coll Physicians Surg Pak. 2023;33(3):325-34. [CrossRef]
- Ozkan M, Corapçioglu A, Balcioglu I, et al. Psychiatric morbidity and its effect on the quality of life of patients with chronic hepatitis B and hepatitis C. Int J Psychiatry Med. 2006;36(3):283-97. [CrossRef]
- Yılmaz A, Dedeli O. Assesment of anxiety, depression, loneliness and stigmatization in patients with tuberculosis. Acta Paulista De Enfermagem. 2016;29(5):549-57. [CrossRef]
- Ayana TM, Roba KT, Mabalhin MO. Prevalence of psychological distress and associated factors among adult tuberculosis patients attending public health institutions in Dire Dawa and Harar cities, Eastern Ethiopia. BMC Public Health. 2019;19(1):1392. [CrossRef]
- Yuan K, Huang XL, Yan W, et al. A systematic review and meta-analysis on the prevalence of stigma in infectious diseases, including COVID-19: a call to action. Mol Psychiatry. 2022;27(1):19-33. [CrossRef]
- Leventhal H, Leventhal EA, Breland JY. Cognitive science speaks to the “common-sense” of chronic illness management. Ann Behav Med. 2011;41(2):152-63. [CrossRef]
- Wierenga KL, Moore SE, Pressler SJ, Hacker ED, Perkins SM. Associations between COVID-19 perceptions, anxiety, and depressive symptoms among adults living in the United States. Nurs Outlook. 2021;69(5):755-66. [CrossRef]
- Catunda C, Seidl EM, Lemétayer F. Illness perception and quality of life of HIV-positive persons: mediation effects of tenacious and flexible goal pursuit. Psychol Health Med. 2017 Feb;22(2):129-37. [CrossRef]
- Liu H, Li X, Chen Q, Li Y, Xie C, Ye M, Huang J. Illness perception, mood state and disease-related knowledge level of COVID-19 family clusters, Hunan, China. Brain Behav Immun. 2020;88:30-1. [CrossRef]
- Erbaycu AE, Aksel N, Çakan A. Tüberküloz tedavisine uyumsuzluk nedenlerine yönelik bir anket çalışması. İzmir Göğüs Hastanesi Dergisi. 2004;18(3):119-22.
- Duko B, Geja E, Zewude M, Mekonen S. Prevalence and associated factors of depression among patients with HIV/AIDS in Hawassa, Ethiopia, cross-sectional study. Ann Gen Psychiatry. 2018;17:45. [CrossRef]
- Blasiole JA, Shinkunas L, Labrecque DR, Arnold RM, Zickmund SL. Mental and physical symptoms associated with lower social support for patients with hepatitis C. World J Gastroenterol. 2006;12(29):4665-72. [CrossRef]
- Robinson E, Sutin AR, Daly M, Jones A. A systematic review and meta-analysis of longitudinal cohort studies comparing mental health before versus during the COVID-19 pandemic in 2020. J Affect Disord. 2022;296:567-76. [CrossRef]
- Focà E, Fornari C, Arsuffi S, et al. Psychological and emotional impact of COVID-19 pandemic on people living with chronic disease: HIV and cancer. AIDS Behav. 2022;26(9):2920-30. [CrossRef]
- Adaylar, Mahmure. Kronik hastalığı olan bireylerin hastalıktaki tutum, adaptasyon, algı ve öz-bakım yönelimleri. [Doktora tezi], İstanbul Üniversitesi Sağlık Bilimleri Enstitüsü; 1995.
- Kocaman N, Özkan M, Armay Z, Özkan S. [The reliability and the validity study of Turkish adaptation of the revised Illness Perception Questionnaire]. Anatolian Journal of Psychiatry. 2007;8:271-80. Turkish.
- Eker D, Arkar H, Yaldız H. [Factorial structure, validity, and reliability of revised form of the multidimensional scale of perceived social support]. Türk Psikiyatri Dergisi. 2001;12(1):17-25. Turkish.
- Li Q, Guan X, Wu P, et al. Early transmission dynamics in Wuhan, China, of novel coronavirus-infected pneumonia. N Engl J Med. 2020;382(13):1199-207. [CrossRef]
- Zhou F, Yu T, Du R, et al. Clinical course and risk factors for mortality of adult inpatients with COVID-19 in Wuhan, China: a retrospective cohort study. Lancet. 2020;395(10229):1054-62. Erratum in: Lancet. 2020;395(10229):1038. [CrossRef]
- HIV/AIDS İstatistikleri [Internet]. Ankara: T.C. Sağlık Bakanlığı Halk Sağlığı Genel Müdürlüğü. [erişim 6 Eylül 2023]. https://hsgm.saglik.gov.tr/depo/birimler/bulasici-hastaliklar-ve-erken-uyari-db/Dokumanlar/Istatistikler/hiv-aids-2023.pdf
- Türkiye’de Verem Savaşı 2020 Raporu [Internet]. Ankara: T.C. Sağlık Bakanlığı. [erişim 6 Eylül 2023]. https://hsgm.saglik.gov.tr/depo/Yayinlarimiz/Raporlar/Turkiyede_Verem_Savasi_2020_Raporu.pdf
- Tosun S. [The changing viral hepatitis epidemiology in our country]. Ankem Derg. 2013;27(2):128-34. Turkish.
- Chen L, Liu HG, Liu W, et al. [Analysis of clinical features of 29 patients with 2019 novel coronavirus pneumonia]. Zhonghua Jie He He Hu Xi Za Zhi. 2020;43(3):203-8. Chinese. [CrossRef]
- Sardar T, Rana S. Effective lockdown and role of hospital-based COVID-19 transmission in some Indian States: An outbreak risk analysis. Risk Anal. 2022;42(1):126-42. [CrossRef]
- Güner R, Kalem AK, Hasanoğlu İ, Keske Ş, Güven T, Yılmaz GR. [Evaluation of the knowledge level of the patients infected By HBV about their disease]. Viral Hepatit Derg.2012;18:29-33. Turkish. [CrossRef]
- Yildirim B, Tahan V, Ozaras R, et al. Hepatitis C virus risk factors in the Turkish community. Dig Dis Sci. 2005;50(12):2352-5. [CrossRef]
- Ullah S, Ali S, Daud M, et al. Illness perception about hepatitis C virus infection: a cross-sectional study from Khyber Pakhtunkhwa Pakistan. BMC Infect Dis. 2022;22(1):74. [CrossRef]
- Erdaş, Mehmed Burak. HIV tedavisi alan bireylerde tedavi uyumunu etkileyen psikososyal faktörler. [Tıpta uzmanlık tezi], Ankara Üniversitesi Tıp Fakültesi; 2020.
- Kayaoğlu SÇ, Esin MN. [Barriers about the regular drug use in the tuberculosis patients]. Sağlık Bilimlerinde İleri Araştırmalar Dergisi. 2018;1(1):1-10. Turkish.
- Min J, Chung C, Jung SS, Park HK, Lee SS, Lee KM. Understanding illness perception in pulmonary tuberculosis patients: One step towards patient-centered care. PLoS One. 2019;14(6):e0218106. [CrossRef]
- Wu X, Lau JTF, Mak WWS, Gu J, Mo PKH, Wang X. How newly diagnosed HIV-positive men who have sex with men look at HIV/AIDS – validation of the Chinese version of the revised illness perception questionnaire. BMC Infect Dis. 2018;18(1):2. [CrossRef]
- Skapinakis P, Bellos S, Oikonomou A, et al. Depression and its relationship with coping strategies and illness perceptions during the COVID-19 lockdown in Greece: A cross-sectional survey of the population. Depress Res Treat. 2020;2020:3158954. [CrossRef]
- Hart LA, Thigpen AP, Fine AH, et al. Companion animals’ roles for AIDS survivors, mostly aging males, during HIV/AIDS and COVID-19 pandemics. Animals (Basel). 2022;12(11):1449. [CrossRef]
- Hekimoglu CH, Kaptan F. [Comparison of stigmatization perceptions in cases with chronic hepatitis B, chronic hepatitis C and human immunodeficiency virus infection]. Klimik Derg. 2014;27(2):69-72. Turkish. [CrossRef]
- Mak WW, Mo PK, Cheung RY, Woo J, Cheung FM, Lee D. Comparative stigma of HIV/AIDS, SARS, and tuberculosis in Hong Kong. Soc Sci Med. 2006;63(7):1912-22. [CrossRef]
- Basha EA, Derseh BT, Haile YGE, Tafere G. Factors affecting psychological distress among people living with HIV/AIDS at selected hospitals of North Shewa Zone, Amhara Region, Ethiopia. AIDS Res Treat. 2019;2019:8329483. [CrossRef]
- Doğan, Sebahat Gökçe. HIV’li hastaların stigma, depresyon, yaşam kalitesi ve sosyal destek düzeylerinin değerlendirilmesi. [Yüksek lisans tezi]. Sakarya Üniversitesi; 2019.
- Bıyıklı N, Lotfi S. [Examination of social support durıng in the treatment process of tuberculosis patients]. Hacettepe Sağlık İdaresi Dergisi. 2021;24(3):457-68. Turkish.
- Özmete E, Pak M. The Relationship between anxiety levels and perceived social support during the pandemic of COVID-19 in Turkey. Soc Work Public Health. 2020;35(7):603-16. [CrossRef]
- Haggag A. Psycho-social stressors among hepatitis c virus patients and its relationship to anxiety, depression and adjustment [Preprint]. 2022. https://doi.org/10.21203/rs.3.rs-2397241/v1
- Yaylı, Gonca. Ayaktan tüberküloz tedavisi alan hastaların psikososyal uyumlarının değerlendirilmesi. [Yüksek lisans tezi]. Üsküdar Üniversitesi Sağlık Bilimleri Enstitüsü; 2020.
- Harifi S, SeyedAlinaghi S, Qorbani M, Mahmoodi Z. The relationship between social roles and psychosocial adjustment in women with HIV: A structural equation model. Brain Behav. 2021;11(1):e01943. [CrossRef]