En Çok Okunanlar
Özet
Amaç: Bu araştırma, tip 2 diabetes mellitus (DM) hastalarının diyabetik ayak ülseri (DAÜ) olan ve olmayan ayaklarında ülser oluşumuna neden olan faktörleri belirlemek amacıyla yapıldı.
Yöntemler: Kesitsel, tanımlayıcı türdeki bu araştırma, 43 tip 2 DM hastasının, DAÜ bulunan ve bulunmayan ayaklarının muayene bulgularının karşılaştırılması ile gerçekleştirildi. Araştırmanın verileri, hasta tanıtım formu ve diyabetik ayak muayene formu kullanılarak toplandı. Veriler yüzdelik, ortalama, standart sapma olarak sunuldu. İstatistiksel analizlerde χ² ve Fisher kesin testi uygulandı. İstatistiksel anlamlılık düzeyi p<0.05 olarak alındı.
Bulgular: Hastaların %63’ü erkek ve %79’u evli olup yaş ortalamaları 63.16±9.43 yıl ve diyabet yılı ortalaması 18.44 ± 7.77 olarak tespit edildi. Hastaların %74’ü daha önce de DAÜ geçirmişti. Mevcut ülserin; %58’i sağ ayakta, %49’u parmaklarda ve %49’u Wagner sınıflamasına göre evre II’deydi; %37’sinde infeksiyon vardı. Ülserli ayakta; ödem ve ısı artışı (p<0.05) tespit edilmiş olup diğer ayağa göre dokunma ve titreşim duyusu zayıftı. Ayak Bileği-Brakiyal İndeksi (Ankle-Brakial Index – ABI) 0.9’un altındaydı. Ayak nabızlarının zayıf ve deformitelerin fazla olduğu görüldü.
Sonuç: Diyabetik ayak ülserli hastaların ayakları tekrarlı ülser oluşumu için yüksek risk altındadır. Diyabet izleminin, ayak kontrollerinin, hasta eğitimlerinin sık ve periyodik olarak yapılarak olası ülser oluşumunun engellenmesi ve infeksiyonun belirtilerinin hastalara öğretilmesi son derece önemlidir.
GİRİŞ
Diyabetik ayak sorunları, diabetes mellitus (DM)’un önlenebilir komplikasyonları olarak kabul edilmektedir (1). DM hastalarında diyabetik ayak ülseri (DAÜ) prevelansı %4, yıllık insidans %2-6 oranındadır. Yaşam boyu DAÜ insidansı ise %34’tür (2). Diyabetik ayak ülseri infeksiyonu %20 oranında ampütasyona yol açar. Nontravmatik alt ekstremite ampütasyonlarının %40-60’ı DM’ye bağlıdır. Bu hastalarda tekrarlı ampütasyon oranları da yüksektir (3-5). Diyabetik ayak ülserinin risk faktörleri olarak nöropatiye bağlı duyu kaybı, periferal arter hastalığı, ayak deformitesi, sınırlı ayak bileği hareket açıklığı, yüksek plantar ayak basınçları, küçük travmalar, önceki ülserasyon veya ampütasyon öyküsü sayılabilir. Ayak ülseri bir kez geliştikten sonra infeksiyon ve periferal arter hastalığı, gelişebilecek ampütasyona katkıda bulunan ana faktörler olarak ortaya çıkabilir. Bakım eksikliği, uygun olmayan bakım ve ayakkabı bu tabloya eklenince ayaklarda tekrarlı ülser oluşumu ve ilerleme olasılığı artar (1,3,6,7).
Diyabetik ayak ülserini önlemek için; hasta eğitimi ile özenli ayak bakımı sağlanmalı, glisemik kontrol sağlanmalı, ayaklar travmadan korunmalı, periyodik ayak kontrolleri ve uygun ayakkabı seçimi yapılmalıdır (8). Diyabetik ayak ülseri geliştiği takdirde; ülserin mevcut durumu belirlenmeli, ülserin bakımı için uygun pansuman ve debridman yapılmalı, infeksiyon iyi yönetilmeli, yara ve kenarlarından basınç kaldırılarak ayak yükten kurtarılmalı ve ayak sağlığı iyi korunmalıdır (8,9,10). Diyabetik ayak ülseri yaraları dikkat edilmezse çabuk gelişir ve güçlükle iyileşir; hiperbarik oksijen tedavisi, negatif basınçlı yara tedavisi ve büyüme faktörleri gibi farklı seçeneklerle tedavi edilmeye çalışılır (11).
Ülser gelişen ayakta; nöropati ve sinirsel iletimde bozulma ile kan dolaşımında mikrovasküler değişimler, nöropati ile travmaları hissetmeme diğer ayağa kıyasla daha fazla olabilir. Ülser bulunan ve bulunmayan ayakların değerlendirilmesinin, farklılıkların tespit edilmesinin, gerekli önlemlerin alınmasının mevcut yaraların iyileşmesi ve yeni ülserli yara oluşumunun önlenmesi açısından önemli olduğu düşünülmektedir. Güçlü ve arkadaşları (12) araştırmalarında, düzenli klinik takip ve hasta eğitiminin DAÜ’nün yara evresini iyi yönde etkilediğini ortaya koymuştur. Nongmaithem ve arkadaşları (13) çalışmalarında, DAÜ’lü hastalar ile sağlam ayaklara sahip olan DM hastalarının ayaklarını karşılaştırmış ve DAÜ hastalarında kötü ayak bakımı uygulamalarının daha fazla olduğunu bildirmiştir. Bu bakımdan DAÜ gelişen ve gelişmeyen ayak arasında hasta bakım farkları ve muayene farkları da bulunabilir. Ancak literatürde diyabet hastalarının DAÜ bulunan ve bulunmayan ayaklarının karşılaştırılmasına ilişkin bir araştırmaya ulaşılamadı.
Diabetes mellitus hastalarında hemşirelik bakımının ana hedefi DAÜ oluşmasını önlemektir; ülser geliştiği takdirde ise hedef iyi bakım yaparak yaranın iyileşmesini sağlayarak ampütasyona gidişi önlemek ve hastanın yaşam kalitesini artırmaktır. Diyabetik ayak sorunlarının diyabetin eğitimle önlenebilir tek komplikasyonu olduğu bildirilmiştir (11). Hemşireler hastaları ayaklarına iyi bakım yapacak şekilde eğitmelidir; hastalar olası riskler açısından değerlendirilmeli ve hemşirelik bakımı buna göre planlanmalıdır.
YÖNTEMLER
Kesitsel, tanımlayıcı türdeki bu araştırma, 01 Temmuz 2019- 31 Ocak 2020 tarihleri arasında Karadeniz Bölgesi’nde bulunan bir hastanenin endokrin, dahiliye ve infeksiyon poliklinik ve kliniklerine başvuran tip 2 DM hastalarının, DAÜ bulunan ve bulunmayan ayaklarının muayene bulgularının karşılaştırılması ile gerçekleştirildi. Diabetes mellitus tanısı ile hastaneye başvuran tüm hastalar araştırmanın evrenini oluşturdu. Literatürde DAÜ insidansı %2.2-6 arasında bildirilmektedir (5). Buna uygun olarak, örneklem büyüklüğü G* Power 3.1.9.4 programı (Heinrich-Heine-Universität Düsseldorf, Düsseldorf, Almanya) kullanılarak hesaplandı; 0.95 güç, 0.05 anlamlılık düzeyi ve beklenen etki büyüklüğü 0.5 alınarak bu sayı en az 34 kişi olarak belirlendi. Araştırma, 43 tip 2 DM hastasının, DAÜ bulunan ve bulunmayan ayaklarının muayene bulgularının karşılaştırılması ile gerçekleştirildi.
Araştırmaya, 20-80 yaş arasında, tanı süresi en az bir yıl ve üzerinde olan, yalnızca bir ayağında Meggitt-Wagner sınıflamasına göre evre I veya evre II veya evre III düzeyinde ülser olan hastalar dahil edildi. Her iki ayağında ülser bulunan, bir ayağın tamamında veya bir kısmında veya tek parmaktan fazla ampütasyonu olan, Wagner evre IV ve evre V düzeyinde ülsere sahip olan, DAÜ için ayağından opere olan, negatif basınçlı yara bakım tedavisi, hiperbarik oksijen tedavisi, ozon tedavisi gibi farklı tedaviler uygulanan hastalar araştırmaya dâhil edilmedi.
Meggitt-Wagner sınıflaması 1976’da Meggitt tarafından geliştirilmiş ve 1981’de Wagner tarafından düzenlenmiştir. Sınıflandırma, sıfırdan beşe kadar sayısal bir ölçek kullanarak yara derinliğinin yanı sıra infeksiyon ve gangren varlığının tespit edilmesine izin verir (Şekil 1) (14).
Araştırmanın verileri, anket formu ve Diyabetik Ayak Muayene Formu ile toplandı. Anket formunda literatüre dayalı olarak; hastaların demografik bilgilerini (yaş, cinsiyet, eğitim durumu, çalışma durumu vb.), hastalık bilgilerini (diyabet tedavisi, diyabet yılı vb.), ayak sağlığının durumunu (ayak kontrolü yapma, ayak hijyeni vb.) ve ülserin durumunu (ülserin yeri, sınıflaması, vb) sorgulayan sorular bulunmaktadır (3,13,15,16). Diyabetik Ayak Muayene Formu ise Diyabet Hemşireleri Derneği tarafından geliştirilmiş olup DM hastalarının ayak sağlığını değerlendirmek amacıyla kullanılmaktadır. Formda her iki bacak ve ayak; ısı, hidrasyon ve ödem, nabızlar, renk, tırnak kesimi, nasır, çatlak, kas gücü, deformite, Ayak Bileği-Brakiyal İndeksi (Ankle-Brakial Index – ABI), dokunma ve titreşim duyusu açısından değerlendirilir (15,17).
Verilerin toplanması aşamasında, araştırmaya alınan hastalara araştırmacı tarafından anket uygulandı ve DAÜ olan ve olmayan ayak muayene edildi. Anket formunun doldurulması ve her iki ayağın muayenesi yaklaşık 20-30 dakika sürdü. İstatistiksel analizler, SPSS (Statistical Package for the Social Sciences) versiyon 22.0 programı (IBM Corp., Armonk, NY, ABD) kullanılarak yapıldı. Veriler frekans, yüzde, ortalama, standart sapma olarak sunuldu. Karşılaştırmalarda χ² ve Fisher kesin testi uygulandı. İstatistiksel anlamlılık düzeyi p<0.05 olarak alındı.
Araştırma için hastane yönetiminden ve Tokat Gaziosmanpaşa Üniversitesi Bilimsel Araştırmalar Etik Kurulu’ndan 19 Haziran 2019 tarih ve 19-KAEK-157 karar numarasıyla izin alındı. Araştırmaya katılan hastalardan yazılı ve sözlü onam alındı.
BULGULAR
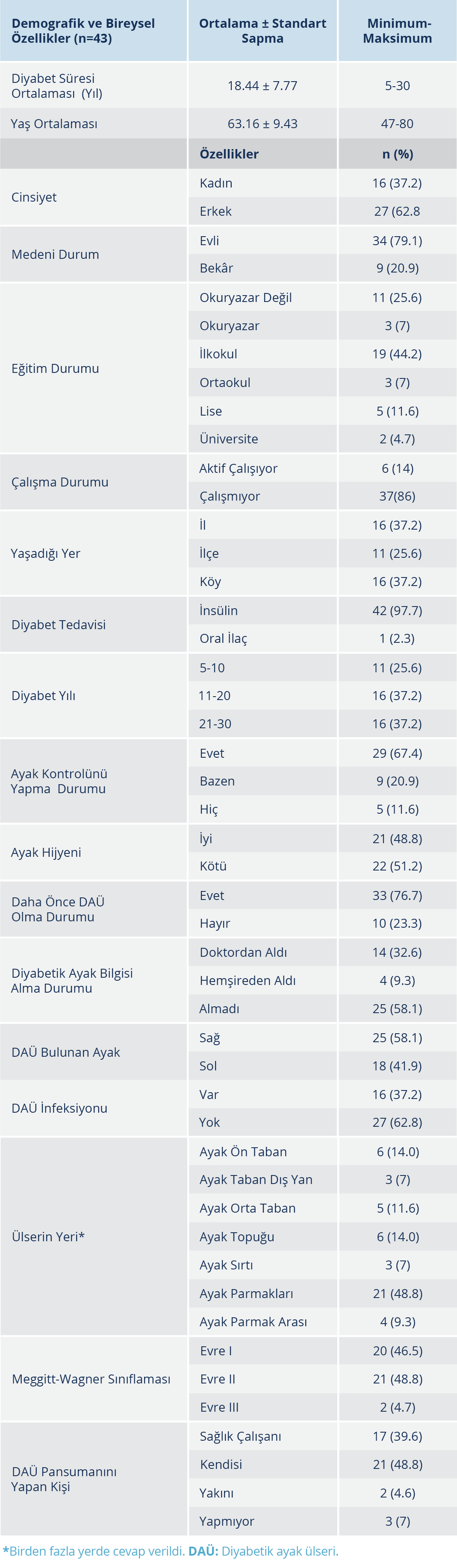
Çalışmada yer alan hastaların; %63’ü erkek ve %79’u evli olup %37’si il merkezinde yaşamaktaydı. Yaş ortalaması 63.16±9.43 yıl ve diyabet yılı ortalaması 18.44±7.77 yıldı; yaklaşık %75’i 10 yıldan uzun süredir diyabet hastasıydı. Ayak hijyeni %51’inde kötüydü ve %58’inin diyabetik ayak bakımı hakkında bilgisi yoktu. Daha önce DAÜ geçirenlerin oranı %77 idi. Mevcut DAÜ’nün %58’i sağ ayakta, %49’u parmaklardaydı; Meggitt-Wagner sınıflamasına göre %49’u evre II’de derin ve yumuşak dokuda, %4.7’si evre III’te olup bunlarda osteomiyelit bulunmaktaydı. Kültür sonucuna göre hastaların %37.2’sinde diyabetik ayak infeksiyonu (DAİ) bulunmaktaydı ve %49’u ülser pansumanını kendisi yapıyordu (Tablo 1).
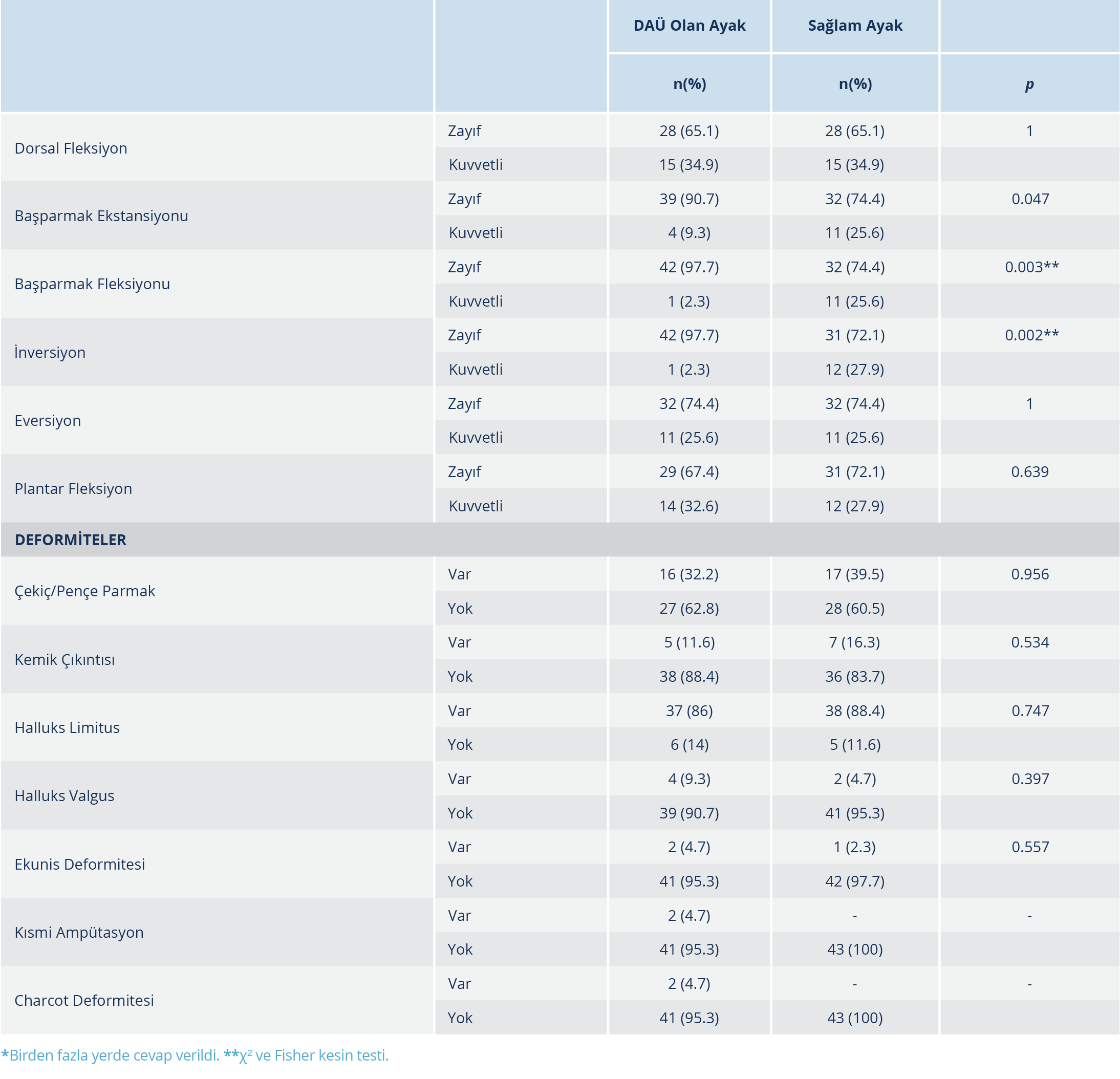
Ayakların fiziksel muayene bulguları Tablo 2’de verildi. Diyabetik ayak ülseri olan ayakta parmak uçlarında, ayak gövdesinde ve bacakta sıcaklık ve ödem açısından sağlam ayağa göre fark vardı (p<0.05). Hastaların her iki ayağında dokunma duyusunda ve titreşim duyusunda azalma bulunmaktaydı ancak istatistiksel anlamda bir fark yoktu (p>0.05). Her iki ayakta nabızlarda azalma vardı; ABI, ülserli ayakta 0.85±0.11 ve sağlam ayakta 0.87±0.07 idi (p>0.05) (Tablo 2). Ayakların deformite ve kas gücü bulguları Tablo 3’te verildi. Diyabetik ayak ülserli ayak ve sağlam ayak arasında başparmak ekstansiyonu, fleksiyonu ve ayak iversiyonu açısından fark bulundu (p<0.05) (Tablo 3).
İRDELEME
Araştırmada hastaların fiziksel muayenesi; inspeksiyon, palpasyon ve oksültasyon yöntemleri ile ayakları ve bacakları kapsayacak şekilde gerçekleştirildi. Varolan ülserlerin %49’u parmaklarda olup diğerleri çoğunlukla alt taban ve topukta saptandı. Ülserin en çok basınca ve travmaya maruz kalan alanlarda oluştuğu görüldü. Hastaların her iki alt ekstremitesi ısı ve ödem yönünden değerlendirildiğinde ülserli ayağın sağlam ayaktan daha sıcak ve ödemli olduğu tespit edildi. Woo ve arkadaşları (18) ülser ve çevresinde inflamasyon sürecinin bir göstergesi olarak ödem ve ısı artışı görüldüğünü bildirmiştir. Diyabetik ayak ülserinde ödem ve ısı artışı ciddi infeksiyon belirtisi ve uyarı işaretidir (19).
Çalışmada, hastaların %37.2’sinde DAİ olduğu saptandı. Vatan ve Saltoğlu (20) çalışmalarında, biyofilm oluşturması nedeniyle DAİ’yi eradikasyonu güç ve uzun süreli infeksiyonlar olarak tanımlamıştır. Utlu ve arkadaşları (21) çalışmalarında, DAİ’de çoğul ilaçlara dirençli bakterilerin bulunduğunu bildirmiştir. Diyabetik ayak infeksiyonun tedavisinde uygun antibiyotik kullanımı, debritman, ülser bakımı, ayağın yükten kurtarılması, kan şeker düzeyinin kontrolü gereklidir (11,19,20). Diyabetik ayak infeksiyonuna iyi bir bakım ve tedavi yapılmalıdır. Çalışmamızdaki hastaların %49’u DAÜ pansumanlarını kendileri yapmaktadır. Hastalar pansumanlarını kendileri yaptığı takdirde infeksiyon için gerekli önlemleri alamayıp yara ve eksuda değişimlerinin yanında DAİ belirtilerini de farketmeyebilir. Chin ve arkadaşları (22) araştırmalarında, hastaların %30’dan fazlasının infeksiyon belirtilerini bilmediğini tespit etmiştir. Diyabetik ayak ülserinde infeksiyon ortaya çıktığında yara iyileşmesi zorlaşır ve infeksiyon kısa sürede derin dokulara ilerleyip ampütasyona neden olabilir (22,23,24). Hastalar tehlikeli durumlar konusunda mutlaka bilgilendirilmelidir; ortaya çıkabilecek infeksiyonun erken fark edilebilmesi için de sağlık ekipleri tarafından düzenli ve periyodik izleme sağlanmalıdır.
Ayaklardaki duyusal nöropatiyi değerlendirmek için 10 gr monofilaman ile dokunma duyusu testi ve 128 Hz diyapozon ile titreşim duyusu testi yapıldı. Dokunma duyusu ülserli ayakta %61, sağlam ayakta %49 oranlarında hissedilmedi. Titreşim duyusu ise ülserli ayakta %67 ve sağlam ayakta %54 oranında hissedilmedi. Bu bulgular, DAÜ’lü ayakta dokunma ve titreşim duyularının çok zayıfladığını göstermektedir. Hastalar ilerlemiş nöropati nedeniyle ülser kötüleşse ve infeksiyon gelişmiş olsa bile ağrı hissetmeyebilir (11). Duyuların zayıflaması sonucu hastalar; travmayı, ağrıyı ve ayaklara zarar verecek oluşumları hissetmeyecek ve ayak daha çok zarar görecektir (25,26,27). Diyabetik ayak ülserli ayakta duyuların daha az hissedilmesi ülser gelişimine de neden olmuş olabilir.
Ayaklarda dolaşım, dorsalis pedis ve posterior tibial nabızlarından palpasyon ile değerlendirildi; hastaların her iki ayağında da nabız zayıf bulundu. Benzer şekilde diğer çalışmalarda da DM hastalarında ayak nabızları zayıf bulunmuştur (28,29). Diyabetik ayakta, mikro ve makrovasküler değişimler dolaşımı olumsuz etkiler. İyi kanlanmayan dokuda yaranın iyileşmesi mümkün değildir (16,25,30). Yara iyileşme süreci uzadıkça infeksiyonun iyileşme olasılığı azalır ve ayak ampütasyona doğru gider (11,23).
Ayak Bileği-Brakiyal İndeksi, periferik ayak kanlanmasını gösterdiği ve arter hastalığı tanısında kullanıldığı için DM hastalarında kullanılır. Araştırmamızda, ABI sağlam ayakta 0.87 ve ülserli ayakta 0.85 olarak ölçüldü; hastaların ABI değerleri orta iskemi sınıfında olup ülserli ayak az farkla diğer ayaktan daha iskemikti. Benzer şekilde diğer çalışmalarda da DM hastalarında ABI değerleri düşük bulunmuştur (18,31). Ayak Bileği-Brakiyal İndeksi’nin ülserli ayakta sağlam ayaktan daha düşük olması ülser oluşumunun nedeni olabilir.
Ayaklar kas gücü ve deformiteler açısından incelendiğinde; fleksiyon, ekstansiyon hareketlerinde zayıflık olduğu ve ülser olan ayakta bu eklem kısıtlılığının daha fazla olduğu tespit edildi. Yapılan diğer çalışmalarda, DM hastalarının ayaklarında deformite ve eklem hareketlerinde kısıtlılık bulunmuştur (25,29,32). Ayak yapılarındaki bu değişim ayak sağlığını olumsuz etkilemektedir. Eklemlerde oluşan hareketsizlik, ayaktaki basınç noktalarını değiştirerek DAÜ oluşmasına neden olmaktadır (16,25,26,32). Diyabetik ayakta daha fazla deformite olması ülser oluşumuna neden olmuş olabilir.
Hastaların ayaklarının risk durumunun yüksek olduğu tespit edildi. Dokunma ve titreşim duyularında azalma ve kayıp, ayak deformitesi, ayak nabzının çok zayıf olması, ABI düşüklüğü, var olan ve geçirilmiş ülserin bulunması, DAİ bulunması, ayakların kuru olması ve nasırlar bulunması, ayak bakım bilgisinin yetersizliği, hijyen eksikliği bunda rol oynamaktadır (2,5,9,22,27). Bu hastalarda ayakta var olan ülser hızla kötüleşmeye çok yatkındır. Ülserin derecesi hızla artarak alt dokulara, kemiğe yayılabilir ve infeksiyon oluşturabilir. Ayağın bir kısmının ya da tamamının ampütasyonuna neden olabilir. Yapılması gereken; uygun bakım ve tedavi ile var olan ülserin iyileştirilmesi ve yeni ülserlerin oluşumunun önlenmesidir. Bu yüksek risk nedeniyle bakımın temel hedeflerinin; hastaların ayak sağlığını korumak, sürdürmek, ülserin bakımını sağlamak, infeksiyonu tedavi etmek, tekrarlı ülserleri önlemek ve hastaları bu konuda eğitmek olduğu söylenebilir.
Araştırmanın sınırlılığı, hastalardaki ayak ülseri iyileşene kadar izlemin devam etmemiş olmasıdır. Sonuç olarak; hastaların ülser bulunan ayaklarında, diğer sağlam ayaktan daha fazla periferik dolaşımda azalma, iskemi, dokunma ve titreşim duyusunda azalma, deformite, kas gücü zayıflığı vardır. Ülser olan ayağın ısısı ve ödemi fazla olup infekte olan ülserler bulunmaktadır. Diyabetik ayak ülseri, basınca daha fazla maruz kalan alanlarda ve özellikle parmaklarda ortaya çıkmaktadır. Hastaların ayakları tekrarlı ülser oluşumu için yüksek risk altındadır. Diyabet izleminin, ayak kontrollerinin, hasta eğitimlerinin sık ve periyodik olarak yapılması olası ülser oluşumunun ve infeksiyonun belirtilerinin hastalara öğretilmesi açısından son derece önemlidir.
Hasta Onamı
Araştırmaya katılan hastalardan yazılı ve sözlü onamları alınmıştır.
Etik Kurul Kararı
Araştırmaya, hastane yönetimi ve Tokat Gaziosmanpaşa Üniversite Bilimsel Araştırmalar Etik Kurulu tarafından 19.06.2019 tarih ve 19-KAEK-157 karar numarasıyla onay verilmiştir.
Danışman Değerlendirmesi
Bağımsız dış danışman.
Yazar Katkıları
Fikir/Kavram – Ş.E.; Tasarım – Ş.E.; Denetleme – Ş.E.; Kaynak ve Fon Sağlama – Ş.E.; Malzemeler/Hastalar – Ş.E.; Veri Toplama ve/veya İşleme – Ş.E.; Analiz ve/veya Yorum – Ş.E.; Literatür Taraması – Ş.E.; Makale Yazımı – Ş.E.; Eleştirel İnceleme – Ş.E.
Çıkar Çatışması
Yazarlar herhangi bir çıkar çatışması bildirmemiştir.
Finansal Destek
Yazarlar finansal destek beyan etmemiştir.
Teşekkür
Çalışmaya katılan hastalara, hasta yakınlarına ve çalışma sürecinde yardımcı olan tüm sağlık çalışanlarına teşekkür ederim.
Referanslar
- American Diabetes Association. 11. Microvascular complications and foot care: Standards of medical care in diabetes-2021. Diabetes Care. 2021;44(Suppl 1):S151-S67. Erratum in: Diabetes Care. 2021;44(9):2186-7. [CrossRef]
- Wexler DJ. Evaluation of the diabetic foot [Internet]. Alphen aan den Rijn: Walters Kluwer Health Division: UpToDate® Inc. [güncelleme 23 Eylül 2021; erişim 03 Ocak 2022 ]. https://www.uptodate.com/contents/evaluation-of-the-diabetic-foot
- Armstrong DG, Richard j de A. Management of diabetic foot ulcers. [Internet]. Alphen aan den Rijn: Walters Kluwer Health Division: UpToDate® Inc. [güncelleme 25 Nisan 2022; erişim 03 Ocak 2022 ]. https://www.uptodate.com/contents/management-of-diabetic-foot-ulcers?search=Management%20of%20diabetc%20foot%20ulcers&source=search_result&selectedTitle=1~150&usage_type=default&display_rank=1
- Jeffcoate WJ, Vileikyte L, Boyko EJ, Armstrong DG, Boulton AJ. Current challenges and opportunities in the prevention and management of diabetic foot ulcers. Diabetes Care. 2018;41(4):645-52. [CrossRef]
- Ulusal Diyabet Konsensus Grubu. TURKDİAB Diyabet tanı ve tedavi rehberi 2019 [Internet]. İstanbul: Türkiye Diyabet Vakfı. [erişim 03 Ocak 2022 ]. https://www.turkdiab.org/admin/PICS/files/Diyabet_Tani_ve_Tedavi_Rehberi_2019.pdf
- Arad Y, Fonseca V, Peters A, Vinik A. Beyond the monofilament for the insensate diabetic foot: a systematic review of randomized trials to prevent the occurrence of plantar foot ulcers in patients with diabetes. Diabetes Care. 2011;34(4):1041-6. [CrossRef]
- Türkiye Diyabet Programı 2015-2020 [Internet]. Ankara: T.C. Sağlık Bakanlığı, Türkiye Halk Sağlığı Kurumu. [erişim 03 Ocak 2022 ]. https://www.diyabetimben.com/wp-content/uploads/2014/11/turkiyediyabetprogrami.pdf
- Ayanoğlu S. [Recent approaches to diabetic foot disease.] Okmeydanı Tıp Dergisi. 2015;31(Ek sayı):63-71. Turkish.
- Eraydın Ş, Avşar G. [Physical examination and nursing care in diabetic foot ulcer.] Journal of Nursology. 2019;22(4):303-9. Turkish. [CrossRef]
- Boulton AJM, Whitehouse RW. The Diabetic Foot. In: Feingold KR, Anawalt B, Blackman MR, et al, editors [Internet]. South Dartmouth: Endotext. [güncelleme 15 Mart 2020; erişim 03 Ocak 2022 ]. https://www.endotext.org
- Saltoğlu N, Kılıçoğlu Ö, Baktıroğlu S, et al. [Diagnosis, treatment and prevention of diabetic foot wounds and infections: Turkish consensus report.] Klimik Derg. 2015;28(Suppl 1):2-34. Turkish. [CrossRef]
- Güçlü YA, Çıbık İ, Görgün M, Helvacı M, Can H. Investigating the effects of education on diabetic foot: an interventional study from Turkey. Fam Pract Palliat Care. 2016;1(1):13-8.
- Nongmaithem M, Bawa AP, Pithwa AK, Bhatia SK, Singh G, Gooptu S. A study of risk factors and foot care behavior among diabetics. J Family Med Prim Care. 2016;5(2):399-403. [CrossRef]
- Santema TB, Lenselink EA, Balm R, Ubbink DT. Comparing the Meggitt-Wagner and the University of Texas wound classification systems for diabetic foot ulcers: inter-observer analyses. Int Wound J. 2016;13:1137-41. [CrossRef]
- Kır-Biçer E, Enç N. Evaluation of foot care and self-efficacy in patients with diabetes in Turkey: An interventional study. Int J Diabetes Dev Ctries. 2016;36(3):334-44. [CrossRef]
- Hingorani A, LaMuraglia GM, Henke P, et al. The management of diabetic foot: A clinical practice guideline by the Society for vascular surgery in collaboration with the American Podiatric Medical Association and the Society for Vascular Medicine. J Vasc Surg. 2016;63(2):3-21.[CrossRef]
- Olgun N, Yalın H, Demir HG. [How person with diabetes should be monitored?]. TJTFP. 2011;2(3):6-18. Turkish.
- Woo KY, Santos V, Gamba M. Understanding diabetic foot ulcers. Nursing. 2013;43(10):36-42; quiz 42-3. [CrossRef]
- Lipsky BA, Senneville É, Abbas ZG, et al; International Working Group on the Diabetic Foot (IWGDF). Guidelines on the diagnosis and treatment of foot infection in persons with diabetes (IWGDF 2019 update). Diabetes Metab Res Rev. 2020;36 Suppl 1:e3280. [CrossRef]
- Vatan A, Saltoğlu N. [Biofilm and diabetic foot infections]. Klimik Derg. 2017;30(3):101-7. Turkish. [CrossRef]
- Utlu Y, Başak O, Bozkurt-Kozan F, Ertuğrul MB. [Causative agents and factors associated with multidrug resistant pathogens in diabetic foot infections]. Klimik Derg. 2019;32(1):84-9. Turkish. [CrossRef]
- Chin YF, Yeh JT, Yu HY, Weng LC. Knowledge of the warning signs of foot ulcer deterioration among patients with diabetes. J Nurs Res. 2018;26(6):420-6. [CrossRef]
- Lipsky BA, Aragón-Sánchez J, Diggle M, et al; International Working Group on the Diabetic Foot; Peters EJ. IWGDF guidance on the diagnosis and management of foot infections in persons with diabetes. Diabetes Metab Res Rev. 2016;32(Suppl 1):45-74. [CrossRef]
- Hurlow JJ, Humphreys GJ, Bowling FL, McBain AJ. Diabetic foot infection: A critical complication. Int Wound J. 2018;15(5):814-21. [CrossRef]
- Lim JZM, Ng NSL, Thomas C. Prevention and treatment of diabetic foot ulcers. J R Soc Med. 2017;110(3):104-9. [CrossRef]
- Kır-Biçer E, Çelik S. [Comprehensive foot examination for diabetes patients and risk assessment: Review.] Turkiye Klinikleri J Nurs Sci. 2016;8(1):62-70. Turkish. [CrossRef]
- Beuscher TL. Guidelines for diabetic foot care: A template for the care of all feet. J Wound Ostomy Continence Nurs. 2019;46(3):241-5. [CrossRef]
- Jones NJ, Chess J, Cawley S, Phillips AO, Riley SG. Prevalence of risk factors for foot ulceration in a general haemodialysis population. Int Wound J. 2013;10(6):683-8. [CrossRef]
- Doria M, Rosado V, Pacheco LR, et al. Prevalence of diabetic foot disease in patients with diabetes mellitus under renal replacement therapy in Lleida, Spain. Biomed Res Int. 2016;2016:7217586. [CrossRef]
- Şenoğlu S, Karabela ŞN, Yaşar KK, et al. Retrospective evaluation of twenty seven patients with diabetic foot infection. Med Bull Haseki. 2017;55:56-60. [CrossRef]
- Solanki JD, Makwana AH, Mehta HB, Gokhle Shah CJ, Hathila PB. Assessment of ankle brachial index in diabetic patients in urban area of West India. IJBAP. 2012;1(1):113-9. [CrossRef]
- Kayaş Y, Ertam İ, Uysal S, et al. [Evaluation of dermatological findings in diabetic foot syndrome.] FLORA. 2018;23(1):8-14. Turkish.