En Çok Okunanlar
Özet
Amaç: Çalışmamızda, akut myeloid lösemi (AML) hastalarında remisyon-indüksiyon (Rİ) ve konsolidasyon (K) tedavisi sırasında profilaktik moksifloksasin (MOKSİ) ve levofloksasin (LEVO) kullanımının klinik etkilerinin karşılaştırılması amaçlandı.
Yöntemler: Prospektif olarak tasarlanan çalışma için toplam hasta sayısı %5 tip-1 hata payı, %80 güç ve 0.5 etki gücü ön görülerek belirlendi ve Haziran 2020 – Mart 2022 tarihleri arasında AML tanısıyla standart Rİ ya da K kemoterapisi planlanan 120 hasta çalışmaya dahil edildi. Hastalara, nötropeni geliştiğinde 1:1 oranı ile antibakteriyel profilaksi olarak iki ayrı grup olarak LEVO ya da MOKSİ başlandı. Primer sonlanım noktası febril nötropeni (FEN) sıklığı ve FEN gelişene kadar geçen süre olarak tanımlandı.
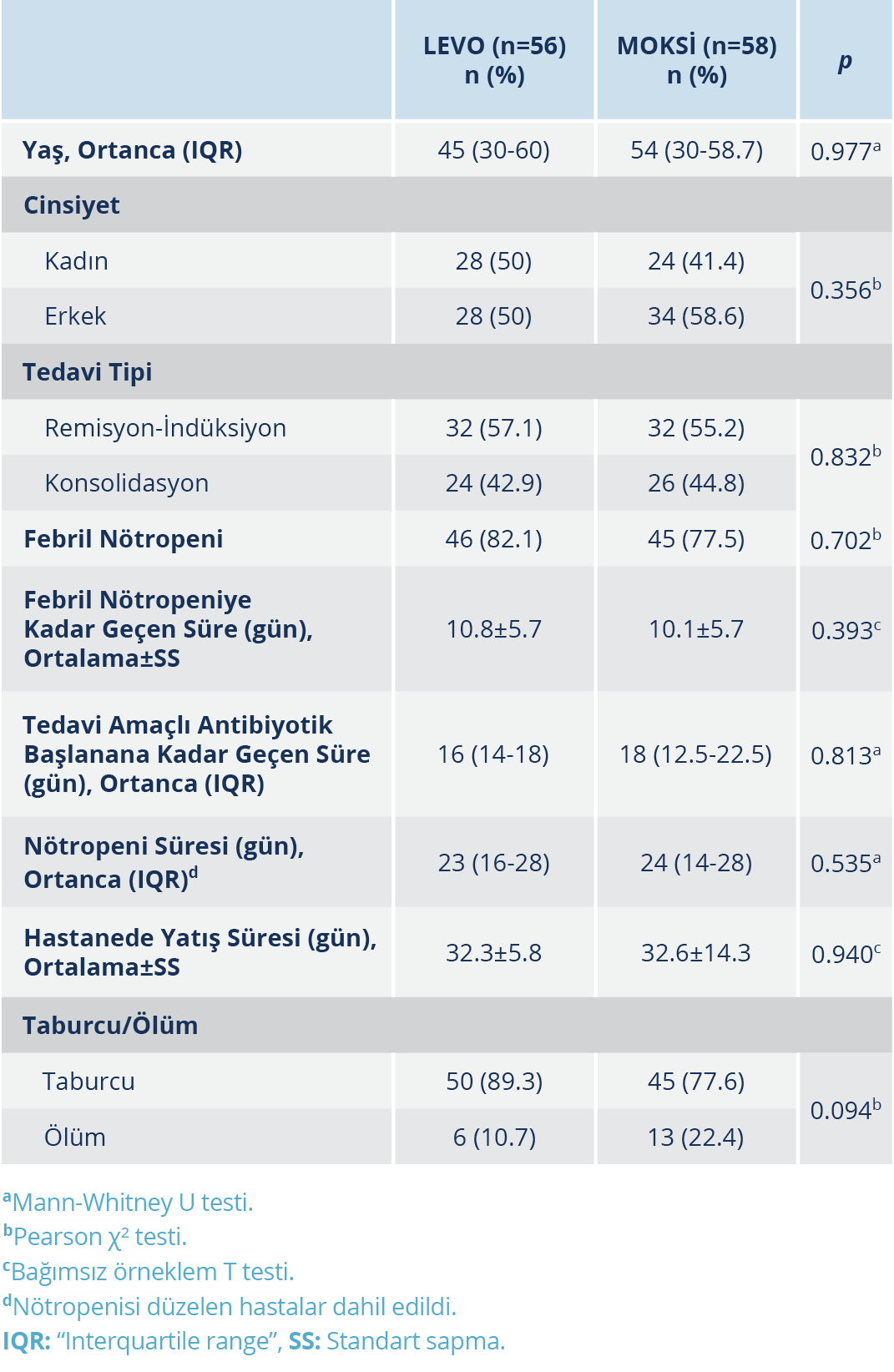
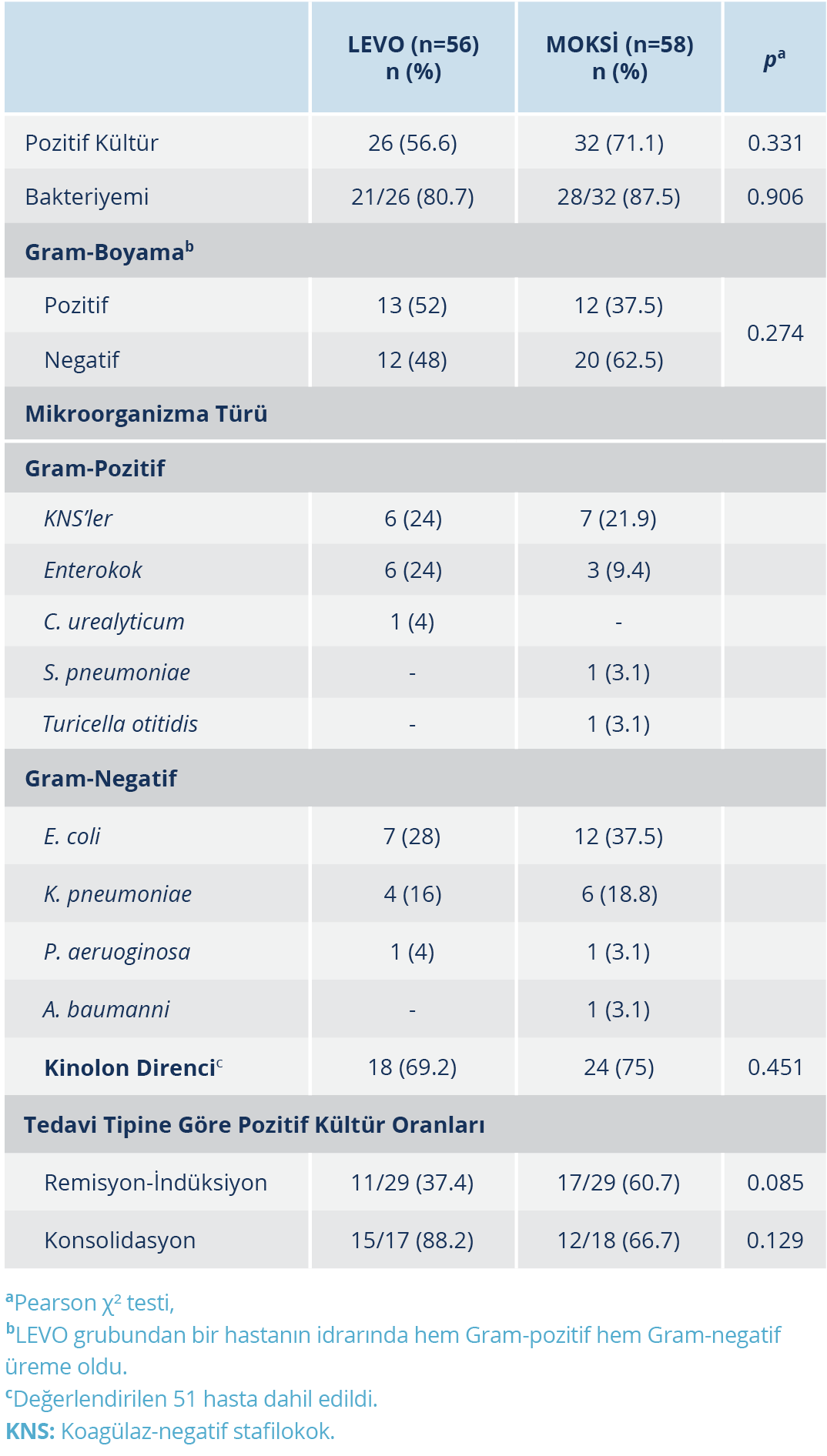
Bulgular: Febril nötropeni sıklığı LEVO grubunda yüksek olmakla birlikte benzerdi (%82.1’e karşın %75.5; p=0.702); FEN gelişimine kadar geçen süre LEVO grubunda 10.8±5.7 gün, MOKSİ grubunda 10.1±5.7 gün (p=0.393) olarak tespit edildi. Febril nötropeni gelişen hastaların %50.8’inde bakteri tespit edildi; MOKSİ grubunda tespit edilen bakteri oranı daha yüksek olmakla birlikte istatistiksel olarak anlamlı düzeyde değildi (%71.1’e karşın %56.6; p=0.331). MOKSİ grubunda bakteriyemi oranı da anlamlı düzeyde olmamakla birlikte daha yüksekti (%87.5’e karşın %80.5; p=0.906). En sık olarak izole edilen bakteri her iki grupta da Escherichia coli idi. Kinolon direnci LEVO ve MOKSİ gruplarında sırasıyla %69.2 ve %75; (p=0.451) olarak tespit edildi. Kemoterapi fazına göre yapılan analizde, Rİ tedavisi alan hastalarda FEN sıklığı, K alanlara göre daha yüksek bulundu (%89.1’e karşın %70; rölatif risk (RR)=1.2, %95 güven aralığı (GA)=1.02-1.55; p=0.010). Buna karşılık tespit edilen infeksiyon sıklığı ise K tedavisi alanlarda daha yüksekti (%77.1’e karşı %49.1; RR=3.4, %95 GA=1.35-8.98; p=0.008); Rİ ve K fazlarının alt analizinde, profilaksi çeşidi ile FEN ve tespit edilen infeksiyon sıklığı arasında anlamlı düzeyde bir farklılık bulunmadı.
Sonuç: Çalışmamız AML hastalarında, FEN sıklığı, FEN gelişimine kadar geçen süre, tespit edilen bakteri çeşidi ve kinolon direnci bakımından, MOKSİ ile LEVO profilaksisinin benzer etkinliğe ve özelliğe sahip olduğunu gösterdi.
GİRİŞ
Akut myeloid lösemi (AML), erişkin yaşlarda en sık karşılaşılan akut lösemi tipidir. Tedavi yöntemlerindeki yeni gelişmelere karşın, standart remisyon-indüksiyon (Rİ) tedavisi tolere edebileceği düşünülen hastalar (fit hastalar) için halen sitozin arabinozid ve antrasiklin kombinasyonudur. Söz konusu tedavinin sonrasında ise genetik risk grubu dikkate alınarak konsolidasyon (K) siklusları ya da allojenik kök hücre nakli ile tedaviye devam edilir (1). İmmatür hücrelerin kemik iliğini infiltre etmesi ve intensif kemoterapiye bağlı derin ve uzun nötropeni akut lösemi hastalarını febril nötropeni (FEN) için yüksek riskli hastalar haline getirir. Kılavuzlar, AML’de olduğu gibi kemoterapi sonrası gelişen ve yedi günden uzun süren nötropenide de antibakteriyel profilaksi önermektedir (2). Mortalite üzerine etkileri tartışmalı olmakla birlikte kinolonlar ile FEN ve bakteriyemide belirgin bir azalma yaşanmıştır (3). Bu nedenle kılavuzlarda, antibakteriyel profilakside florokinolonlar öne çıkmaktadır (4).
Kinolonların etkinlikleri birbirinden farklıdır. Siprofloksasinin Gram-negatif bakterilere karşı etkinliği, moksifloksasin (MOKSİ) ve levofloksasin (LEVO)’den daha yüksektir (5). Streptococcus pneumonia ve diğer Gram-pozitif bakterilere karşı etkinlikleri daha yüksek olduğu için LEVO ve MOKSİ daha çok kullanılır hale gelmiştir (5). Korucuyu etkinlikleri benzer olmakla birlikte MOKSİ alan hastalarda Gram-negatif bakteriyemi ve Clostridium difficile ilişkili diyarenin daha sık olduğu kaydedilmiştir (6,7). Öte yandan MOKSİ anti-anaerobik etkinliği olan tek kinolondur (8). Febril nötropeni sıklığı ve tespit edilen infeksiyonlar yönünden değerlendirildiğinde, akut lösemi hastalarında antibakteriyel profilakside MOKSİ’nin LEVO kadar etkili olduğu ve tedavide alternatif olabileceği bildirilmiştir (6).
Levofloksasin ve MOKSİ’yi profilaksi etkinliği yönünden karşılaştıran az sayıda çalışma mevcuttur ve bunlar tüm akut lösemilerin dahil edildiği retrospektif çalışmalardır. Çalışmamızda, AML hastalarında Rİ ve K tedavisi sırasında profilaktik LEVO ve MOKSİ kullanımının klinik etkileri karşılaştırıldı.
YÖNTEMLER
Prospektif olarak tasarlanan çalışma için Necmettin Erbakan Üniversitesi Meram Tıp Fakültesi İlaç ve Tıbbi Cihaz Dışı Araştırmalar Etik Kurulu’ndan 17 Nisan 2020 tarihinde 2020/2452 karar numarasıyla onay alındı. Toplam hasta sayısı %5 tip-1 hata payı, %80 güç ve 0.5 etki gücü ön görülerek belirlendi ve Haziran 2020 – Mart 2022 tarihleri arasında AML tanısıyla standart Rİ (idarubisin 12 mg/m2/3 gün + sitozin arabinozid 100 mg/m2/7 gün) ya da K (sitozin arabinozid 2×3000 mg/m2 1., 3. ve 5. günler) (K) kemoterapisi planlanan 120 hasta çalışmaya dahil edildi. Kemoterapi öncesinde aktif infeksiyonu olan ya da antimikrobiyal ajan kullanan ve bilinen kinolon alerjisi olan hastalar çalışmadan dışlandı. Akut myeloid lösemi tedavisinin kemoterapi fazları ile seyrettiği göz önüne alınarak tedavinin bir fazında dahil edilen hasta, diğer fazlarda çalışmaya alınmadı. LEVO ve MOKSİ olarak 60’şar kişilik iki grup halinde hastalara, nötropeni (<1000/µl) geliştiğinde 1:1 oranı ile antibakteriyel profilaksi olarak LEVO ya da MOKSİ başlandı. Febril nötropeni gelişen hastalara kılavuzlar doğrultusunda, çalışma dışı hastalarda da rutin olarak uygulanan FEN protokolü (kültür için örnek alımı, geniş spektrumlu antipsödomanal etkinliği yüksek antibiyotik başlanması, infeksiyon odağı araştırılması, vb.) uygulandı. Hastalarda; febril nötropeni epizodu varlığı, FEN gelişene kadar geçen süre, kinolon profilaksi süresi, kültürde üreme özellikleri, üreme saptanan hastalarda mikrobiyal ajan tipi ve kinolon direnci varlığının yanı sıra hastaların şifa ya da ölüm durumları, nötropeni ve hastanede yatış süreleri kaydedildi. Febril nötropeni; ateşin bir kez ≥38.3 °C veya bir saat 38-38.2 °C arasında olması ve mutlak nötrofil sayısının <500/µl olması olarak tanımlandı (2).
Çalışmamızın primer sonlanım noktası, profilaksi altında FEN sıklığının ve FEN gelişene kadar geçen sürenin değerlendirilmesidir. Sekonder sonlanım noktası ise bakteri izolasyonu, kinolon direnci, tedavi amaçlı antibiyotik kullanımı ve hastanede yatış sürelerinin incelenmesidir.
İstatistiksel Analiz
Verilerin analizi, “Statistical Package for the Social Sciences” (SPSS) versiyon 22.0 programı (IBM Corp., Armonk, NY, ABD) ile yapıldı. Sayısal değişkenlerin dağılımı Kolmogrov-Smirnov testi ile değerlendirildi. Tanımlayıcı özellikler dağılım özelliğine göre ortalama±standart sapma ya da ortanca (“interquartile range”- IQR) olarak verildi. Grupların karşılaştırması, normal dağılan veriler için bağımsız örneklem T testi, normal dağılmayan veriler için Mann-Whitney U testi ile yapıldı. Kategorik değişkenler yüzde (%) olarak ifade edildi ve χ² testi ile karşılaştırıldı.
BULGULAR
Çalışmaya toplam 120 hasta dahil edilmiş olup LEVO ve MOKSİ olarak iki grup oluşturuldu; her grup 60 kişiden oluşuyordu. Nötropenik dönemde LEVO grubundan dört hastaya, MOKSİ grubundan ise iki hastaya ateş yüksekliği olmadan C-reaktif protein (CRP) artışı nedeniyle tedavi amaçlı antibiyotik başlandı ve bu hastalar analizin dışında bırakıldı. Grupların yaş, cinsiyet ve tedavi dağılımları benzer özellikteydi (Tablo 1). Febril nötropeni gelişimine kadar geçen süre (LEVO: 10.8±5.7 gün, MOKSİ: 10.1±5.7 gün; p=0.393) ve FEN sıklığı (LEVO: %82.1, MOKSİ: %75.5; p=0.702) iki grup arasında benzer bulundu. Febril nötropeni gelişen hastaların 58 (%50.8)’inde infeksiyon tespit edildi. İzole edilen bakterilerin çoğunluğu sadece kan kültüründen elde edilmiş (bakteriyemi) olup LEVO grubunda 5 (%19.2), MOKSİ grubunda 4 (%12.5) hastada idrar kültüründe de üreme saptandı. MOKSİ grubunda bulunan bir hastanın balgamından Klebsiella pneumoniae izole edildi. MOKSİ grubunda izole edilen bakteri sıklığı daha yüksek bulundu (%71.1’e karşın %56.6; p=0.331). İstatistiksel fark olmamakla birlikte LEVO grubunda Gram-pozitif, MOKSİ grubunda ise Gram-negatif üreme daha sık kaydedildi (p=0.274). Escherichia coli, her iki grupta en sık olarak tespit edilen bakteri idi (LEVO: %28, MOKSİ: %37.5). Koagülaz negatif stafilokok (KNS) grubu bakteriler ikinci sıklıkta tespit edilmiş olup Staphylococcus epidermidis en sık izole edilen KNS grubu bakteri idi; her iki grupta da %3 oranında tespit edildi. LEVO grubunda bir hastanın idrarında hem Gram-pozitif (KNS) hem de Gram-negatif (E. coli) üreme gözlendi (Tablo 2).
Kinolon direnci sıklığı açısından iki grup arasında fark saptanmadı. İzole edilen bakterilere göre değerlendirildiğinde; kinolon direnci, Gram-negatif ve Gram-pozitif bakteriler için sırasıyla %59 ve %38.5 (p=0.576) olup en sık olarak izole edilen bakteri %68.5 (13/19) oranı ile E. coli idi.
Kemoterapi fazına göre yapılan analizde, Rİ tedavisi alan hastalarda FEN sıklığı, K alanlara göre daha yüksek bulundu (%89.1’e karşın %70; rölatif risk (RR)=1.2, %95 güven aralığı (GA)=1.02-1.55; p=0.010). Buna karşın tespit edilen infeksiyon sıklığı ise K tedavisi alanlarda daha yüksekti (%77.1’e karşın %49.1; RR=3.4, %95 GA=1.35-8.98; p=0.008); Rİ ve K fazlarının alt analizinde, profilaksi çeşidi ile FEN ve tespit edilen infeksiyon sıklığı arasında anlamlı düzeyde bir farklılık bulunmadı. Remisyon-indüksiyon tedavisi fazında tespit edilen Gram-pozitif ve Gram-negatif bakteriler sırasıyla %46.4 ve %53.6 iken K fazında bu oranlar %40.7 ve %55.6 idi.
Kateter kaynaklı infeksiyon; LEVO grubunda olan 15 hastanın 4 (%26)’ünde, MOKSİ grubunda ise 12 hastanın 1 (%8.3)’inde görüldü (p=0.073). Gözlem sürecinde her iki gruptan birer hasta (%40) sepsis nedeniyle kaybedildi.
İRDELEME
Çalışmamız, AML’nin Rİ ve K tedavileri sırasında profilaktik LEVO ve MOKSİ kullanımının benzer klinik sonuçları olduğunu ortaya koydu. Profilaktik kinolon kullanımını değerlendiren çalışmalardan biri olan GIMEMA çalışması, LEVO profilaksisi ile nötropenik hastalarda FEN, tespit edilen infeksiyon ve bakteriyemi sıklığının azaldığını göstermiştir (9). Gafter-Gvili ve arkadaşlarının (10) 13 579 hastayı kapsayan bibliyometrik analizinde, antibiyotik profilaksisinin FEN üzerine etkisinin yanı sıra sağkalıma etkisi de değerlendirilmiş ve antibiyotik profilaksisinin nötropenik hastalarda tüm nedenlere bağlı ölüm sıklığını azalttığı, azalmanın kinolon profilaksisi alan hastalarda daha belirgin olduğu bildirilmiştir. Lee ve arkadaşlarının (6) akut lösemi hastalarında LEVO ve MOKSİ profilaksisini karşılaştıran retrospektif çalışmasında, istatistiksel olarak anlamlı düzeyde farklılık olmasa da FEN sıklığı, LEVO grubunda daha yüksek (%67’e karşın %55) bildirilmiştir; FEN gelişimine kadar geçen süre de benzer olup LEVO ve MOKSİ gruplarında sırasıyla medyan 10 gün ve 11 gündür. Çalışmamızda da FEN sıklığı ve profilaksi süresi iki grup arasında benzer olmakla birlikte tüm hastalar ve gruplar ayrı ayrı değerlendirildiğinde FEN sıklığı literatüre göre daha yüksek tespit edildi.
Kılavuzların baz alındığı FEN çalışmalarının çoğunluğunun, tüm maligniteleri ya da tüm akut lösemi hastalarını kapsadığı bildirilmiştir (4). Solid organ tümörleri ve lenfoma tedavisinde kemoterapi ilişkili nötropeniyi önlemek için sıklıkla granülosit koloni uyarıcı faktör (G-CSF) profilaksisi uygulanmaktadır (11). Ayrıca akut lenfoblastik lösemi (ALL) kür protokollerinde de G-CSF kullanıldığı bildirilmiştir (12,13). Bu nedenle söz konusu tedavilerle ilişkili nötropeni süresinin AML’ye göre daha kısa olması muhtemeldir. Ayrıca AML’de hipometile edici ajanların konvansiyonel tedaviler kadar derin (“profound”) nötropeni yapmadığı raporlanmıştır (14). Bu nedenle diğer çalışmalardan farklı olarak kemoterapi standardizasyonunu sağlamak için çalışmamıza sadece Rİ ya da K fazındaki AML hastaları dahil edildi. Nötropeni süresinin diğer çalışmalara göre daha uzun olmasının ve dolayısıyla FEN sıklığının daha yüksek oranda saptanmasının nedeninin bu olduğunu düşünüyoruz. Öte yandan çalışmamızdaki tedavi standardizasyonu, nötropeni süresinin daha sağlıklı değerlendirilmesini sağladı; öyle ki nötropeni süresi her iki grupta da uzun ve benzer bulundu.
Kinolon profilaksisi ile ilgili çalışmalarda pozitif kültür oranı %25-50 arasında bildirilmiştir (2). Çalışmamızda ise FEN sıklığı gibi bu oran da her iki grupta daha yüksekti. Bunun nedeni, hem FEN sıklığının daha yüksek olması hem de diğer çalışmaların aksine pozitif kültür oranını hastaların tamamı için değil sadece FEN gelişen hastalar için vermemizdir.
Montassier ve arkadaşlarının (15) sistematik derlemesinde, izole edilen bakterilerin özelliklerine bakıldığında, FEN ile ilgili ilk verilerde Gram-pozitif bakterilerin daha sık bir şekilde tespit edildiği, sonraki analizlerde ise Gram-negatif infeksiyonlarda artış olduğu gösterilmiştir. Lee ve arkadaşlarının (6) çalışmasında ise MOKSİ profilaksisinde Gram-negatif üremelerde E. coli tespitinin %25-%87 oranları arasında değiştiği; LEVO profilaksisinde ise bu oranın yaklaşık %75 olduğu bildirilmiştir. Çalışmamızda, LEVO grubunda az da olsa Gram-pozitif üreme fazla iken MOKSİ grubunda Gram-negatif üreme daha fazla idi. Literatürle benzer şekilde her iki grupta da en sık tespit edilen Gram-negatif bakteri E. coli idi.
LEVO profilaksisi alan AML hastalarında kinolon dirençli E. coli oranı %78.9 olarak bildirilmiştir (16). Bir diğer çalışmada ise, düşük riskli FEN hastalarında gerek Gram-negatif gerek Gram-pozitif üremelerde kinolon direnci daha düşük oranlarda tespit edilmiştir (17). Çalışmamızda, kinolon direnci diğer çalışmalarda olduğu gibi siprofloksasin ile değerlendirilmekte olup E. coli direnci diğer verilere benzer şekilde yüksek (%68.5) bulundu. Lee ve arkadaşlarının (6) retrospektif çalışmasının aksine iki grup arasında fark olmamasına rağmen çalışmamızda MOKSİ grubunda kinolon direnci daha yüksek tespit edildi. Kinolon direnci ile ilişkili en önemli risk faktörü olarak önceki kinolon maruziyeti kabul edilmektedir (18). Çalışmamızda olguların yaklaşık yarısını K fazı hastalarının oluşturduğu ve bu hastaların da önceki tedavi basamaklarında kinolon profilaksisi aldıkları düşünüldüğünde, direnç oranının yüksek olması beklenen bir bulgu olarak yorumlandı.
Akut myeloid lösemide FEN sıklığı tedavi fazlarına göre değişebilmektedir. De Rosa ve arkadaşları (16) LEVO profilaksisini Rİ ve K fazlarına göre retrospektif karşılaştırmış ve Rİ fazında K fazına göre daha sık FEN geliştiğini bildirmiştir (%85.2’ye karşı %53.4; p<0.001). Söz konusu çalışmada, bakteri tespiti Rİ ve K fazlarında benzer oranda olup sırasıyla %29.6 ve %31.4 olarak bildirilmiştir (p=0.760). Çalışmamızda ise FEN sıklığının Rİ fazında anlamlı düzeyde daha yüksek bulunmasının yanı sıra bakteri tespiti de K fazında anlamlı düzeyde daha yüksek saptandı. De Rosa ve arkadaşlarının (16) çalışmasında, Gram boyama özelliği açısından K fazında Rİ fazına göre Gram-negatif bakteri tespiti anlamlı düzeyde yüksek bildirilmiş olup bu sonuç hastaların önceki fazlarda aldıkları LEVO profilaksisiyle ilişkilendirilmiştir. Çalışmamızda ise fazlar arasında Gram boyama özelliği açısından bir fark bulunmadı. Bu verimizi, hasta sayısının daha yüksek olması ve hastaların yaklaşık yarısında kinolon maruziyeti olmaması nedeniyle daha güçlü olarak değerlendiriyoruz.
Kinolon profilaksisinin mortalite üzerine etkisi bazı çalışmalarda ikincil veri olarak sunulmuştur. Örneğin, von Baum ve arkadaşları (7), tüm hematolojik maligniteleri kapsayan analizlerinde, MOKSİ ve LEVO profilaksisi ile benzer sağkalım oranlarına ulaşmışlardır. Lee ve arkadaşlarının (6) çalışmasında ise akut lösemi hastalarında da sağkalım iki grup arasında benzer olup LEVO ve MOKSİ için sırasıyla %8 ve %7 olarak bildirilmiştir. Çalışmamızda ise mortalite oranı LEVO grubunda daha düşük bulunmuş olmakla birlikte istatistiksel olarak anlamlı düzeyde bir fark saptanmadı.
Üremelerin tamamında kinolon direncine bakılmamış olması ve bakteriyemi dışında infeksiyon odaklarının değerlendirilmemiş olması çalışmamızın en önemli kısıtlılıklarıdır. Buna karşın, prospektif gözleme dayalı olması ve bir hastanın kemoterapi siklusları süresince sadece bir kez çalışmaya dahil edilmesi çalışmamızın gücünü artıran faktörlerdir.
Sonuç olarak; çalışmamız FEN sıklığı, FEN gelişimine kadar geçen süre, tespit edilen bakteri türü ve kinolon direnci bakımından AML hastalarında, MOKSİ ile LEVO profilaksisinin benzer etkinliğe ve özelliğe sahip olduğunu gösterdi.
Hasta Onamı
Veriler retrospektif olarak incelendiği için hasta onamı alınmamıştır.
Etik Kurul Kararı
Çalışma için Necmettin Erbakan Üniversitesi Meram Tıp Fakültesi İlaç ve Tıbbi Cihaz Dışı Araştırmalar Etik Kurulu’ndan 17 Nisan 2020 ve 2020/2452 karar numarasıyla onay alınmıştır.
Danışman Değerlendirmesi
Bağımsız dış danışman
Yazar Katkıları
Fikir/Kavram – A.T., İ.E.; Tasarım – A.T. M.D; Denetleme – Ö.Ç., M.D., İ.E.; Veri Toplama ve/veya İşleme – A.T., M.B., S.D.; Analiz ve/veya Yorum – A.T., S.D., Ö.Ç., İ.E.; Literatür Taraması – A.T., M.B., S.D.; Makale Yazımı – A.T., S.D, M.B.; Eleştirel İnceleme – İ.E., Ö.Ç., M.D.
Çıkar Çatışması
Yazarlar herhangi bir çıkar çatışması bildirmemiştir.
Finansal Destek
Yazar finansal destek beyan etmemiştir.
Referanslar
- Dombret H, Gardin C. An update of current treatments for adult acute myeloid leukemia. Blood. 2016;127(1):53-61. [CrossRef]
- Freifeld AG, Bow EJ, Sepkowitz KA, et al; Infectious Diseases Society of America. Clinical practice guideline for the use of antimicrobial agents in neutropenic patients with cancer: 2010 update by the Infectious Diseases Society of America. Clin Infect Dis. 2011;52(4):e56-93. [CrossRef]
- Gafter-Gvili A, Paul M, Fraser A, Leibovici L. Effect of quinolone prophylaxis in afebrile neutropenic patients on microbial resistance: systematic review and meta-analysis. J Antimicrob Chemother. 2007;59(1):5-22. [CrossRef]
- Taplitz RA, Kennedy EB, Bow EJ, et al. Antimicrobial prophylaxis for adult patients with cancer-related immunosuppression: ASCO and IDSA Clinical Practice Guideline update. J Clin Oncol. 2018;36(30):3043-54. [CrossRef]
- Blondeau JM. A review of the comparative in-vitro activities of 12 antimicrobial agents, with a focus on five new ‘respiratory quinolones’. J Antimicrob Chemother. 1999;43 Suppl B:1-11. [CrossRef]
- Lee P, Knoebel RW, Pisano J, Pettit NN. Moxifloxacin versus levofloxacin for antibacterial prophylaxis in acute leukemia patients. J Oncol Pharm Pract. 2019;25(3):758-61. [CrossRef]
- von Baum H, Sigge A, Bommer M, et. al. Moxifloxacin prophylaxis in neutropenic patients. J Antimicrob Chemother. 2006;58(4):891-4. [CrossRef]
- Wolfson JS, Hooper DC. Fluoroquinolone antimicrobial agents. Clin Microbiol Rev. 1989;2(4):378-424. [CrossRef]
- Bucaneve G, Micozzi A, Menichetti F, et al; Gruppo Italiano Malattie Ematologiche dell’Adulto (GIMEMA) Infection Program. Levofloxacin to prevent bacterial infection in patients with cancer and neutropenia. N Engl J Med. 2005;353(10):977-87. [CrossRef]
- Gafter-Gvili A, Fraser A, Paul M, et al. Antibiotic prophylaxis for bacterial infections in afebrile neutropenic patients following chemotherapy. Cochrane Database Syst Rev. 2012;1(1):CD004386. [CrossRef]
- Shokane LL, Bezuidenhout S, Lundie M. Use of granulocyte colony-stimulating factor in patients with chemotherapy-induced neutropaenia. Health SA. 2023;28:2221. [CrossRef]
- Giebel S, Thomas X, Hallbook H, et al. The prophylactic use of granulocyte-colony stimulating factor during remission induction is associated with increased leukaemia-free survival of adults with acute lymphoblastic leukaemia: a joint analysis of five randomised trials on behalf of the EWALL. Eur J Cancer. 2012;48(3):360-7. [CrossRef]
- Huguet F, Leguay T, Raffoux E, et al. Pediatric-inspired therapy in adults with Philadelphia chromosome-negative acute lymphoblastic leukemia: the GRAALL-2003 study. J Clin Oncol. 2009;27(6):911-8. Erratum in: J Clin Oncol. 2009;27(15):2574. [CrossRef]
- Gao C, Wang J, Li Y, et al. Incidence and risk of hematologic toxicities with hypomethylating agents in the treatment of myelodysplastic syndromes and acute myeloid leukopenia: A systematic review and meta-analysis. Medicine (Baltimore). 2018;97(34):e11860. [CrossRef]
- Montassier E, Batard E, Gastinne T, Potel G, de La Cochetière MF. Recent changes in bacteremia in patients with cancer: a systematic review of epidemiology and antibiotic resistance. Eur J Clin Microbiol Infect Dis. 2013;32(7):841-50. [CrossRef]
- De Rosa FG, Motta I, Audisio E, et al. Epidemiology of bloodstream infections in patients with acute myeloid leukemia undergoing levofloxacin prophylaxis. BMC Infect Dis. 2013;13:563. [CrossRef]
- Zhang S, Wang Q, Ling Y, Hu X. Fluoroquinolone resistance in bacteremic and low risk febrile neutropenic patients with cancer. BMC Cancer. 2015;15:42. [CrossRef]
- Kim ES, Hooper DC. Clinical importance and epidemiology of quinolone resistance. Infect Chemother. 2014;46(4):226-38. [CrossRef]