En Çok Okunanlar
Özet
Amaç: Bu çalışmada diyabetik ayak infeksiyonunun gelişiminde katkısı olan diyabetik nöropatinin tedavisinde kullanılan ilaçlar ile hastaneye yatış sıklığı, debridman ve ampütasyon ihtiyacı arasındaki ilişkinin araştırılması amaçlandı.
Yöntemler: Eylül 2017-Aralık 2020 yılları arasında diyabetik ayak infeksiyonu nedeniyle yatarak tedavi alan 144 hastanın verileri retrospektif olarak hasta dosyaları üzerinden incelendi. Diyabetik nöropatisi olmayan hastalar Grup 0, diyabetik nöropatisi olup diyabetik nöropatiye yönelik ilaç kullananlar Grup 1, diyabetik nöropatisi olup diyabetik nöropatiye yönelik ilaç kullanmayanlar Grup 2 olarak tanımlandı. Gruplar yaş, boy, kilo, cinsiyet, ek hastalıklar, diabetes mellitus ve diyabetik nöropati tanısı aldıktan sonra geçen süre, diyabetik ayak infeksiyonu atak sayısı, diyabetik ayak infeksiyonu nedeniyle gerçekleşen hastaneye yatış ihtiyacı ve sayısı, debridman ve ampütasyon ihtiyacı ve sayısı açısından karşılaştırıldı.
Bulgular: Diyabetik nöropatisi olan hastalarda; diabetes mellitus tanısı aldıktan sonra geçen süre, insülin kullanma oranı ve diyabetik ayak infeksiyonu nedeniyle hastaneye yatış sayısı, nöropatisi olmayanlara kıyasla daha fazlaydı ve sonuçlar istatistiksel olarak anlamlı düzeydeydi (p=0.01, p=0.02, p=0.024). Benzer şekilde, diyabetik ayak infeksiyonu atak sayısı, hastaneye yatış sayısı ve debridman ihtiyacı sayısı açısından da Grup 1 ve 2 arasındaki fark istatistiksel olarak anlamlı düzeydeydi (p=0.039, p=0.02, p=0.06). Diyabetik ayak infeksiyonu nedeniyle debridman veya ampütasyon ihtiyacı olup olmaması, ampütasyon ihtiyacı sayısı açısından kıyaslandığında ise gruplar arasında istatistiksel olarak anlamlı düzeyde bir farklılık yoktu.
Sonuçlar: Çalışmamızın sonuçları, diyabetik nöropati nedeniyle nöropatik ağrıya etkili ilaç kullanımının, diyabetik ayak sebebiyle gerçekleşecek ampütasyon üzerine belirgin etkisi olduğunu göstermemekle birlikte diyabetik ayak atak sayısı, diyabetik ayak nedeniyle hastaneye yatış sayısı ve debridman ihtiyacı sayısı üzerine koruyucu etkisi olduğunu düşündürmektedir.
GİRİŞ
Dünya Sağlık Örgütü verilerine göre çoğunluğu az ve orta gelir grubundaki ülkelerde olmak üzere dünya çapında 422 milyonu aşkın diabetes mellitus (DM) hastası vardır (1). Diyabetik nöropati (DNP), DM’de en sık karşılaşılan kronik komplikasyonlardan biri olup metabolik, toksik, nutrisyonel veya infeksiyona dayalı periferik sinir bozukluğu olarak da tanımlanmaktadır. Diyabetik nöropati, erkek cinsiyet, diyabetin süresi, glikoz kontrolünün bozuk olması, hastanın ayak basıncının artması ve ideal kilosundan fazla olması diyabetik ayak infeksiyonunu kolaylaştıran faktörlerden bazılarıdır (2). Diyabetin ilk döneminde hiperglisemi ile duyusal ve motor sinir ileti hızının azalması ve hiperaljezi gibi fonksiyonel bozukluklar, ileri dönemlerde ise sinir dejenerasyonu ve ağrıya duyarlılığın azaldığı bildirilmiştir. Ortaya çıkan böylesi durumlar, ayak yarası ve infeksiyonunun oluşumunu tetikleyen mekanizmalardır. Diyabetik nöropati tedavisinde hastaların ağrısını dindirmek için kullanılan ilaçlar mevcuttur (3). Çalışmamızda, diyabetik ayak infeksiyonunun gelişiminde katkısı olan DNP’nin tedavisinde kullanılan ilaçlar ile hastaneye yatış sıklığı, debridman ve ampütasyon ihtiyacı arasındaki ilişkinin araştırılması hedeflendi.
YÖNTEMLER
Çalışmamıza, Eylül 2017-Aralık 2020 yılları arasında diyabetik ayak infeksiyonu nedeniyle hastanemizde yatarak tedavi alan ve hastane bilgi sisteminden yeterli verisine ulaşılabilen hastalar dahil edildi. Hasta dosyaları retrospektif olarak incelendi. Hastaların yaş, boy, kilo ve cinsiyet bilgileri, DM tanısı almalarından itibaren geçen süre, oral antidiyabetik ilaç (OAD) veya insülin kullanımları, DNP’lerinin olup olmadığı, DNP süreleri, DNP için ilaç kullanıp kullanmadıkları ve hangi ilaç/ilaçların kullanıldığı, kaç kere diyabetik ayak infeksiyonu atağı geçirdikleri ve bu sebeple hastaneye kaç kez yatırıldıkları, debridman ve/veya ampütasyon ihtiyaçlarının olup olmadığı, kaç kere debridman ve/veya ampütasyon ihtiyacı olduğu, DM dışında ek hastalıklarının olup olmadığı ve ek hastalığı olanların kaç tane ek hastalığı olduğu kaydedildi. On sekiz yaşından küçük ve haklarında yeterli veriye ulaşılamayan hastalar çalışma dışı bırakıldı.
Diyabetik nöropati; nöropatinin tedavi edilebilir veya geri döndürülebilir diğer nedenlerinin dışlandığı, DM’li kişilerde ortaya çıkan klinik veya
subklinik nöropati semptom ve/veya bulgularının varlığı olarak tanımlanmıştır (4,5). Çalışmamızda, DNP’si olmayan hastalar Grup 0, DNP’si olup DNP’ye yönelik ilaç kullananlar Grup 1, DNP’si olup DNP’ye yönelik ilaç kullanmayanlar Grup 2 olarak tanımlandı. Gruplar yaş, boy, kilo, cinsiyet, ek hastalıklar, DM tanısı ve DNP tanısı aldıktan sonra geçen süre, diyabetik ayak infeksiyonu atak sayısı, diyabetik ayak infeksiyonu nedeniyle hastaneye yatış ihtiyacı ve sayısı, debridman ve ampütasyon ihtiyacı ve sayısı, greft ihtiyacı açısından karşılaştırıldı.
Dünya Tabipler Birliği Helsinki Bildirgesi’ne uygun olarak yürütülen çalışma için Fırat Üniversitesi Tıp Fakültesi Etik Kurulu’ndan 29 Aralık 2022 tarih ve 2022/16-03 karar numarasıyla onay alındı.
İstatistiksel Analizler
Verilerin analizi, SPSS (Statistical Package for the Social Sciences) versiyon 22.0 programı (IBM Corp., Armonk, NY, ABD) ile yapıldı. Kategorik verilerin değerlendirilmesinde sayı (n) ve yüzde (%) değerleri, sürekli verilerin değerlendirilmesinde ise ortalama±standart sapma (Ort.±SS) ve medyan ± “interquartile range” (IQR) (25-75 persentil değerleri) değerleri kullanıldı. Gruplar arası kategorik değişkenlerin karşılaştırılmasında Pearson χ² analizi uygulandı. Sürekli değişkenlerin normal dağılıma uygunluğu Kolmogorov-Smirnov testi ile değerlendirildi. İkili grupların karşılaştırılmasında normal dağılım gösteren değişkenlerde Student t testi, normal dağılım göstermeyen değişkenlerde Mann-Whitney U testi kullanıldı. Sürekli değişkenlerin birbiriyle ilişkisinin incelenmesinde Spearman korelasyon testinden yararlanıldı. Analizlerde istatistiksel anlamlılık düzeyi p<0.05 olarak kabul edildi.
BULGULAR
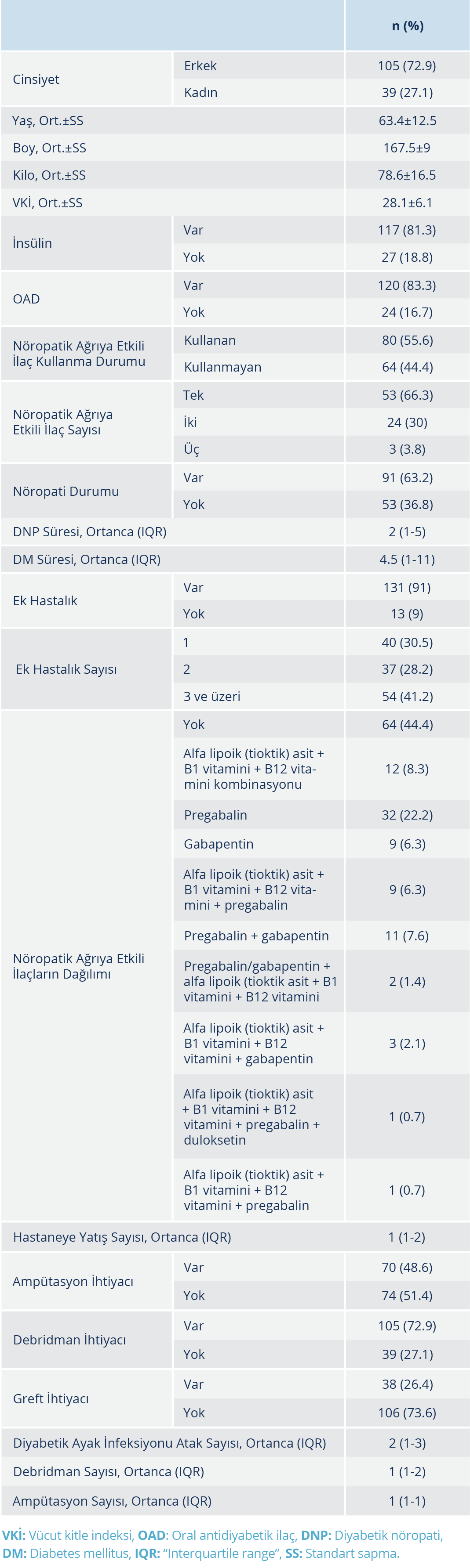
Çalışmaya 105 (%72.9)’i erkek ve 39 (%27.1)’u kadın olmak üzere toplam 144 hasta dahil edildi. Hastaların yaş ortalaması 63.4±12.5 (min.-mak.=31-95) yıl iken vücut kitle indeksi (VKİ) ortalaması 28.1±6.1 kg/m2 idi. Hastaların %81.3’ü insülin, %83.3’ü OAD kullanıyordu. Hastaların %63.2’sinde DNP vardı, %55.6’sı nöropatik ağrıya etkili ilaç kullanmaktaydı (Tablo 1).
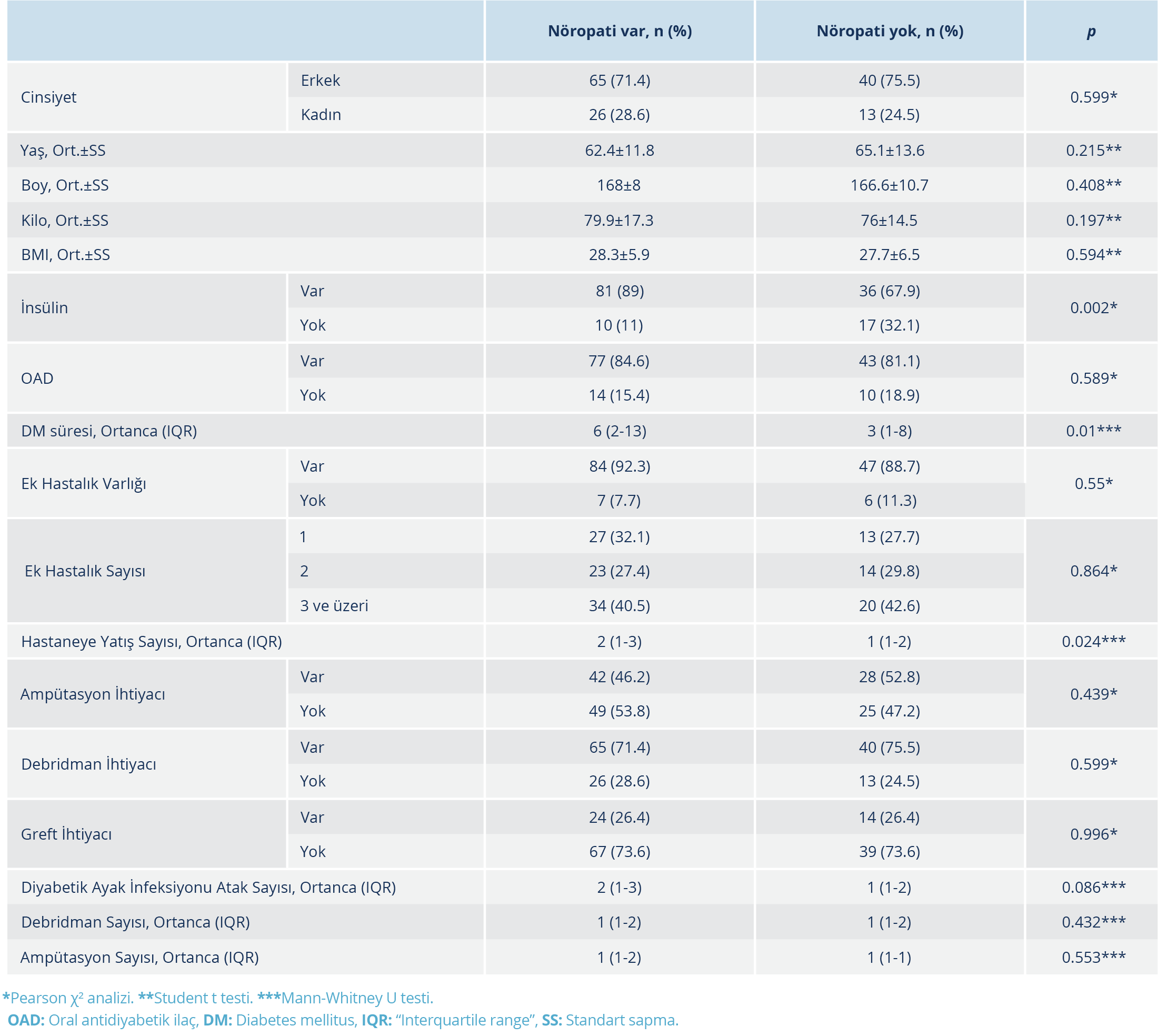
Diyabetik nöropatisi olanların insülin kullanma oranı, DM süresi, hastaneye yatış sayısı nöropatisi olmayanlara oranla anlamlı düzeyde yüksek bulundu (p=0.002, p=0.01, p=0.024) (Tablo 2).
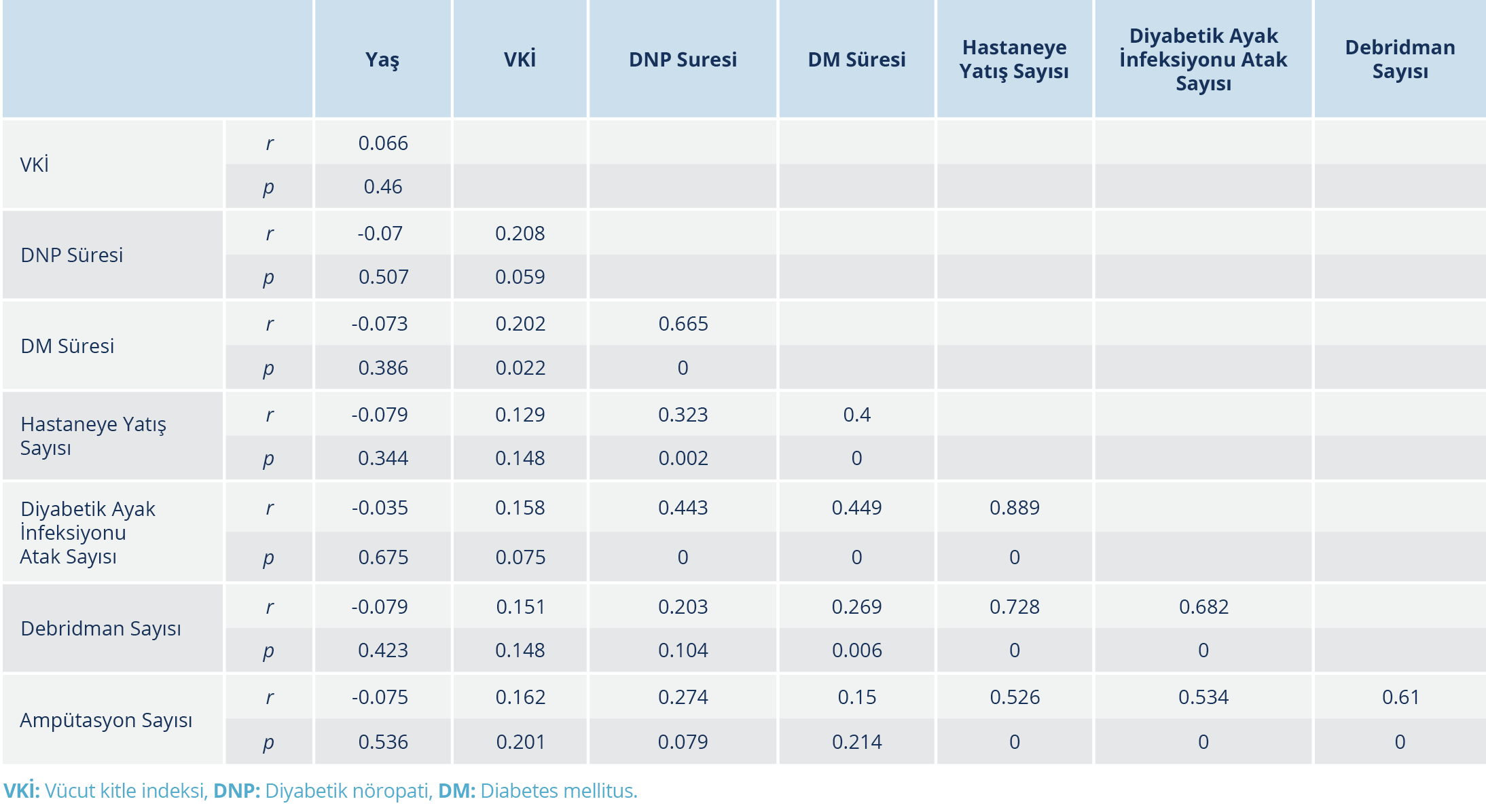
Vücut kitle indeksi ile DM süresi, DNP süresi ile DM süresi, hastaneye yatış sayısı ile diyabetik ayak infeksiyonu atak sayısı, DM süresi ile hastaneye yatış sayısı, diyabetik ayak infeksiyonu atak sayısı ile debridman ihtiyacı sayısı arasında pozitif yönde anlamlı bir ilişki vardı. Hastaneye yatış sayısı ile diyabetik ayak infeksiyonu atak sayısı, debridman sayısı ve ampütasyon sayısı arasında pozitif yönde anlamlı bir korelasyon tespit edildi. Diğer yanda, diyabetik ayak infeksiyonu atak sayısı ile debridman sayısı ve ampütasyon sayısı arasında da pozitif yönde anlamlı düzeyde bir korelasyon olduğu gibi debridman sayısı ile ampütasyon sayısı arasında da pozitif yönde bir korelasyon vardı (Tablo 3).
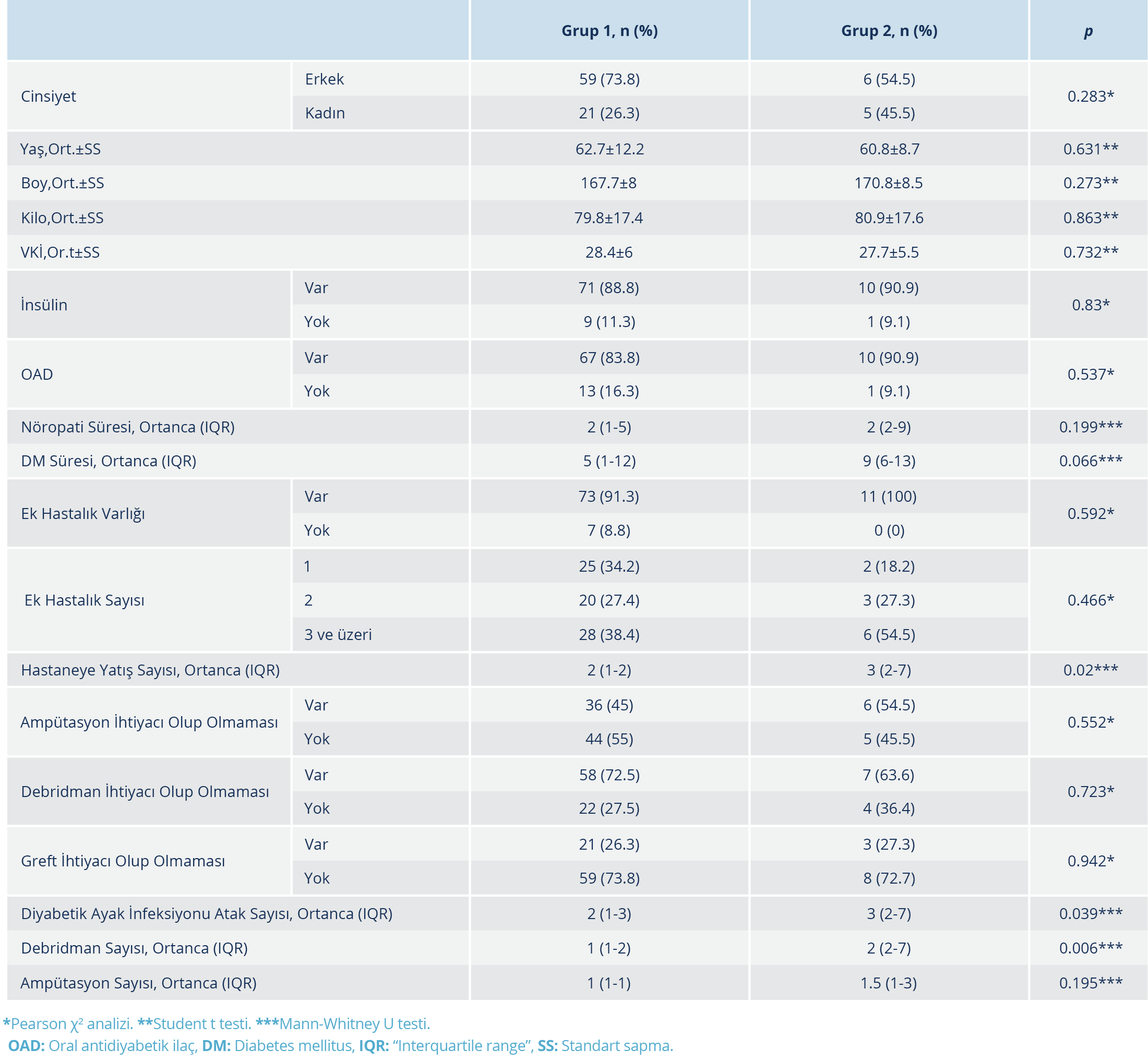
Tablo 4. Nöropatik Ağrıya Etkili İlaç Kullanım Durumuna Göre Çeşitli Parametrelerin Karşılaştırılması
Diyabetik nöropatiye etkili ilaç kullananların diyabetik ayak infeksiyonu atak sayısı (p=0.039), diyabetik ayak infeksiyonu nedeniyle hastaneye yatış sayısı (p=0.02) ve debridman ihtiyacı sayısı (p=0.006) ilaç kullanmayanlara oranla anlamlı düzeyde düşük bulundu (Tablo 4).
İRDELEME
Diyabetik ayak infeksiyonlarının DM’li hastalar arasındaki tahmini yıllık insidansı %2.2-6.3 arasındadır (6). Diyabetik nöropati, diyabetik ayak ülserleri ve diyabetik ayak infeksiyonu gelişimi açısından önemli risk faktörlerinden biridir (7). Diyabetik periferik nöropati, duyusal, motor ve otonomik nöropati şeklinde ortaya çıkabilir. Periferik sinir hasarının olası nedenleri; oksidatif stres, sorbitol birikimi, glikozilasyon son ürünleri, heksozamin, protein kinaz C ve polimeraz yollarındaki bozulmadır. Onarım süreçlerindeki bozukluklar ve endotel disfonksiyonu, nörovasküler bozukluk da bu süreçten sorumlu olabilir (8). Diyabetik nöropati, erkek cinsiyet, diyabetin süresi, glikoz kontrolünün bozuk olması, hastanın ayak basıncının artması ve ideal kilosundan fazla olması diyabetik ayak infeksiyonunu kolaylaştıran faktörlerdir (2). Diyabetik nöropati özellikle 60 yaş üzerindeki diyabetlilerin yaklaşık %50’sinde görülür ve diyabetik ayak ülseri riskini yedi kat artırabilir (9). Diyabet tanısı aldıktan sonra geçen süre arttıkça, DNP sıklığı da artmaktadır (10,11). Çalışmamızda da hastaların %72.9’u erkek, yaş ortalaması 63.4±12.5 yıl, VKİ ortalaması 28.1±6.1 kg/m2 idi; DNP’si olanların DM süresi, DNP’si olmayanlara kıyasla anlamlı şekilde yüksek bulundu (p=0.01). Vücut kitle indeksi ile DM süresi ve DNP ile DM süresi arasında pozitif yönde anlamlı düzeyde korelasyon olduğu, DNP olanlarda, olmayanlara kıyasla diyabetik ayak nedeniyle daha çok hastane yatışı olduğu (p=0.024) ve DNP süresi arttıkça diyabetik ayak infeksiyonu atak sayısı ve hastaneye yatış sayısında artış olduğu tespit edildi. Hastaneye yatış sayısı ile debridman ve ampütasyon sayısı arasında pozitif yönde anlamlı düzeyde korelasyon vardı.
Hiperglisemi, kontrolsüz diyabette nötrofillerin fagositer ve bakterisid işlevlerinde bozulmaya, oksidatif strese ve inflamatuar sitokinlerde artışa yol açar. Bu nedenle infeksiyon kontrolü için öncelikle iyi bir glisemik kontrol gereklidir (12). Diabetes mellitus süresi uzadıkça hasta uyumunun da azalması ile glisemik kontrol güçleşmekte olup tedavide OAD kullanımından insülin kullanımına geçiş yapılmakta veya OAD ve insülin birlikte kullanılmaktadır. Çalışmamızda hastaların 117 (%81.3)’si insülin, 120 (%83.3)’si OAD kullanıyordu. Diyabetik nöropatisi olanların insülin kullanma oranı (%89), olmayanlara oranla (%67.9) anlamlı düzeyde yüksekti (p=0.002).
Diyabetik nöropatisi olan hastaların ağrısını dindirmek için; trisiklik antidepresanların, duloksetin gibi selektif serotonin noradrenalin geri alım inhibitörlerinin (serotonin and norepinephrine reuptake inhibitors – SNRIs), opiatların, membran stabilizatörlerinin, alfa lipoik asitin (tioktik asit) (B1 ve B12 vitaminleri ile kombine ya da değil) ve antikonvülsanların (pregabalin, gabapentin, vb.) kullanıldığı bilinmektedir (13). B12 vitamini eksikliği periferik, otonomik ve ağrılı nöropati yapabilir; ayrıca DM hastalarında metformin kullanımına bağlı olarak B12 vitamin eksiliği sık görülmektedir (14,15). Didangelos ve arkadaşlarının (15) yaptığı çalışmada, B12 vitamini kullanımının DNP üzerine olumlu etkileri olduğu bildirilmiştir. Çalışmamızda da tioktik asitle kombine halde B12 vitamini kullanan hastalar mevcuttu; en sık kullanım şekli tek başına pregabalin kullanımıydı. Çalışmamızda, ağrı tedavisi için farklı zamanlarda kullanılan iki ya da üç ilacı tecrübe eden ya da aynı anda iki ya da üç ilaç kullanan hastalar mevcuttu; hastaların 3 (%3.8)’ü nöropatik ağrılarını dindirmek için en az üç ilacı tecrübe etmişti ya da aynı anda üç ilaç kullanıyordu.
Diyabetli hastaların ampütasyon riski diyabetik olmayanlara kıyasla 15-30 kat daha fazladır (16). Sadriwala ve arkadaşlarının (17) 64 hastayı dahil ettikleri çalışmada, elektrofizyolojik olarak nöropatisi olan hastalarda ampütasyon oranı daha fazla bildirilmiştir. Çalışmamızda 144 hastanın 91(%63.2)’inde DNP vardı, 80 hasta (%87.9) nöropatik ağrı için ilaç kullanıyordu; Grup 1 ve 2 arasında yaş, cinsiyet dağılımı, VKİ, insülin ya da OAD kullanımı, ek hastalık varlığı ve ek hastalık sayısı, DM ve DNP süreleri, debridman, ampütasyon veya greft ihtiyacı olup olmaması, ampütasyon ihtiyacı sayısı açısından anlamlı düzeyde bir farklılık yoktu. Diyabetik ayak infeksiyonu atak sayısı, hastaneye yatış sayısı ve debridman ihtiyacı sayısı açısından kıyaslandığında ise Grup 1 ve 2 arasında anlamlı düzeyde farklılık olduğu görüldü (sırasıyla p=0.039, p=0.02, p=0.06). Shojaiefard ve arkadaşları (18) tarafından yapılan ve septik tabloda olan ve olmayan diyabetik ayak infeksiyonlu hastaların değerlendirildiği çalışmada, septik tabloda başvuran hastalarda nöropati oranı daha fazla tespit edilmiştir (p=0.02); ancak söz konusu çalışmada majör ve minör ampütasyonlar açısından septik ve septik tabloda olmayan hastalar kıyaslandığında anlamlı düzeyde bir farklılık yoktur. Her iki çalışmada da (17,18) hastaların diyabetik nöropati nedeniyle ilaç kullanma durumu hakkında bilgi mevcut değildir.
Çalışmamızın kısıtlayıcı yönleri; retrospektif bir çalışma olmasının yanı sıra toplam ve gruplardaki hasta sayısının yeterli olmaması nedeniyle verilerin homojen dağılım göstermemesidir.
Literatür taramasında diyabetik ayak infeksiyonuna bağlı hastaneye yatış sayısı, debridman ve ampütasyon ihtiyacı ile DNP ve nöropatiye bağlı ilaç kullanımı arasındaki ilişkinin irdelendiği bir çalışmaya rastlanmadı.
Çalışmamızın sonuçları, DNP nedeniyle nöropatik ağrıya etkili ilaç kullanımının, diyabetik ayak infeksiyonu sebebiyle gerçekleşecek ampütasyon gerekliği ya da ampütasyon sayısı, greft ihtiyacı üzerine belirgin etkisi olmadığını ancak diyabetik ayak infeksiyonu atak sayısı, diyabetik ayak infeksiyonu nedeniyle hastaneye yatış sayısı, debridman ihtiyacı sayısı üzerinde koruyucu etkisi olduğunu düşündürmektedir.
Diabetes mellitus hastalarının uzun yıllar boyunca devam eden takibinde, oral antidiyabetiklerin yanı sıra, DM komplikasyonlarını önlemeye ya da gidermeye yönelik ilaçların ve ek komorbidite yaratan hastalıklara yönelik ilaçların kullanıldığı bilinmektedir. Uzayan takip ve tedavi sürecinin, hastaların tedavi uyumunu azalttığı, bu nedenle zamanla hastaların nöropatik ağrıya etkili ilaçları bırakma eğilimi olduğu, böylece hastaların nöropatik ağrıya etkili ilaçların çalışmamızda bahsedilen koruyucu etkilerinden yoksun kaldıkları düşünülmektedir. Bu nedenle DM’li hastaları takip eden tüm hekimlerin nöropatik ağrıya etkili ilaç kullanımı konusunda çekimser olmaması gerektiği aşikardır.
Hasta Onamı
Veriler retrospektif olarak incelendiği için hasta onamı alınmamıştır.
Etik Kurul Kararı
Çalışma için Fırat Üniversitesi Tıp Fakültesi Etik Kurulu’ndan 29 Aralık 2022 tarih ve 2022/16-03 karar numarasıyla onay alınmıştır.
Danışman Değerlendirmesi
Bağımsız dış danışman.
Yazar Katkıları
Fikir/Kavram – B.T., K.U., O.K., Ş.Ö.B.; Tasarım – B.T., K.U., O.K., Ş.Ö.B.; Denetleme – B.T., K.U., O.K., Ş.Ö.B.; Kaynak ve Fon Sağlama – B.T., K.U., O.K., Ş.Ö.B.; Malzemeler/Hastalar – B.T., K.U., O.K., Ş.Ö.B.; Veri Toplama ve/veya İşleme – B.T., K.U., O.K., Ş.Ö.B.; Analiz ve/veya Yorum – B.T., K.U., O.K., Ş.Ö.B.; Literatür Taraması – B.T., K.U., O.K., Ş.Ö.B.; Makale Yazımı – B.T., K.U., O.K., Ş.Ö.B.; Eleştirel İnceleme – B.T., K.U., O.K., Ş.Ö.B.
Çıkar Çatışması
Yazarlar herhangi bir çıkar çatışması bildirmemiştir.
Finansal Destek
Yazarlar finansal destek beyan etmemiştir.
Referanslar
- Diabetes [Internet]. Geneva: World Health Organization (WHO). [erişim 14 Mart 2024]. https://www.who.int/news-room/fact-sheets/detail/diabetes
- Saeed K, Esposito S, Akram A, et al; International Society of Antimicrobial Chemotherapy. Hot topics in diabetic foot infection. Int J Antimicrob Agents. 2020;55(6):105942. [CrossRef]
- Singh R, Kishore L, Kaur N. Diabetic peripheral neuropathy: current perspective and future directions. Pharmacol Res. 2014;80:21-35. [CrossRef]
- Akinci G, Savelieff MG, Gallagher G, Callaghan BC, Feldman EL. Diabetic neuropathy in children and youth: New and emerging risk factors. Pediatr Diabetes. 2021;22(2):132-47. [CrossRef]
- Callaghan BC, Price RS, Feldman EL. Distal symmetric polyneuropathy: A review. JAMA. 2015;314(20):2172-81. [CrossRef]
- Lipsky BA, Berendt AR, Cornia PB, et al; Infectious Diseases Society of America. Executive summary: 2012 Infectious Diseases Society of America clinical practice guideline for the diagnosis and treatment of diabetic foot infections. Clin Infect Dis. 2012;54(12):1679-84. [CrossRef]
- Khanolkar MP, Bain SC, Stephens JW. The diabetic foot. QJM. 2008;101(9):685-95. [CrossRef]
- Ghotaslou R, Memar MY, Alizadeh N. Classification, microbiology and treatment of diabetic foot infections. J Wound Care. 2018;27(7):434-41. [CrossRef]
- Reiber GE, Vileikyte L, Boyko EJ, et al. Causal pathways for incident lower-extremity ulcers in patients with diabetes from two settings. Diabetes Care. 1999;22(1):157-62. [CrossRef]
- Bodman MA, Dreyer MA, Varacallo M. Diabetic peripheral neuropathy [Internet]. In: StatPearls. Treasure Island (FL): StatPearls Publishing. [erişim 14 Mart 2024]. https://www.ncbi.nlm.nih.gov/books/NBK442009/
- Tesfaye S, Chaturvedi N, Eaton SE, et al; EURODIAB Prospective Complications Study Group. Vascular risk factors and diabetic neuropathy. N Engl J Med. 2005;352(4):341-50. [CrossRef]
- Saltoğlu N, Kılıçoğlu Ö, Baktıroğlu S, et al. Diagnosis, treatment and prevention of diabetic foot wounds and infections: Turkish Consensus Report. Klimik Derg. 2015;28(Özel Sayı 1):2-34. Turkish. [CrossRef]
- Tesfaye S. Advances in the management of diabetic peripheral neuropathy. Curr Opin Support Palliat Care. 2009;3(2):136-43. [CrossRef]
- Pflipsen MC, Oh RC, Saguil A, Seehusen DA, Seaquist D, Topolski R. The prevalence of vitamin B(12) deficiency in patients with type 2 diabetes: a cross-sectional study. J Am Board Fam Med. 2009;22(5):528-34. Erratum in: J Am Board Fam Med. 2010;23(5):695. [CrossRef]
- Didangelos T, Karlafti E, Kotzakioulafi E, et al. Vitamin B12 supplementation in diabetic neuropathy: a 1-year, randomized, double-blind, placebo-controlled trial. Nutrients. 2021;13(2):395. [CrossRef]
- Nouvong A, Armstrong DG. Diabetic Foot Ulcers. In: Rutherford’s Vascular Surgery, Vol. 2. 8th ed. Elsevier Inc., 2014: 1816-35.
- Sadriwala QS, Gedam BS, Akhtar MA. Risk factors of amputation in diabetic foot infections. Int Surg J. 2018;5(4):1399-402. [CrossRef]
- Shojaiefard A, Khorgami Z, Larijani B. Septic diabetic foot is not necessarily an indication for amputation. J Foot Ankle Surg. 2008;47(5):419-23. [CrossRef]